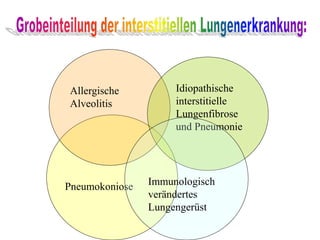
Interstitielle Lungenerkrankungen. Grundeinteilung der interstitiellen Lungenerkrankungen.Idiopathische Lungenfibrose.Allergische Alveolitis. Pneumokoniosen. Immunologisch veränderte Lungengerüsterkrankungen. Restriktive Lungenerkrankungen
- 2. Definition: Interstitielle Lungenerkrankung: Eine große Zahl verschiedenartiger chronischer Krankheiten des Lungenparenchyms, die in einer Fibrose enden, werden auch unter dem Begriff "chronisch interstitielle Pneumonien" oder "interstitielle Lungenkrankheiten" oder "Lungengerüstkrankheiten" zusammengefaßt. Im Englischen heißen sie "Diffuse Parenchymal Lung Diseases" (DPLD) oder "Interstitial Lung Diseases" (ILD). - überwiegend unbekannt - postinfektiös (nach Virusinfekt) - physikalisch (nach Strahlenpneumonitis) - medikamentös (z.B. Bleomycinlunge, Nitrofurantoin) - immunologisch - allergische Alveolitis (z.B. Vogelhalterlunge) - Kollagenosen (z.B. Sklerodermie) - eosinophiles Lungensyndrom - Sarkoidose - inhalativ (z.B. Pneumokoniosen, chemische Dämpfe), - sowie entzündlich-fibrosierende Prozesse unbekannter Ursache ("idiopathisch"). Sie werden Idiopathische Interstitielle Pneumonien genannt (IIP). Es handelt sich um eine Ausschlußdiagnose. Die Krankheitsgruppe erhält Bedeutung, da sie oft mittels HRCT Ursache:
- 3. Definition interstitielle Lungen-EK. allgemein: • Entzündliche Infiltrate und Fibroblastenproliferation des Interstitiums der Alveolarwand (Alveolitis) • Verlust der intakten alveolokapillären Einheit mit konsekutiver Gasaustauschstörung • Verminderte Compliance mit erhöhter Atemarbeit • Irreversible Fibrosierung des Lungenparenchyms im Endstadium
- 4. Systematik • ILE bek. Ursachen - Kollagenosen - Rheumatoide Arthritis (PcP) - M. Sjögren - Lupus erythem. diss. - Progressive system. Sklerose - Polymyositis/Dermatomyos. - M. Bechterew -Pneumokoniosen - Anorganische Stäube (Silikose, Asbestose, Berrylliose) - organische Stäube - exogen allergische Alveolitis (EAA) (Vogelhalterlunge, Farmerlunge) - Vaskulitiden - Wegener Granulomatose - Mikroskopische Polyangiitis - Goodpasture-Syndrom - Idiopath. Lungenhämosiderose (M. Ceelen) - Hypersensitivitätdangiitis - Lymphomatoide Granulomatose - Sarkoide Granulomatose - Churg-Strauss-Syndrom - M. Behcet - PAN Idiopathische interstitielle Pneumonien (IIP) Idiopathische Lungen (IPF) - Fibrose (Histologie: UIP) Andere IIP - desquamative IP (DIP) - akute IP (AIP) - nichtspezifische IP (NSIP) - respiratorische Bronchiolitis assoziierte interstitielle Lungenerkrankung (RB-ILD) - kryptogene, organisierende Pneumonie / Bronchiolotis obliterans mit organisierender Pneumonie (COP / BOOP) - lymphozytäre IP (LIP) Granulomatosen - Sarkoidose - nekrotisierende sarkoide Granulomatose (NSG) Andere ILE - Lymphangioleiomyomatose - Langerhanszell-Histiozytos - eosinophile Pneumonien - sonstige bekannte Ursachen: Medikamente (Cordarex), Infektionen, Lymphangiosis carcinomatosa, Lymphom, Leukämie, ARDS, HIV, Inhalationstrauma
- 5. Diagnose • Anamnese – Arbeitsbelastung, Allergie, Tiere, Schimmel, Vorerkrankungen, Rauchen, Medikamente • klinischer Befund – Dyspnoe, Husten, Auswurf, Knisterrasseln, Trommelschlegelfinger, Uhrglasnägel • Lungenfunktion (Spirometrie + Bodyplethysmographie + CO-Diffusion) – Restriktion (Reduktion aller dynamischer und statischer Lungenfunktionsparameter: VC, TLC, RV) • Spiroergometrie (zur Differenzierung zwischen kardialem und pulmonalem Versagen) • Blutgase • Röntgen • HRCT • Bronchoskopie – TBB ( transbronchiale Biopsie), BAL
- 6. Ist eine exogene Ursache möglich ? • nein Bei geringem Schweregrad: Expositionsprophylaxe sonst ja TBB / BAL Extrapulmonale Manifestationen: Haut, Muskel, Niere, Uvea, NNH Remission? Serologie: Kollagenose, Vaskulitis, Granulomatose Kein konkretes Ergebnis Spezifisches Ergebnis ja Fortsetzen ohne weitere Diagnose EAA, Medikamente nein Chirurgische Lungenbiopsie IIP (NSIP, COP, usw.) Konkretes Ergebnis Therapie nach Verdacht IPF / UIP Andere ILE: eosinophile Pneumonie, Histiozytosis X nein empirisches Vorgehen Pneumokoniose, HIV, Tumor Sarkoidose
- 8. Lungenfunktion, bei restriktiver Ventilationsstörung, vor allem mit verminderter Vitalkapazität
- 10. VolumenV(l) VolumenV(l) VolumenV(l) Volumen-Zeit-Diagramm (V-t) (forcierte Exspiration) Zeit (s) Zeit (s) FEV1 Zeit (s) FEV1 FVC FEV1 FVC 1s FVC 1s 1s FEV1 = 4.1 FVC = 5.0 % = 82 Normal FEV1= 2.8 FVC = 3.1 % = 90 Restriktiv FEV1 = 1.3 FVC = 3.1 % = 42 Obstruktiv
- 12. Spezielle Labordiagnostik Sarkoidose EAA Kollagenosen, Vaskulitiden Infektionen -ACE (rein nach Inflammation Spez. IgG-AK ANA CMV - Lysozym Ds/ss-DNS, ENA, Zentromer, Sm, Scl-70, Jo-1, SS-A/Ro, SS- B/La Mykoplasmen - Neopterin RF Chlamydien - sIL-2-R Anti-BM-AK Parasiten - ADA c/pANCA HIV Normallabor: Differentialblutbild und CRP
- 13. Bronchioalveoläre Lavage • Lymphozytose - T4-Überwiegen: - Sarkoidose - Berylliose - T8-Überwiegen: - EAA - COP/BOOP - TBC - Viruspneumonie • Neutrophile Granulozytose - IPF - Kollagenosen - Pneumokoniosen - ARDS Eosinophile Granulomatose - Eosinophile - Pneumonie - Churg-Strauss S. - Parasitosen - ABPA
- 14. Pathologisch-histologisch können die Idiopathische Interstitielle Pneumonien (IIP) eingeteilt werden in - idiopathische pulmonale Fibrose (IPF) mit dem Bild einer UIP (Usual Interstitial Pneumonia) - darin finden sich die meisten idiopathischen Fibrosen. Seltener sind die Folgenden: - DIP Desquamating Interstitial Pneumonia - COP Cryptogenic Organizing Pneumonia (früher BOOP) - LIP Lipoid Interstitial Pneumonia - NSIP (Non Specific Interstitial Pneumonia) - RB-ILD (Respiratory Bronchiolitis Interstitial Lung Disease) - AIP (Akute Interstitielle Pneumonie)
- 15. Die Klinik der "Diffuse Parenchymal Lung Diseases" (DPLD) ist sehr variabel, je nach Art und Krankheitsphase: - Belastungsdyspnoe - anfallsartiger nichtproduktiver Husten - abnorme Atemgeräusche bei Auskultation - auffallende Röntgen- und HRCT-Befunde - verminderte Vitalkapazität - verminderte CO-Diffusionskapazität
- 16. Das Röntgenübersichtsbild : kann ein feinstreifig-retikuläres Muster, daß von einer diffusen Transparenzminderung überlagert wird, erscheinen: Netzzeichnung: - fein bei akutem Aufflammen der Erkrankungen; - grob und strangförmig, bis zur Wabenlunge, bei fibrotischen Endzuständen Linien durch interstitielles Ödem (akut) im akuten Stadium auch fleckige Infiltrate Knötchen (im Gegensatz zu Alveolar-Rosetten scharf begrenzt) durch - Granulome bei Sarkoidose - Pneumokoniosen wie Asbestose, Silikose (grobknotig!) diffuse Transparenzminderung Wabenlunge: 1 cm große Aufhellungen in verdichtetem Lungengewebe als Endstadium einer Lungenfibrose: "destroyed lung".
- 17. Computertomographie (HRCT) die Methode der Wahl: Milchglastrübung (Dichteanhebung mit noch erkennbaren bronchovaskulären Strukturen) im Stadium der akuten Alveolitis. Computertomographisch kann danach der Ort der optimalen bronchoskopischen Materialentnahme bestimmt werden. Wabenlunge als Endstadium (hier soll nicht biopsiert werden!) spezielle krankheitsspezifische Strukturen (siehe dort) sind computertomographisch erfaßbar. Knoten entweder klein, unscharf und diffus (wattebauschartig) oder von unterschiedlicher Größe, zusammenfließend, aber Septen aussparend Linien und Bänder durch: - verdickte Gefäße, die bis an die Pleura reichen - Septenverdickung - Pleuraverdickung - häufig periphere Verteilung
- 18. Allgemeine Formen der interstitiellen Lungen-EK.: 2. Allergische Alveolitis 3. Idiopathische interstitiele …Pneumonien 4. Sarkoidose/immunologisch 5. Langerhans-Zell-Histiozytose 6) Pneumokoniosen
- 19. Zusätzlich Pneumokoniosen 1) Silikose und 2) Mischstaubsilikose 3) Berylliose 4) Asbestose
- 22. Lungenfibrose
- 23. Postpneumonische Fibrose Postpneumonische Fibrose, Thorax in 2 Ebenen. Zustand nach Oberlappenpneumonie rechts. An der Basis des Oberlappens und lateral hat sich eine breite Narbenplatte gebildet. Die Pleura ist lateral verdickt. Der Lappen ist deutlich volumengemindert.
- 24. Fibrose durch Asbestexposition, Thoraxübersicht. Grobsträngige Verdichtungsstränge, etwa den bronchovaskulären Strukturen folgend, aber in der Peripherie noch sehr prominent. In den Mittelfeldern besteht eine Netzzeichnung. Sie löst sich in den Oberfeldern in noduläre Verdichtungen auf.
- 25. Retikuläre Netzzeichnung und Fibrose
- 26. Bronchovaskulär Fibrose, CT-Ausschnitt. Die bronchovaskulären Strukturen sind bei gesunden Lungen nicht bis zur Pleura verfolgbar. Bei Fibrose stehen sie als senkrechte Linien auf der Pleura (Pfeile). Weitere, kleine, senkrecht auf der Pleura stehende Linien
- 27. Asbestfibrose im CT (Bauchlage). Senkrecht zur Pleura stehende interlobuläre Septen - weil sie verdickt sind, sind sie sichtbar. Besonders im unteren Ausschnitt bestehen pleuranahe irreguläre, zum Teil sternförmige Strukturen Asbestfibrose:
- 28. Fibrose mit gleichzeitigem Emphysem Fibrose mit Emphysem, CT.Narbenkonglomerate, zentral betont. Lineare Verdichtungen, z.T. senkrecht auf der Pleura stehend. Das Lungenparenchym hat eine erhöhte Dichte. In der Peripherie bestehen Areale verminderter Dichte (Emphysembezirke).
- 29. Fibrose mit Bronchiektasen und Bronchioloektasen, CT-Ausschnitt. Es handelt sich um Bronchiektase ("Traktionsbronchiektasen"), hervorgerufen durch Narbenzug an den Bronchialwänden. Fibrose mit Wabenlunge
- 30. Fibrosen treten oft gemeinsam mit einem Emphysem auf. Konventionell-radiologisch sind sie dann schwer erkennbar. Sie werden erst deutlich sichtbar bei peribronchitischen Infiltraten. Umgekehrt werden solche Infektbilder oft als Normalbefund gedeutet, und erst der Vergleich mit alten Aufnahmen oder das Bild nach Abheilung verdeutlicht die tatsächliche Situation.
- 31. Allergische Alveolitis ( Hypersensitivitätspneumonie) Direkte akute allergische Reaktion des Lungeninterstitiums mit alveolärer Entzündung (Alveolitis) können durch Medikamente ausgelöst werden, wie -Amiodaron (Cordarex®), - Nitrofurantoide, - Sulfonamide, - Penicilline oder durch organisches Material. - Darunter finden sich zahlreiche Allergene, - die oft auch berufstypische Hypersensitivitätspneumonien - verursachen: - schimmeliges Heu (Farmerlunge) - Kot von Wellensittichen, Tauben, Hühnern (Vogelhalterlunge, Synonyma: Taubenzüchterlunge, Geflügelhalterlunge) - Pilze in Klimaanlagen (Befeuchterlunge), in alten Bauernhäusern
- 32. Alveolitis ungeklärter Genese. Thoraxübersicht mit Ausschnittsvergrößerung und CT- Schicht. Auf der Thoraxübersichtsaufnahme waren die nodulären Veränderungen kaum, und erst nach rechnerischer Bearbeitung, erkennbar- . Demgegenüber zeigt die HRCT sehr deutlich die unscharfen Micronoduli, klar von den Septen und Gefäßen distanziert. Er ist damit differentialdiagnostisch endobronchialen Tumoren,Mikronoduli
- 33. Amiodaron-Fibrose. CT-Ausschnitt.Fibrose nach langdauernder antiarrhythmischer Therapie mit Cordarex®
- 34. Allergische Alveolitis, Verlauf über 2 Wochen. Thoraxübersicht und Ausschnitte. Akut fleckige Zeichnungsvermehrung in beiden Mittel- und Unterfeldern. Rückbildung nach 1 und 2 Wochen.
- 35. Computertomographische Zeichen: - Milchglastrübung - Mikroknötchen (wichtigstes Zeichen!) entweder klein, unscharf - - und diffus, wattebauschähnlich (sehr typisch), zentrilobuär - manchmal umscheiden sie ein Gefäß - oder von - unterschiedlicher - Größe, zusammenfließend - oft Verteilung in Ober- und Mittellappen - Mosaikmuster, d.h. scharf begrenzte Areale verminderter Dichte. Sie kommen auf Exspirationsaufnahmen deutlicher zur Geltung im chronischen Stadium Milchglastrübung mit Fibrose (feine Streifen- und Netzzeichnung) Differentialdiagnostisch abzugrenzen ist die UIP (Usual Interstitial Pneumonia) mit Milchglastrübung, Linienzeichnung, Wabenlunge, d.h. alle Stadien einer entzündlichen interstitiellen Reaktion nebeneinander, aber keine unscharfen Knötchen.
- 36. Allergische Alveolitis, Verlauf. Ausschnitte aus Thoraxübersichtsaufnahmen. Akut feinstreifige Zeichnung hilifugal in Verlaufsrichtung der bronchovaskulären Strukturen. Nach 7 Monaten unauffällige Lungenzeichnung.Retikuläre Zeichenvermehrung.
- 37. Differentialdiagnose erhöhter Dichte im HRCT: - Hypersensitivitätspneumonie - chronische eosinophile Pneumonie - COP - Alveolarproteinose - DIP - Lungenödem Differentialdiagnose diffuser Milchglastrübung: Alveolitis Fibrose (Traktionsbronchioloektasen, aber nicht obligat) interstielles Ödem (mit verstärkten septalen Linien) Differentialdiagnose fleckiger Milchglastrübung: chronische Embolie (dicke Gefäße; daneben dünne Gefäße in dunklen Arealen)
- 39. Verschiedene Typen der retikulären Zeichnung
- 41. AIP (akute interstitielle Pneumonie, Hamman-Rich Syndrom, idiopatische Form des ARDS). Thoraxübersichten. links gesunde Lunge 3 Jahre vor Erkrankung (kranke Lunge rechts).
- 42. Usual Interstitial Pneumonia (UIP), CT. Typisch ist die Heterogenität des Bildes mit Milchglastrübung (schwarzer Pfeil) als Zeichen akuter alveolärer Prozesse, sowie der Fibrose mit Verdickung der interlobulären Septen (die weißen Pfeile weisen auf die "Kernstrukturen sekundärer Lobuli, die erst durch die Bindegewebsfibrose sichtbar werden), retikulären Mustern (auf der linken Seite) und Arkadenstrukturen auf der Pleura (schwarzer Doppelpfeil). Links erweiterte und irregulär deformierte Lappen- und Segmentbronchien (Bronchiektasen) durch die Fibrose.
- 43. Desquamating interstitial pneumonia (DIP) im CT. Homogene Milchglastrübung. Keine Fibrose .
- 44. Cryptogenic Organizing Pneumonia (COP), CT: beidseitige Milchglastrübung basal und Infiltrate beidseits basal. Keine Fibrosen. Typisch für die COP: - Konsolidierung beidseits basal (typisch), - positives Bronchopneumogramm, - Milchglastrübung basal und beidseitig (typisch), kaum Fibrose - Bronchuserweiterungen und - Bronchuswandverdickungen, manchmal diskrete zentrilobuläre Knötchen, Hiluslymphknotenvergrößerungen und Pleuraergüsse bestehen in 30%.
- 45. Sarkoidose - Anamnese: akut - Fieber, Erythema nodosum, Gelenk- und LK-Befall chronisch – 80% Zufallsbefunde, Befall aller Organe möglich, richtungsweisend ist der Röntgenbefund - Heerfordt-S.: Uvea, Speicheldrüsen, N.facialis - Lupus pernio: chronisch-fibrotische Hautsarkoidose - Ostitis-Multiplex-Cystoides-Jüngling: kleine Zysten der Knochen
- 46. • Akutes Fieber, Abgeschlagenheit, Erythema nodosum, Gelenkschmerzen - Anamnese: leer - Labor: leichte Entzündung - Rö: bihiläre Lymphadenopathie - Diagnose: Sarkoidose, keine weitere Bestätigung nötig - Lufu: unauffällig
- 48. Immunokogisch: Sarkoidose: Sarkoidose Röntgentyp I. Thorax in 2 Ebenen. Knollige, polyzyklisch konturierte vergrößerte Hili beidseits. Keine Veränderung im Lungenparenchym.
- 49. Röntgentypen der Sarkoidose: Kennzeichen sind die körnig interstitiellen Zeichnungen. Sarkoidose Röntgentyp I. Pulmonale Sarkoidose.
- 50. Röntgen • Typ 0: extrapulmonal • Typ I: bihiläre Lymphadenopathie • Typ II: Lymphadenopathie mit Lungeninfiltraten • Typ III: Lungenbefall ohne Lymphadenopathie • Typ IV: Lungenfibrose Spontanremission: akut: >80% -90% -70% -20% -0%
- 51. Therapie • Absolute Indikation nur bei: – raschem Lungenfunktionsverlust – jeder Organbeteiligung First – Line: Prednisolon 0,5-1mg/kg über 4 Wo, danach Reduktion über mind. 3 Mo (meist 1 a) Second – Line: MTX, AZT, Cyclo, CycloA Bei Hyperkalzämie: Chloroquin 500mg/d
- 52. Sarkoidose Röntgentyp III, Verlauf. Thoraxübersichten. Kleinnoduläre Verdichtungen in beiden Lungenfeldern (großes Bild) und Vergrößerung der Hili beidseits. Nach 2 Jahren leichter Rückgang der pulmonalen und hilären Manifestationen (kleines Bild).
- 55. Pneumokoniosen: Pneumokoniosen sind Lungenerkrankungen, die durch Inhalation von Stäuben mit anschließender Ablagerung in der Lunge und nachfolgender Gewebereaktion hervorgerufen werden. Organische Stäube (meist Pilz- oder Vogelkotbestandteile) lösen eine allergische Alveolitis aus. Bei siliziumhaltigen Stäuben ist die Gewebereaktion progredient auch nach Beendigung der Belastung, weil das schädigende Agens einen erfolglosen Eliminationsversuch durch Makrophagen auslöst und weiter unterhält, der schließlich in einer Fibrose endet. Hierunter fallen: - reine Silikose: Quarzstaub in Sandstein und Granit - Mischstaubsilikose: Quarzstaub mit anderem, z.B. Kohlestaub: Anthrasilikose, oder mit inerten Eisenoxiden: Sidero-Silikose - Silikatosen: Stäube aus Salzen der Kieselsäure wie Asbestose und Talkose Pneumokoniosen (Einteilung) 1) Silikose und 2) Mischstaubsilikose 3) Berylliose 4) Asbestose
- 56. Silikose: Silikose. Thorax in 2 Ebenen. Grobknotige Konglomerate, zT. verkalkt, in beiden Oberfeldern. Schrumpfung der Oberfelder, links betont, mit Überblähung der rechten Seite. Die Hili sind nach kranial gerafft und nicht abgrenzbar. Strangförmige Fibrosen zu den Zwerchfellkuppeln.
- 57. Silikose und Silikotuberculose Thoraxübersicht: Im rechten Mittelfeld unscharfe perihiläre Verdichtung mit streifigen Anteilen. Verplumpter rechter Hilus. Noduläre Verdichtungen in beiden Lungenfeldern. CT: Kleine Knötchen im Parenchym (zentrilobuläre Verteilung wie bei Tb, Bronchopneumonie oder Bronchiektasen), aber auch entlang den bronchovaskulären Strukturen (perilymphatische Verteilung wie bei Silikose, Sarkoidose, etc
- 58. Röntgenologische Zeichen der Silikose im Thoraxübersichtsbild: feines retikuläres Muster (irreguläre Schatten der ILO-Klassifikation) scharf markierte disseminierte Knötchen in den Ober- und Mittel feldern oft typische zentrale Verkalkungen Verschmelzung zu irregulären Konglomeraten von 1cm bis zu Lappengröße in den Mittelfeldern Höhlenbildung in Konglomeratknoten möglich kompensatorisches Emphysem mit Überblähung und Bullae neben den Konglomeraten durch Schrumpfung derselben Hiluslymphknoten vergrößert mit typischer peripherer eierschalenartiger Verkalkung (seltener auch bei Sarkoidose) oft tuberkulöse Superinfektion
- 59. Rezidivierende, rel. akut zunehmende Dyspnoe, Reizhusten, z.T. mit hohem Fieber und Abgeschlagenheit, verschwindet nach 1-2 Tagen wieder, aber öfters im Jahr mit z.T. dramatischem Bild -Anamnese: keine Allergie, kein Auslandsaufenthalt, Nichtraucher, kein Schimmel im Haus, Haustier: Pferd, Beruf: Sekretärin - Klinik: schwere Atemnot, Zyanose, Rasseln und Giemen über der Lunge - Labor: Entzündung - Rö/CT: Milchglasinfiltrate, Mikronoduli - Lufu: Restriktion - Provokation: positiv nach Stunden - BAL: CD8 dominante Lymphozytose - Bestätigung: Präzipitinnachweis von Schimmelpilz IgG -> Typ III-Allergie - Diagnose: Farmerlunge (EAA) Beispiel einer Farmerlunge:
- 60. Farmerlunge
- 61. Eosinophiles Infiltrat im linken Oberlappen, Thoraxübersicht. Filiarien mit Knötchen in beiden Lungenoberfeldern Eosinophilen Infiltrate im Rahmen immunologischer Vorgänge bei Pilz-, Parasiten- und Medikamentenreaktionen sowie rheumatoider Erkrankungen. Als Beispiel sei die tropische pulmonale Eosinophilie genannt (pulmonale Filariasis). Sie ist in unseren Breitengraden eine sehr seltene DD einer Eosinophilie mit Lungenbeteiligung. Auslöser sind in Indien, Südostasien und Südamerika von Mücken übertragene filiare Nematoden (Brugia malayi oder Wucheria banchrofti). Wegweisend sind bei respiratorischen Symptomen die massive Eosinophilie, die bei entsprechendem Expositionsverdacht zu einer Antikörper-Titerbestimmung führt. Therapieversager (nach Diethylkarbamazin in 5%) entwickeln eine Fibrose.
- 62. Aspekte des Immundefizites: (Abnahme der CD4 Helferzahl in Zusammenhang mit AIDS und deren Häufung dann hier.)
- 63. Siderose: Die Siderose entsteht durch berufsbedingte Inhalation von inerten Eisenoxiden oder anderen Eisenverbindungen, zB. bei Schweißern, Schmelzern oder Polierern. Die Eisenverbindung wird in den Bronchiolen und Alveolen abgelagert und auf Lymphwegen abtransportiert. Im Gegensatz zu den übrigen Staublungenkrankheiten verursacht sie keine Fibrose (und gehört deshalb eigentlich nicht in dieses Kapitel), es sei denn es hätte eine Mischstaubexposition vorgelegen. Siderose. Thoraxübersicht mit Ausschnittsvergrößerung. Die Siderose (Eisenstaublunge, Schweißerlunge) gehört zu den gutartigen Pneumokoniosen, da Eisenstäube, ähnlich wie Bariumsulfat (Baritose), Antimon, Zinn- und Chromatstäube keine Fibrosen verursachen und nur als mikronoduläre Ablagerungen (siehe Vergrößerung) erkennbar sind. Beachtet werden muß aber, daß solche Personen oft Mischstäuben ausgesetzt sind, zB. Asbest, die für sich eine Fibrose verursachen können.
- 64. Berylliose: Röntgenologische Zeichen : von Sarkoidose nicht unterscheidbar Knötchen , verdickte interlobuläre Septen verdickte Bronchuswände Milchglastrübung mediastinale und hiläre Lymphknoten- vergrößerun Definition: Chronisch-granulomatöse Berufskrankheit bei Berylliumexposition in der Fabrikation von Leuchtstoffröhren, Nuklearwaffen oder in der Keramikindustrie. Kann in frühen Stadien durch spezifischen Bluttest nachgewiesen werden. Latenzzeit 5-15 Jahre. Das Lungenbild ist nicht von dem einer Sarkoidose zu trennen.
- 65. Als feuerfestes Material wurde Asbest bis in die siebziger Jahre universell eingesetzt im Flugzeug- und Schiffbau, als Baumaterial (Eternit®), für Bremsbeläge und in Haushaltsgeräten. Die Gefahrenquellen bezüglich der Inhalation von Asbeststaub sind vielfältig. Die Latenzzeit der Erkrankung beträgt 20-40 Jahre. Die Wahrscheinlichkeit der Erkrankung ist proportional der eingeatmeten Faserkonzentration und der Expositionsdauer (Faserjahre). Von den verschiedenen Faserarten des Asbests sind der schwarze oder blaue Asbest aus Afrika am stärksten pathogen. In 10-20% entwickeln sich, abhängig auch vom Tabakkonsum, ein Bronchialkarzinom oder ein Mesotheliom. Beide Tumoren sind im Zusammenhang mit einer Asbestose als Berufskrankheit anerkannt. Nach weitgehender Elimination aus der Industrie wird die Asbestose und ihre Folgekrankheiten bis um das Jahr 2020 weiter ansteigen. Auch Familienangehörige asbestexponierter Personen können Asbestfasern, zB. aus der Berufskleidung, inhalieren und an Asbestose und deren Folgen erkranken. Die Diagnose und Anerkennung als Berufskrankheit erfolgt anhand der Berufsanamnese, der eingeschränkten Lungenfunktion und des Röntgenbildes. Asbestose:
- 66. Röntgenzeichen im Thoraxübersichtsbild: kleine Winkelergüsse als Frühzeichen kleine irreguläre Fleckschatten (bei Silikose rund!), beginnend an den Lungenbasen, nach kranial fortschreitend selten massive Fibrose (im Gegensatz zur Silikose), Kugelatelektase, "Asbestpseudotumor", tafelbergartige Pleuraplaques (nur ein Teil ist auf der Thoraxaufnahme sichtbar, ab 3mm Dicke!), flächige, diffuse Pleuraverdickungen (auch hier sind nur die tangential vom Röntgenstrahl getroffenen an der lateralen Thoraxwand gelegenen Verdickungen gut sichtbar), verwaschene Herz- bzw. Pleurakonturen durch pleuroparenchymatöse Fibrose, verdickte Septen, Kalkdichte Linien (auf Pleuraverdickung) parallel zur Zwerchfellkontur oder Thoraxwand. Kalkplaques sind typisch, kommen aber auch vor nach Talkuminhalation, Hämatothorax, Empyem oder therapeutischem Pneumothorax wegen TB. Scheibenförmige Verdichtungen Pleuraplaques Plaques und Fibrose
- 67. Krähenfüße bei Asbest Asbestfibrose Pleuramesotheliom
- 68. Typischer Verlauf eines Pleuramesothelioms der rechtsseitigen Pleura über 11 Monate.
- 69. Silikose Asbestose Silikose und Asbestose im Vergleich
- 70. Wegener Granulomatose • Nekrotisierende, granulomatöse Vaskulitis kleiner und mittelgroßer Gefäße mit pulmonaler (Hämoptoe) und renaler (RPGN) Bevorzugung (aber Befall aller Organe möglich) • Stadienhafter Verlauf, rezidivierend: – Initial: Respirationstrakt mit Ulcera – Generalisation: Niere, Lunge ZNS,per. Nerven, Herz, usw. • Ursache: Typ IV-Allergie auf unbekanntes Agens • Labor: schwere Entzündumg, neutrophile Granulozytose, cANCA, RF, ANA neg., Hämaturie • Lufu: Restriktion, Gasauschtauschstörung, selten Obstruktion • Rö: multiple Knoten bis 10cm mit zentraler Einschmelzung, Pneumonitis • TBB / Schleimhautbiopsie: granulomatöse Vaskulitis • Therapie: – Limitierte Erkrankung: Prednisolon + Cotrimoxazol – Generalisierte erkrankung: „Fauci-Protokoll“ (Cyclophosphamid+Prednisolon) • Prognose: ohne Therapie in der Regel letal
- 71. Häufige Symptome: • rez. Sinusitiden, Erkältungssymptome, Fieber, Hämoptysen, blutige Rhinitis, Beinödeme - Anamnese: häufig NNH-Entzündungen, Mundulzera, Gelenkschmerzen - Klinik: B-Symptomatik, Purpura der Haut - Labor: schwere Entzündungszeichen mit sehr hohem CRP, Niereninsuffizienz - Rö/CT: rundliche und flächige Infiltrate - Lufu: Restriktion - BAL/TBB : nekrotisierende, granulomatöse Vaskulitis - Spezielle Serologie: cANCA positiv - Diagnose: M. Wegener (pulmo-renales Syndrom)
- 74. Vielen Dank für die Kurzrepetition Zusammenstellung:W.Geiler Quellen: Mevis,Waldkrankenhaus St. Marien und Lunge im Netz und Wikipedia u. Google.