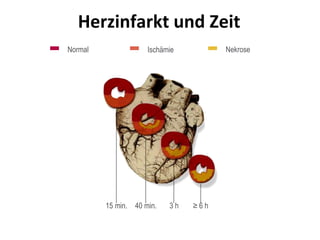
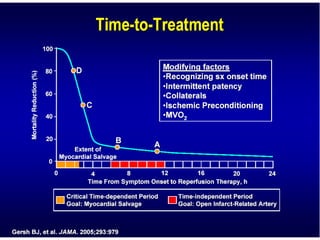
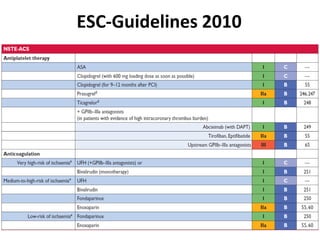
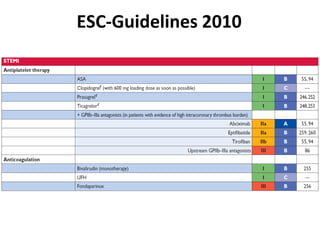
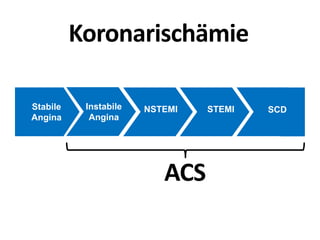
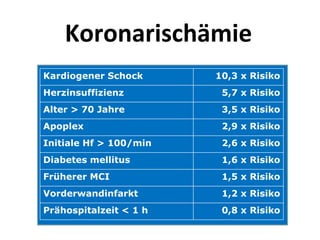
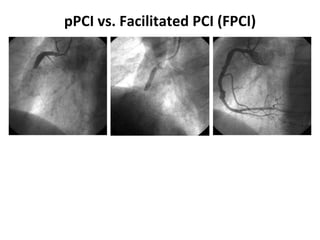
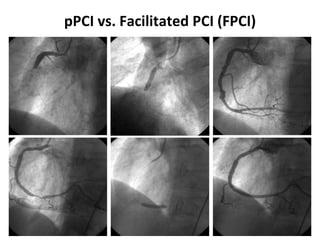
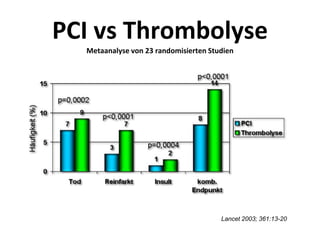
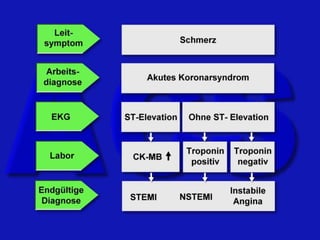
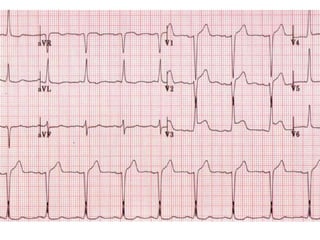
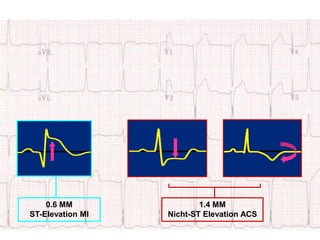
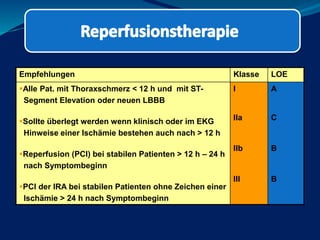
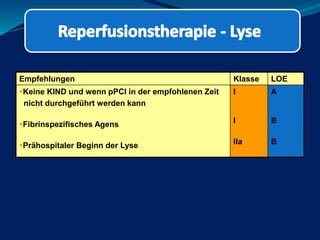
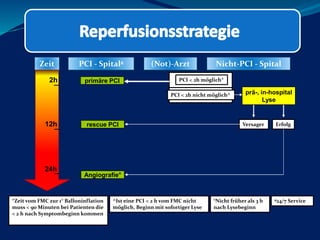
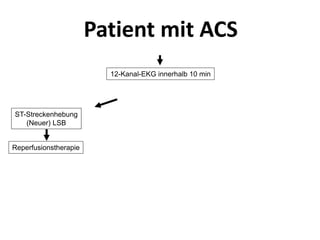
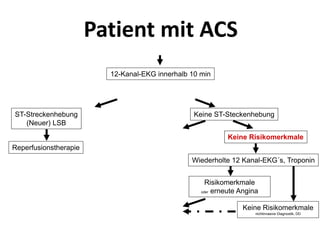
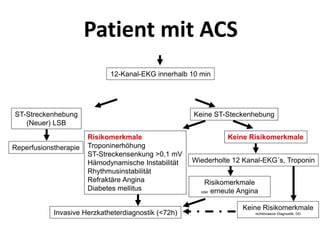
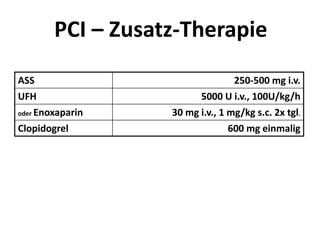
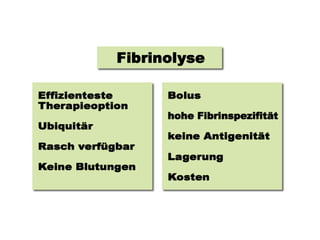
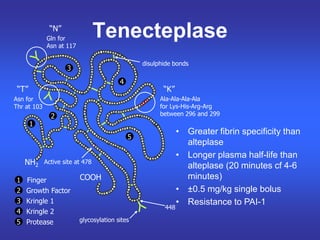
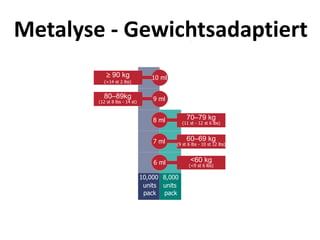
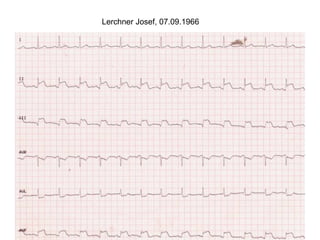
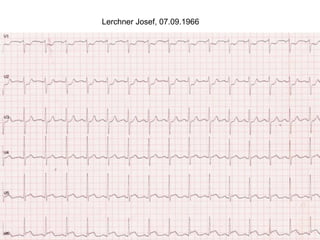
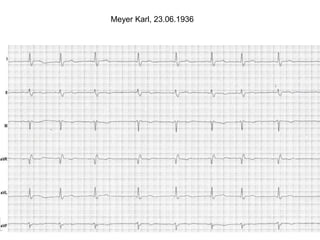
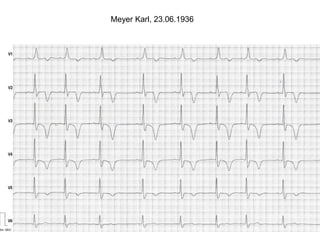
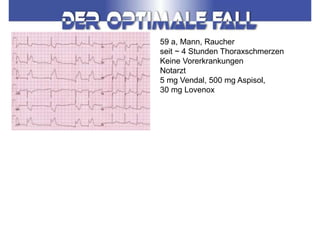
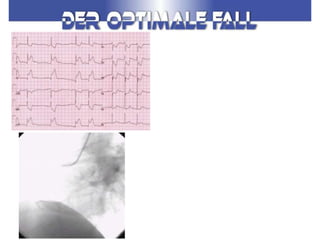
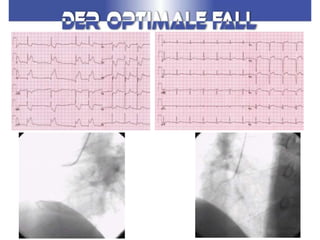
Das Dokument behandelt die präklinische Diagnostik und Therapie von Herzinfarkten, betont dabei die Dringlichkeit der Behandlung durch den Leitsatz "Time is muscle" und stellt verschiedene Reperforationsstrategien wie PCI und thrombolytische Therapie vor. Es werden Risikofaktoren, Empfehlungen für die Patienteneinweisung sowie spezielle Verfahren zur Risikostratifizierung hervorgehoben. Zudem werden relevante Therapieschemata und Notfallmaßnahmen für verschiedene Patientengruppen detailliert dargestellt.