Die erosive pustulöse Dermatose der Kopfhaut (EPDS) - zu häufig als Wundheilungsstörung fehlinterpretiert?
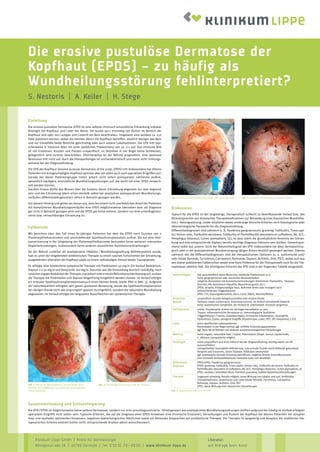
- 1. Die erosive pustulöse Dermatose der Kopfhaut (EPDS) – zu häufig als Wundheilungsstörung fehlinterpretiert? S. Nestoris | A. Keiler | H. Stege Klinikum Lippe GmbH | Klinik für Dermatologie Röntgenstraße 18 | 32756 Detmold | Tel. 0 52 31 . 72 - 20 50 | www.klinikum-lippe.de Literatur: auf Anfrage beim Autor Einleitung Die erosive pustulöse Dermatose (EPD) ist eine seltene chronisch entzündliche Erkrankung unklarer Ätiologie der Kopfhaut und / oder der Beine. Sie wurde 1977 erstmalig von Burton im Bereich der Kopfhaut und 1987 von Lanigan und Cotterill am Bein beschrieben. Insgesamt sind seitdem ca. 150 Fälle publiziert worden, wobei die meisten davon die Kopfhaut betreffen, deutlich weniger das Bein und nur Einzelfälle beide Bereiche gleichzeitig oder auch andere Lokalisationen. Die EPD tritt typi- scherweise in höherem Alter mit einer weiblichen Prädominanz von ca. 2:1 auf. Das klinische Bild ist mit Erosionen, Krusten und Pusteln unspezifisch, es bestehen in der Regel keine Schmerzen, gelegentlich wird Juckreiz beschrieben. Üblicherweise ist der Befund progredient, eine spontane Remission tritt nicht auf. Auch die Histopathologie ist uncharakteristisch und meist nicht richtungs- weisend bei der Diagnosefindung. Die EPD der Kopfhaut (erosive pustular dermatosis of the scalp, EPDS) tritt insbesondere bei älteren Patienten mit lichtgeschädigter Kopfhaut spontan aber vor allem auch nach operativen Eingriffen auf. Gerade bei dieser Patientengruppe treten jedoch nicht selten postoperativ zahlreiche andere, wesentlich häufigere, entzündliche Wundheilungsstörungen auf, die leicht mit einer EPDS verwech- selt werden können. Darüber hinaus dürfte das Wissen über die Existenz dieser Erkrankung allgemein nur sehr begrenzt sein und die Erkrankung allein schon deshalb selbst bei atypischen postoperativen Wundheilungs- verläufen differentialdiagnostisch selten in Betracht gezogen werden. Vor diesem Hintergrund gehen wir davon aus, dass bei einem nicht unerheblichen Anteil der Patienten mit komplizierten Wundheilungsverläufen eine EPDS möglicherweise übersehen bzw. als Diagnose gar nicht in Betracht gezogen wird und die EPDS gar keine seltene, sondern nur eine unterdiagnosti- zierte bzw. vernachlässigte Erkrankung ist. Fallbericht Wir berichten über den Fall eines 81-jährigen Patienten bei dem die EPDS nach Exzision von 2 Plattenepithelkarzinomen und anschließender Spalthauttransplantation auftrat. Bis auf eine Feld- kanzerisierung in der Umgebung der Plattenepithelkarziome bestanden keine weiteren relevanten Begleiterkrankungen, insbesondere keine anderen assoziierten Autoimmunerkrankungen. Da der Befund zunächst als postoperative Infektion / Wundheilungsstörung fehlinterpretiert wurde, kam es unter der eingeleiteten antibiotischen Therapie zu einem raschen Fortschreiten der Erkrankung, ausgedehnten Ulzeration der Kopfhaut sowie zu einem vollständigen Verlust beider Transplantate. Es erfolgte eine kombinierte systemische Therapie mit Prednisolon 50 mg/d (im Verlauf Reduktion), Dapson 2 x 50 mg/d und Doxycyclin 100 mg/d. Darunter war die Entzündung deutlich rückläufig, nach zunächstzügigerReduktionderTherapie,tratjedocheineerneuteBefundverschlechterungauf,sodass die Therapie mit Prednisolon und Dapson längerfristig fortgeführt werden musste. Im Verlauf erfolgte ein erneuter Spalthauttransplantationsversuch eines kleinen Areals (siehe Pfeil in Abb. 3). Aufgrund der zwischenzeitlich erfolgten sehr guten spontanen Besserung, wurde die Spalthauttransplantation der übrigen Areale nicht wie ursprünglich geplant durchgeführt, sondern die sekundäre Wundheilung abgewartet. Im Verlauf erfolgte ein langsames Ausschleichen der systemischen Therapie. Abb. 1: Befund vor Therapiebeginn: Verlust beider Trans- plantate und großflächiger Ulzeration der ursprünglichen Tumorumgebung Abb. 2: Rückläufige Entzündung unter der Therapie Diskussion Typisch für die EPDS ist der langwierige, therapeutisch schlecht zu beeinflussende Verlauf bzw. das Nichtansprechen von klassischen Therapiemaßnahmen zur Behandlung einer klassischen Wundinfek- tion/-heilungsstörung. Leider existieren weder eindeutige klinische Kriterien noch histologische oder laborserologische Parameter für die Diagnosestellung. Differentialdiagnosen sind zahlreich (z. B. Pyoderma gangraenosum, gramneg. Follikulitis, Tinea capi- tis/Kerion celsi, Follikulitis decalvans, Follikulitis et Perifollikulitis abscedens et suffodiens, AK, SCC, Pemphigus foliaceus, Lichen planopilaris, LE), so dass allein die grundsätzliche Kenntnis der Erkran- kung und eine entsprechende Vigilanz bereits wichtige Diagnose-Faktoren sein dürften. Dementspre- chend sollte aus unserer Sicht der Bekanntheitsgrad der EPD insbesondere bei allen dermatochirur- gisch oder in der postoperativen Wundversorgung tätigen Ärzten deutlich gesteigert werden. Ebenso zahlreich wie die Differentialdiagnosen sind die therapeutischen Optionen (u. a. systemische und/ oder lokale Steroide, Tacrolimus, Calcipotirol, Retinoide, Dapson, Acitretin, Zink, PDT), wobei sich aus den bisher publizierten Fallberichten weder eine klare Präferenz für die Therapiewahl noch für die The- rapiedauer ableiten ließ. Die wichtigsten Kriterien der EPD sind in der folgenden Tabelle dargestellt: Epidemiologie • fast ausschließlich ältere Menschen, weibliche Prädominanz (2:1) • keine geographischen oder rassischen Besonderheiten • mögliche Assoziation mit Autoimmunerkrankungen (Hashimoto Thyreoiditis, Takayasu Arteriitis, RA, Autoimmun-Hepatitis, Myasthenia gravis, etc.) • EPDS: atrophe, lichtgeschädigte Haut, Auftreten direkt oder verzögert nach unterschiedlichen Triggerfaktoren • EPDL: CVI, Stauungsdermatitis, Ulcus cruris, Ödem, Herzinsuffizienz Klinischer Befund • unspezifisch: krustös belegte pustulöse oder erosive Areale • meistens relativ schmerzarm, manchmal Juckreiz, im Verlauf vernarbende Alopezie • keine systemischen Symptome, der Verlauf ist unbehandelt chronisch progressiv Pathogenese • unklar, Hautatrophie scheint ein wichtiger Kausalfaktor zu sein • Thesen: inflammatorische Dermatose vs. immunologische Dysfuktion • Triggerfaktoren: Trauma, Gewebeschaden, chronische Inflammation, neutrophile Dysfunktion, Zoster, iatrogene Eingriffe (Kryotherapie, Laser, PDT, OP, Imiquimod, 5-FU) Labor • keine spezifischen Laborparameter • Routinelabor in der Regel normal, ggf. erhöhte Entzündungsparameter • ggf. Auto-AK im Rahmen von anderen autoimmunologischen Erkrankungen Abstrich • meist negativ, sekundäre bakt./mykot. Kolonisation (Staph. aureus/epidermidis, C. albicans/parapsilosis) möglich Histologie • meist unspezifisch und nicht hilfreich bei der Diagnosefindung, wichtig jedoch um DD auszuschließen • intraepitheliale neutrophile Infiltrate bzw. subcorneale Pusteln (nicht follikulär gebunden), Atrophie und Erosionen, solare Elastose, follikuläre Destruktion • ggf. polymorphe dermale Entzündungsinfiltrate, negative direkte Immunfloureszenz • eine minimale leukozytoklastische Vaskulitis kann sich darstellen Differential- diagnose • EPDS+EPDL: Pyoderma gangraenosum • EPDS: gramneg. Follikulitis, Tinea capitis/Kerion celsi, Follikulitis decalvans, Follikulitis et Perifollikulitis abscedens et suffodiens, AK, SCC, Pemphigus foliaceus, Lichen planopilaris, LE • EPDL: venöses/arterielles Ulcus, Psoriasis pustulosa, bullöse Autoimmunerkrankungen Therapie • insgesamt schwierig, Rezidiv möglich, keine Wirkung von lokalen und syst. Antibiotika • Therapieoptionen: systemische und/oder lokale Steroide, Tacrolimus, Calcipotriol, Retinoide, Dapson, Acitretin, Zink, PDT • EPDL: keine Wirkung einer klassischen Ulcustherapie Abb. 5: Tabellarische Übersicht der EPD Abb. 3: Erneute Spalthauttransplantation eines Versuchsareals Abb. 4: Spontane Wundheilung im weiteren Verlauf Zusammenfassung und Schlussfolgerung Die EPD/EPDS ist möglicherweise keine seltene Dermatose, sondern nur eine unterdiagnostizierte. Fehldiagnosen wie postoperative Wundheilungsstörungen dürften aufgrund der häufig im Vorfeld erfolgten operativen Eingriffe nicht selten sein. Typische Kriterien, die auf die Diagnose einer EPDS hinweisen sind chronische Erosionen, Vernarbungen und Pusteln der Kopfhaut bei älteren Patienten mit atropher Haut und multiplen aktinischen Keratosen, negativen bakteriologischen Abstrichen sowie ein fehlendes Ansprechen auf antibiotische Therapie. Die Therapie ist langwierig und komplex, ein etabliertes the- rapeutisches Schema existiert bisher nicht, entsprechende Studien wären wünschenswert.
