German vega rodgriguez
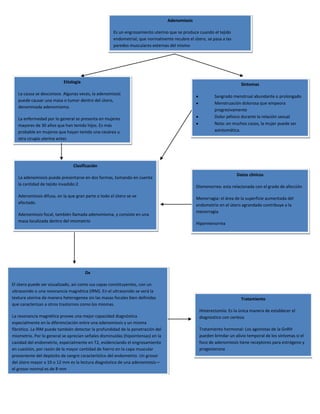
- 1. Adenomiosis Es un engrosamiento uterino que se produce cuando el tejido endometrial, que normalmente recubre el útero, se pasa a las paredes musculares externas del mismo Etiología Síntomas La causa se desconoce. Algunas veces, la adenomiosis Sangrado menstrual abundante o prolongado puede causar una masa o tumor dentro del útero, Menstruación dolorosa que empeora denominada adenomioma. progresivamente La enfermedad por lo general se presenta en mujeres Dolor pélvico durante la relación sexual mayores de 30 años que han tenido hijos. Es más Nota: en muchos casos, la mujer puede ser probable en mujeres que hayan tenido una cesárea u asintomática. otra cirugía uterina antes Clasificación Datos clínicos La adenomiosis puede presentarse en dos formas, tomando en cuenta la cantidad de tejido invadido:2 Dismenorrea: esta relacionada con el grado de afección Adenomiosis difusa, en la que gran parte o todo el útero se ve Menorragia: el área de la superficie aumentada del afectado. endometrio en el útero agrandado contribuye a la menorragia. Adenomiosis focal, también llamada adenomioma, y consiste en una masa localizada dentro del miometrio Hipermenorrea Dx El útero puede ser visualizado, así como sus capas constituyentes, con un ultrasonido o una resonancia magnética (IRM). En el ultrasonido se verá la textura uterina de manera heterogenea sin las masas focales bien definidas Tratamiento que caracterizan a otros trastornos como los miomas. Histerectomía: Es la única manera de establecer el La resonancia magnética provee una mejor capacidad diagnóstica diagnostico con certeza especialmente en la diferenciación entre una adenomiosis y un mioma fibrótico. La IRM puede también detectar la profundidad de la penetración del Tratamiento hormonal: Los agonistas de la GnRH miometrio. Por lo general se aprecian señales disminuídas (hipointensas) en la pueden brindar un alivio temporal de los síntomas si el cavidad del endometrio, especialmente en T2, evidenciando el engrosamiento foco de adenomiosis tiene receptores para estrógeno y en cuestión, por razón de la mayor cantidad de hierro en la capa muscular progesterona proveniente del depósito de sangre característico del endometrio. Un grosor del útero mayor a 10 o 12 mm es la lectura diagnóstica de una adenomiosis— el grosor normal es de 8 mm
- 2. Deseo de anticoncepción Si Permanente Esterilización masculina o femenina No Mujer Pareja Varón Identificación de la Preservativo masculino Anticonceptivos fertilidad mas espermaticida postcoitales AO combinados AO que solo contienen gestagenos Anticonceptivos hormonales Implante anticonceptivo Acetato de medroxiprogeserona inyectable Anillo vaginal Parche transdermico Anticonceptivos hormonales Anticonceptivos de Espermaticidas barrera Preservativo femenino Escudo de Lea Diafragma Anticonceptivos intra Progesterona uterinos T de cobre
- 3. CACU El cáncer cervicouterino es el crecimiento celular anormal del cuello uterino Epidemiologia Factores de riesgo • Están relacionados con vida sexual, nivel Pobreza socioeconómico e higiene sexual: • IVSA en menores de 15 años. Afecta a mujer entre quinta y cuarta década de vida. • Mas de tres parejas sexuales. • Multiparidad por traumatismo directo. • Tabaquismo, afecta respuesta inmunológica favoreciendo infecciones vulvoganiales y de displasía. Cuadro clínico • Nivel socioeconómico bajo • Principalmente son asintomático • Raza negra • Algunos síntomas • El mayor riesgo es asociación al virus del papiloma • hemorragia anormal, en "agua de lavar carne" humano • Aumento de flujo vaginal • Y trichomona. • Dolor en el pubis • Dispareunia. • Perdida de peso, distensión abdominal DX • En etapas avanzadas es posible encontrar: • Historia clínica • Crecimiento ganglionar • Papanicolaou • Linfedema • Biopsia • Marcha claudicante por opresión del nervio • Colposcopia tradicional obturador • Colposcopio de luz actínica. Clasificación 1. Etapa 0 o carcinoma in situ • El carcinoma in situ es un cáncer en su etapa inicial 2. Etapa I • El cáncer afecta el cuello uterino, pero no se ha diseminado a los alrededores • Etapa IA 1: una cantidad muy pequeña de cáncer que sólo es visible a través del microscopio se encuentra en el tejido más profundo del cuello • Etapa II A 2: invasión no mas de 5 mm de estroma en profundidad y extensión de 7 • Etapa I B1: tumor limitado a cuello uterino hasta 4 cm. • Etapa I B2: tumor mayor de 4 cm. limitado a cuello uterino. 3. Etapa II • El cáncer se ha diseminado a regiones cercanas, pero aún se encuentra en la región pélvica. • etapa IIA: el cáncer se ha diseminado fuera del cuello uterino a los dos tercios superiores de la vagina • etapa IIB: tumor se extiende a parametrio sin llegar a la pared pélvica 4. etapa III • El cáncer se ha diseminado a toda la región pélvica 5. Etapa IV • El cáncer se ha diseminado a otras partes del cuerpo
- 4. Neoplasia ovárica maligna Síntomas Dolor o inflamación en el abdomen. Factores de riesgo Dolor en la pelvis. Edad Problemas gastrointestinales, tales Nuliparidad. como gas, hinchazón, o Esterilidad primaria estreñimiento. Plenitud abdominal Endometriosis Diagnostico Letargo Estrogenoterapia. Dispepsia Herencia Incontinencia urinaria. Poliaquiuria Marcadores tumorales Examen clínico Biopsia: la confirmación CA 125: Exploración ginecológica: histológica es obligatoria. AFP Ecografía: Se puede realizar HCG una ecografía abdominal o una ecografía transvaginal. Tratamiento por estadio clínico Clasificación histológica ESTADIO I Etapa IA, IB, bien o moderadamente diferenciados 1. Tumores de células epiteliales* Cirugía: Histerectomía total abdominal más doble anexectomía más omentectomía. En pacientes más frecuentes. seleccionadas puede realizarse salpingo-ooforectomía unilateral. a. Serosos b. Mucinosos Etapa IC o Tumores pobremente diferenciados c. Endometroides Cirugía: HTA más SOB más omentectomía seguida de: 2. Tumores de células germinales o Quimioterapia sistémica (6 ciclos): a. Disgerminomas: — TP: Paclitaxel + Cisplatino o Carboplatino b. Teratoma inmaduro: — CP: Ciclofosfamida + Cisplatino 3. Tumores de células del — CC: Ciclofosfamida + Carboplatino estroma. o Radioterapia abdominal con refuerzo pélvico. a. Tumor de células ESTADIO II 1. HTA más SOB más omentectomía o cito reducción máxima posible. de la granulosa. Luego de la intervención quirúrgica: o Si enfermedad residual mínima es menor de 1 cm: Quimioterapia sistémica 6 ciclos: – TP: Paclitaxel + Cisplatino o Carboplatino – CP: Ciclofosfamida + Cisplatino – CC: Ciclofosfamida + Carboplatino Radioterapia abdominal con refuerzo pélvico o Si enfermedad residual mayor de 1 cm: Quimioterapia sistémica 6 ciclos: – TP: Paclitaxel + Cisplatino o Carboplatino – CP: Ciclofosfamida + Cisplatino – CC: Ciclofosfamida + Carboplatino ESTADIO III Y • La mayoría de los estudios recomiendan la cirugía y la quimioterapia para pacientes en etapa III IV y IV; sin embargo el resultado global para las pacientes en etapa IV de la enfermedad es menos favorable. El papel de la cirugía para estas pacientes no está lo suficientemente claro. • Cirugía: HTA más SOB más omentectomía o citoreducción máxima posible. Luego de la cirugía deberá implementarse un tratamiento con quimioterapia.
- 5. Hemorragia uterina anómala Trastornos ginecológicos más frecuentes de las mujeres en edad fértil • Sangrado uterino anormal La hemorragia uterina anómala es la variación de la frecuencia, la duración y la cantidad de menstruación Historia Examen físico Pruebas sanguíneas Hemorragia anómala asociada a los ciclos No ginecológico Ultrasonido pélvico Problema ginecológico ovulatorios tienen causas orgánicas Hemorragia por causas anovulatorias, que normalmente se diagnostican por Muestreo exclusión basándose en la anamnesis. endometrial Enfermedad Patología pélvica Sangrado Disfuncional Causas tiroidea Coagulopatia Embarazo Sangrado rectal Disfunción del eje hipotálamo- hipofisario Urológico Cirugía Disfunción ovárica Tratamiento medico Histeroscopia Disfunción del aparato genital externo Ablación SIU-LL Histerectomía Dx cuantificación de las concentraciones de FSH , LH y prolactina sérica , en estas afecciones la concentración de FSH y LH están en su límite inferior Tx 100mg de progesterona en aceite o una tanda de 5 a 14 días de acetato de medroxiprogesterona oral o progesterona micronizada Si no sangra el problema es anatómico y ocupa cirugía
- 6. Endometriosis Es la presencia de glándulas y estroma endometrial fuera del útero, los implantes y quistes endometriales responden a las fluctuaciones hormonales del ciclo menstrual Patogenia Signos y síntomas Patología 1. Implantación de células endometriales, Dismenorrea Se observa en los ovarios de la mayoría normalmente por menstruación retrograda Dispareuria profunda de las Px también en el fondo de saco 2. Diseminación vascular y linfática Molestia pélvica crónica de Douglas, lig. Redondo, trompas 3. Metaplasia celomica de células Disquecia uterinas y colon sigmoides pluripotenciales en cavidad peritoneal Rectorragia hematuria Dx Aspecto macroscópico 1. Visualización directa mediante Lesión pequeña de 1mm trasparente o laparoscopia, laparotomía blanquecina confinada mediante biopsia: Lesiones pequeñas color rojo oscuro Epitelio endometrial (quemadura de pólvora) Glándulas endometriales Quistes de chocolate Estroma endometrial Cúpulas de 15 a 10 cm Macrófagos con hemosiderina 2. Ecografía 3. IRM 4. TAC Tx 1. Hormonal Acetato de medroxiprogesterona Danazol GnRH 2. Quirúrgico Conservador: Resección, cauterización y ablación de las lesiones Definitiva: histerectomía abdominal total
- 7. EPI Presencia de cambios en los tejidos de los parametrios, trompas uterinas y ovarios. Es un término general para la infección del revestimiento del útero, las trompas de Falopio o los ovarios. Causas Factores La mayoría de los casos de enfermedad inflamatoria Compañero sexual masculino con gonorrea o clamidia pélvica (EIP) son causados por bacterias que se Compañeros sexuales múltiples movilizan desde la vagina o el cuello uterino hasta el útero Antecedentes de cualquier enfermedad de transmisión sexual (ETS) Antecedentes de EIP Parto Inserción reciente de un DIU Biopsia del endometrio Actividad sexual durante la adolescencia Inserción de un dispositivo intrauterino (DIU) Aborto espontáneo Aborto electivo o terapéutico Pruebas y exámenes Síntomas Eexploración de la pelvis puede mostrar: Fiebre Dolor o sensibilidad en la pelvis, la parte baja Un cuello uterino que sangra fácilmente del abdomen o algunas veces la región lumbar Secreción cervical Secreción vaginal con color, consistencia u olor anormal Dolor con el movimiento del cuello uterino Sangrado después de la relación sexual Sensibilidad uterina y ovárica Escalofríos Fatiga Los exámenes de laboratorio para buscar signos Micción frecuente o dolorosa de infección son: Aumento del cólico menstrual Sangrado o manchado menstrual irregular Cultivo Inapetencia Proteína C reactiva (PCR) Náuseas con o sin vómitos Tasa de sedimentación eritrocítica Ausencia de la menstruación (ESR) Relaciones sexuales dolorosas Conteo de glóbulos blancos Tratamiento Casos recurrentes. Tratamiento de la salpingitis aguda. Si hay un DIU colado, debe extraerse al iniciar el tratamiento.
- 8. ETS Se caracterizan por inflamación vulvovaginal en ocasiones asociada a secreción vaginal, disuria y dispareunia Etiología El 90% están causadas por los INFECCIÓN POR CLAMIDIAS siguientes microorganismos: Chlamydia trachomatis, enfermedad bacteriana de Gardnerella vaginalis transmisión sexual mas común en mujeres. Candida Trichomonas vaginalis Clínica - Puede ser asintomática - Infección cervical: exudado purulento con CANDIDIASIS inflamación cervical hipertrófica Agente Candida albicans 80 – 90%, - Flujo vaginal anormal o una sensación de ardor al orinar - Dolor en la parte inferior del vientre, dolor de Factores predisponentes espalda, náusea, fiebre, dolor durante las relaciones Diabetes, Niveles altos de estrógenos, Antibióticos de amplio sexuales o sangrado entre los períodos menstruales espectro, Corticoides, VIH Complicaciones Clínica Problemas reproductivos - Prurito intenso Enfermedad inflamatoria pélvica - Leucorrea con aspecto caseoso Aumentar la probabilidad de adquirir la infección por el VIH - dispareunia y disuria. Los bebés que nacen de mujeres infectadas pueden contraer - eritema vulvovaginal con la leucorrea infecciones en los ojos y en las vías respiratorias característica. Diagnostico - placas blanquecinas Aislamiento en cultivos celulares Tratamiento Diagnostico Doxiciclina 100 mg VO 2 veces al día durante 7 días El cultivo es el método más sensible y específico (medio Embarazadas: Eritromicina 500 mg 4 veces al día por 7 días o saboureaud), Amoxicilina 500 mg 3 veces al día Azitromicina 1g vo dosis única (de elección en embarazo) Tratamiento Compuestos azólicos. fluconazol (150 mg dosis única) itraconazol (200 mg/día/1-3días) VAGINOSIS BACTERIANA ketoconazol (200 mg/12h/3-5días) Agentes causales Gardenerella Vaginalis Por vía vaginal: clotrimazol (embarazada), miconazol, ketoconazol, fenticonazol y sertaconazol. Factores de riesgo Tratar a la pareja Tener una nueva pareja sexual o múltiples parejas sexuales, GONORREA utilizar duchas vaginales, uso de estrógenos, retención de Causada por la bacteria Neisseria gonorrhoeae, puede crecer también tampones, anticonceptivos (DIU), antibióticos de amplio en la boca, la garganta, los ojos y el ano. espectro Cualquier persona que sea sexualmente activa puede contraer Clínica gonorrea. - Leucorrea blanco grisácea, maloliente y fluida con Síntomas un típico o La mayoría son asintomáticas - no hay prurito, disuria ni dispareunia. o Exudado vaginal Diagnostico o Polaquiuria o Disuria La prueba de aminas o Sangrado entre menstruaciones o después de relaciones sexuales. o Dolor en el bajo abdomen Presencia de células clave o "clue cells" Diagnostico Examen del frotéis teñido Tratamiento Requiere confirmación en medios espe Clindamicina vía vaginal u oral (300 mg/12 horas/7 días) cíficos (Thayer-Martin o Transgrow). Metronidazol vaginal u oral (500 mg/12 horas/7 días). Cultivo de clamidia y prueba serológica para sífilis En gestantes se utiliza clindamicina o ampicilina oral 7 días. Complicaciones icatrización tubarica, infertilidad e incremento del riesgo de embarazo ectópico, Enfermedad pélvica inflamatoria, Salpingitis. Tratamiento Ceftriaxona 250 mg IM dosis única Ceftriaxona 125mg IM una ves al día, mas Doxciciclina 100 mg VO 2 veces al día por 7 días (No embarazadas) Azitromicina 1 g VO dosis única si no se descarta la infección por clamidia. Recién nacidos y lactantes: Ceftriaxona 25 a 50 mg/Kg IV o IM
- 9. Infertilidad Incapacidad de una pareja para concebir después de 12 meses de relaciones sexuales frecuentes sin protección • Fecundidad: probabilidad de concebir en un ciclo menstrual • Fertilidad: probabilidad de lograr un parto con recién nacido vivo en un ciclo menstrual Factores de riesgo Etiología 1. Edad 1. Liberación de un ovocito competente 2. Trastornos médicos 2. Producción de espermatozoides competentes 3. Fármacos 3. Yuxtaposición de un espermatozoide y un ovocito en 4. Cirugías anteriores un aparato genital permeable y posterior a la 5. Infecciones genitales fecundación 6. Dolor pélvico 4. La generación de un embrión viable 7. Disfunción sexual 5. El transporte del embrión a la cavidad uterina 8. Factores ambientales 6. Implantación satisfactoria del embrión en el 9. Estilo de vida endometrio Factores anatómicos: anomalías del útero, las trompas uterinas y el peritoneo Factores hormonales: ovulación • Oligoovulación (ovulación esporádica e imprevisible) • Liomiomas • Anovulación (ausencia de ovulación) • Pólipos endometriales • Poliquistosis ovática • Adherencias intrauterinas • Trastornos tiroideos • Anomalías congénitas • Hiperprolactinemia • Amenorrea Causas masculinas • Trastornos congénitos, adquiridos o sistémicos: • Enfermedad hipotálamo-hipofisaria que provoca disfunción gonadal (1-2%) • Enfermedad testicular (30%-40%) • Defectos postesticulares que provocan trastornos del transporte de los espermatozoides o la eyaculación (10%-20%) • Esterilidad idiopática (40%-50%) • Anomalías de la espermatogénesis son una de las
- 10. MALFORMACIONES MÜLLERIANAS Son parte de un grupo de alteraciones ginecológicas que se manifiestan con una amplia variedad de síntomas. Encontramos desde pacientes totalmente asintomáticas hasta mujeres con un pronóstico reproductivo nefasto o dolor pélvico crónico que imposibilita mantener una vida normal. etiologia Diagnostico Exposición fetal intraútero a Histerosalpingografía. radiaciones, Infecciones o tóxicos Ultrasonido como el dietilbestrol y la talidomida. Resonancia magnética Predisposición genética y Otros factores como los socioeconómicos y geográficos . Clasificación dependiendo en donde ocurrió la falla: 1) Falta de formación de los conductos primordiales. 2) Falta de fusión de estos conductos. 3) Falta de disolución del Tabique entre los conductos fusionados. Falta de formación: Tratamiento Síndrome de Rokitansky El tratamiento quirúrgico en pacientes Útero Unicorne. con malformaciones müllerianas Falta de fusión estaría limitado a aquellas mujeres con abortos de repetición (descartadas otras causas posibles) y en los casos de Útero didelfo ( útero doble) pacientes con olor pélvico crónico una Útero Bicorne vez se ha confirmado por laparoscopia Falta de disolución que no existe endometriosis. Útero Septado (bilocular o tabicado) La metroplastia transabdominal Útero Arcuado convencional (Strassman) parece ser un Otros defectos uterinos procedimiento eficiente en los casos de Exposición a dietilbestrol mujeres con una anomalía uterina Septo vaginal transverso simétrica aunque en la era de la histeroscopia quirúrgica, esta técnica se limitaría a los casos de útero bicorne imposibles de reparar por histeroscopia.
- 11. Cáncer de mama Primer CA mas frecuente en la mujer Primer causa de muerte en la mujer Factores de riesgo Edad Antecedentes personales de CA de mama Antecedentes de hiperplasia atipica en biopsias anteriores. Mutaciones genetica ereditarias. Parientes de primer grado con CA de mama u ovarico diagnosticado a una edad temprana. Menarquia temprena (< 12 años). CDIS CLIS Estructura afectada conductos lobulillos Tipo de CA posterior ductal Ductal o lobulillar Mama con riesgo de Mama Cualquiera de las dos CA invasor homolateral mamas lateralidad unilateral Con frecuencia bilateral Numero de unicentrico multicentrico localizaciones de origen
- 12. NEOPLASIAS OVARICAS BENIGNAS TC TC TC Otras Epiteliales Germinales Estroma Celulas Serosas Granulosa-teca Disgerminoma Linfoma Mucinosas Sertoli-Leydig Teratoma Sarcoma Endometrioides Fibroma de Seno endodérmico Metástasis Brenner células lipidicas Coriocarcinoma Colorrectal Mama Endometrial NEOPLASIAS OVARICAS MALIGNAS TC TC TC Epiteliales Germinales Estroma celulas de la granulosa Serosos Disgerminomas célulasdeSertoli-Leydig Mucinosos Teratomas inmaduros Fibrosarcoma Endometriales Senoendodérmico Tecomamaligno Células claras Carcinomasdecélullas De Brenner embrionarias
- 13. Propedéutica ginecológica síntomas y signos para la integración de un diagnostico en la paciente embarazada Auscultación Interrogatorio Ruido soplante suave sincrónico con el corazón Estetoscopio de pinard dorso del producto 18a 10 Dirigirse al paciente con respeto Iniciar interrogatorio preguntando el nombre edad y p semanas FC intensidad y ritmo investigar motivo de consulta orientar su interrogatorio para aclarar o puntualizar el mo consulta se completa la historia obstétrica con datos ginecológicos Antecedentes perso familiares de importancia terapéutica empleada Actitud Tacto vaginal relación que guarda el producto entre si situacion, longitud, grado de dilatacion, consistencia Posición y angulo de union en su base con el utero relación que guarda el punto toconomico de la presentacion con la embarazo temprano mitad derecha o izquierda de la madre reblandecimiento del cervix Presentación aumento del tamaño y pulsatilidad relacion que guarda la parte fetal que se aboca al estrecho superior de pelvometria interna la perlvis Situación relacion que guarda el eje longitudinal del producto con el eje longitudinal de la madre
- 14. Síndrome de Ovario Poliquistico El Síndrome de ovario poliquístico (SOP), es un trastorno endocrino y metabólico heterogéneo Fisiopatología Características clínicas Hay disfunción en eje HHO que da origen a un incremento en Irregularidades la frecuencia de los pulsos de secreción de GnRH, lo cual menstruales genera mayor liberación de LH, dando como resultado una Hirsutismo disociación en la relación LH/FSH, 2:1 Acné Infertilidad Resistencia a la insulina Obesidad central Acantosis nigricans Síndrome metabólico Dx Intolerancia a la glucosa Se requieren dos de los siguientes criterios 1) Oligoovulación oanovulación DM 2) Hiperandrogenismo clínico o bioquímico 3) Ovarios poliquísticos por ultrasonido Tx Cambios en el estilo de vida: dirigido a reducción de peso Tratamiento de oligomenorrea o amenorrea: Anticonceptivos Orales son muy efectivos para mejorar la regularidad de las menstruaciones y disminuir efectos de la hiperandrogenemia Desogestrel + drospirenona Antiandrogenos: CIPROSTERONA, spirinolactona Tratamiento de anormalidades metabólicas: METFORMINA (1.000-1,500mgxdía) Produce reducción de la hiperinsulinemia Tratamiento para trastorno de la fertilidad: Clomifeno (50-150mg)durante5días
- 15. Tumores benignos de útero Son tumores no cancerosos que se adhieren o se desarrollan dentro de la pared del útero, un órgano reproductor femenino. Los miomas uterinos son el tumor pélvico más común, comienzan como pequeñas plántulas que se diseminan a lo largo de las paredes musculares del útero y pueden ser tan diminutas que puede ser necesario un microscopio para observarlas Síntomas Signos y exámenes Sensación de presión o de llenura en la Un examen pélvico muestra un útero parte inferior del abdomen agrandado, de contorno irregular y con un Calambres pélvicos o dolor con los aspecto tumoral. Este diagnóstico es períodos generalmente confiable en algunos casos se Llenura abdominal, gases dificulta, especialmente en las mujeres obesas. Aumento de la frecuencia urinaria Los miomas se han confundido con los tumores Sangrado menstrual abundante ováricos, con los procesos inflamatorios de las (menorragia), a veces con el paso de trompas y con el embarazo. coágulos de sangre Usualmente se realiza una ecografía Dolor repentino e intenso debido a un transvaginal o una ecografía pélvica para mioma pediculado confirmar los hallazgos. Nota: a menudo no hay síntomas Es posible que sea necesario realizar un procedimiento de dilatación y legrado o una laparoscopia pélvica para descartar otras afecciones potencialmente cancerosas. Tratamiento El tratamiento depende de la gravedad de los síntomas, de la edad de la paciente, si está o no en embarazo, del deseo de embarazos futuros, de su salud general y de las características de los miomas. Algunas mujeres simplemente pueden necesitar el control del mioma uterino, lo cual requiere de exámenes pélvicos o ecografías de vez en cuando. Los medicamentos antiinflamatorios no esteroideos (AINES), Complicaciones como el ibuprofeno o el naprosín, pueden ser Los miomas uterinos pueden ocasionar recomendables para las mujeres que presentan cólicos o infertilidad, y pueden provocar igualmente dolor con la menstruación. Se pueden utilizar pastillas un parto prematuro. anticonceptivas (anticonceptivos orales) para ayudar a El dolor severo o el sangrado excesivo controlar los períodos menstruales abundantes y detener el causado por los miomas uterinos pueden crecimiento del mioma uterino, En algunos casos, se requerir una cirugía urgente. prescribe la terapia hormonal con drogas tales como Depo Leuprolide inyectable para reducir el tamaño de los miomas uterinos.