Dx y tx etg
•Als PPTX, PDF herunterladen•
0 gefällt mir•1,142 views
Puro Dx y Tx
Melden
Teilen
Melden
Teilen
Empfohlen
Empfohlen
Javier Pérez PedregosaInflamación e infección intraamniótica y parto pretérmino. Certezas y grandes...

Inflamación e infección intraamniótica y parto pretérmino. Certezas y grandes...Jornadas HM Hospitales
Weitere ähnliche Inhalte
Was ist angesagt?
Javier Pérez PedregosaInflamación e infección intraamniótica y parto pretérmino. Certezas y grandes...

Inflamación e infección intraamniótica y parto pretérmino. Certezas y grandes...Jornadas HM Hospitales
Was ist angesagt? (20)
Enfermedad trofoblastica gestacional y embarazo ectópico

Enfermedad trofoblastica gestacional y embarazo ectópico
Inflamación e infección intraamniótica y parto pretérmino. Certezas y grandes...

Inflamación e infección intraamniótica y parto pretérmino. Certezas y grandes...
Tratamiento de tromboembolismo venoso en el embarazo

Tratamiento de tromboembolismo venoso en el embarazo
Mola hidatidiforme, Mola parcial, Mola completa, Enfermedad Trofoblástica Ges...

Mola hidatidiforme, Mola parcial, Mola completa, Enfermedad Trofoblástica Ges...
Coriocarcinoma, diagnóstico, seguimiento y tratamiento

Coriocarcinoma, diagnóstico, seguimiento y tratamiento
Andere mochten auch
:)Cervicitis aguda y crónica, ectropion cervical, ulceracion, erosion. 

Cervicitis aguda y crónica, ectropion cervical, ulceracion, erosion. Universidad Autónoma de Tamaulipas
Andere mochten auch (20)
Cervicitis aguda y crónica, ectropion cervical, ulceracion, erosion. 

Cervicitis aguda y crónica, ectropion cervical, ulceracion, erosion.
Ähnlich wie Dx y tx etg
Ähnlich wie Dx y tx etg (20)
Patologías del corion y de las vellosidades coriónicas

Patologías del corion y de las vellosidades coriónicas
molahidatiformeenfermedadtrofoblsticagestacional-131118232003-phpapp01.pptx

molahidatiformeenfermedadtrofoblsticagestacional-131118232003-phpapp01.pptx
Kürzlich hochgeladen
Kürzlich hochgeladen (20)
indicadores para el proceso de esterilización de ceye .pdf

indicadores para el proceso de esterilización de ceye .pdf
seminario patología de los pares craneales 2024.pptx

seminario patología de los pares craneales 2024.pptx
10. Protocolo de atencion a victimas de violencia sexual.pptx

10. Protocolo de atencion a victimas de violencia sexual.pptx
Sangrado Uterino Anormal. Dr Carlos Quiroz_052747.pptx

Sangrado Uterino Anormal. Dr Carlos Quiroz_052747.pptx
Resumen de tejido Óseo de Histología texto y atlas de Ross.pptx

Resumen de tejido Óseo de Histología texto y atlas de Ross.pptx
Infarto agudo al miocardio magisterio completa.pptx

Infarto agudo al miocardio magisterio completa.pptx
SEGUNDA Y TERCERA SEMANA DEL DESARROLLO EMBRIONARIO.pptx

SEGUNDA Y TERCERA SEMANA DEL DESARROLLO EMBRIONARIO.pptx
Flashcard Anatomía del Craneo: Neurocráneo y Vicerocráneo.

Flashcard Anatomía del Craneo: Neurocráneo y Vicerocráneo.
FARMCOCINÉTICA Y FARMACODINAMIA DE LOS MEDICAMENTOS TÓPICOS

FARMCOCINÉTICA Y FARMACODINAMIA DE LOS MEDICAMENTOS TÓPICOS
LA MEDICINA GRECORROMANA HIPOCRATES, HEROFILO Y GALENO

LA MEDICINA GRECORROMANA HIPOCRATES, HEROFILO Y GALENO
diapositivas planos quirúrgicos enfermeria 1239llll4

diapositivas planos quirúrgicos enfermeria 1239llll4
Histologia del sistema respiratorio y sus funciones

Histologia del sistema respiratorio y sus funciones
Dx y tx etg
- 2. Diagnostico del Embarazo molar. • Gonadotropina Coriónica Humana: Niveles elevados para la edad gestacional de la facción beta de la GCh, pero no es prueba especifica para dx de EM y tiene un valor limitado. Una paciente con niveles muy elevados tiene mayor riesgo de desarrollar posteriormente una Neoplasia Trofoblástica Gestacional (NTG).
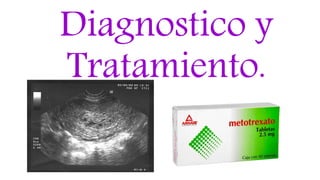
- 3. • USG: Ayuda al Dx precoz del EM, es mas sensible, presenta una característica ecocardiográfica signo de lluvia de nieve. • Inmunohistoquímica y Genética: La inmunohistoquímica es positiva en molas parciales y no es completas y sirve para el dx diferencial en el EM.
- 4. Tratamiento del EM. • Evacuación molar. • Legrado por aspiración de cavidad uterina y posterior el legrado uterino instrumental. • Se debe evaluar la presencia de anemia significativa, preeclampsia, hipertiroidismo o desequilibrio hidroelectrolítico. • Histerectomía. • Inmunoglobulina anti D.
- 5. Seguimie nto • Se debe de dar un seguimiento posterior para descartar el desarrollo posterior de una Neoplasia Trofoblástica Gestacional (NTG). • Aprox. del 18-28% de las pacientes con mola completa desarrollaran una neoplasia persistente. En el EM parcial el riesgo de NTG es del 2- 4%. • Uso de métodos anticonceptivos confiables, para evitar confusiones en el aumento de la B-GCh. • El DIU no se debe insertar antes de la remisión.
- 6. Diagnostico de Mola Invasora. • No se puede realizar su dx con la simple evacuación del útero. • La ecografía vaginal y abdominal no siempre permite hacer el dx de invasión. • Puede ser confundida con un coriocarcioma, pero su grado de malignidad es menor.
- 7. Diagnostico de Neoplasia Trofoblástica Gestacional.• 4 o más mediciones de B-GCh que muestran una meseta en los valores en 3 semanas. • Aumento del nivel de B-GCh del 10% o mayor en 3 o mas mediciones en 2 semanas. • Presencia de coriocarcinoma en el dx histopatológico. • Persistencia de niveles detectables de B-GCh 6 meses después de la evacuación de la mola. • Evidencia de Metástasis.
- 8. Diagnostico de Tumor Trofoblástico del Sitio Placentario (TTSP). • El estudio histopatológico es necesario para el dx. • El tratamiento es la Histerectomía.
- 9. Tratamiento para TTG. • Se emplea el metotrexate, así como la actinomicina D. sistema biconjugado. • Histerectomía como manejo optimo. • Radioterapia en caso de metástasis cerebrales y hepáticas. Junto con la quimioterapia. • El riesgo de recaída de la NTG es de 3%.
