Célula B y resistencia insulina DM2
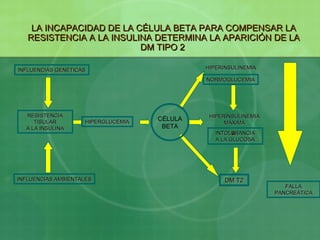
- 1. LA INCAPACIDAD DE LA CÉLULA BETA PARA COMPENSAR LALA INCAPACIDAD DE LA CÉLULA BETA PARA COMPENSAR LA RESISTENCIA A LA INSULINA DETERMINA LA APARICIÓN DE LARESISTENCIA A LA INSULINA DETERMINA LA APARICIÓN DE LA DM TIPO 2DM TIPO 2 INFLUENCIAS GENÉTICASINFLUENCIAS GENÉTICAS NORMOGLUCEMIANORMOGLUCEMIA HIPERINSULINEMIAHIPERINSULINEMIA INTOLERANCIAINTOLERANCIA A LA GLUCOSAA LA GLUCOSA HIPERINSULINEMIAHIPERINSULINEMIA MÁXIMAMÁXIMA DM T2DM T2INFLUENCIAS AMBIENTALESINFLUENCIAS AMBIENTALES RESISTENCIARESISTENCIA TISULARTISULAR A LA INSULINAA LA INSULINA HIPERGLUCEMIAHIPERGLUCEMIA CÉLULA BETA FALLAFALLA PANCREÁTICAPANCREÁTICA AA
- 2. OBJETIVOS DEL TRATAMIENTO Mejoría sintomática. Prevención de complicaciones agudas. Permitir una buena calidad de vida Mantener glucemias “normales”. Evitar complicaciones crónicas. Tratamiento de las enfermedades metabólicas concomitantes (HTA, dislipemias, obesidad, etc.).
- 3. PLAN ALIMEN EJERCICIO EDUCACIÓN FARMACOS BASES DEL TRATAMIENTO
- 4. Mecanismos de acción Secretagogos de la insulina: las sulfonilureas y las meglitinidas aumentan la producción de insulina Las biguanidas y las tiazolidinedionas reducen la producción de glucosa Las tiazolidinedionas y las biguanidas reducen la resistencia a la insulina Los inhibidores de la alfa-glucosidasa enlentecen la absorción de almidón Inhibidores de la DPP- 4, GLP-1 (incretinas) mejoran la respuesta ante el nivel de glucosaHígado Intestino delgado Músculo esqueleticol Tejido adiposo
- 5. Mejoran la secrecion de insulina… ¿son un tipo nuevo de sulfodrogas? “son enterohormonas segregadas en intestino…como influyen en la glucosa? Se inactivan por la DPP-IV ¿que son las incretinas?
- 6. Las Incretinas Tienen Funciones Fisiológicas Importantes Las incretinas son hormonas segregadas por las células endócrinas del intestino Las incretinas influyen en la homeostasis de la glucosa a través de acciones múltiples incluyendo la secreción de insulina dependiente de glucosa, la supresión del glucagón postprandial, y el retraso del vaciamiento gástrico Fueron identificadas cuando se descubrió que la glucosa administrada por vía oral producía mayor estimulación de la liberación de insulina que cuando se alcanzaba un nivel de glucosa equivalente por infusión intravenosa Este fenómeno bien descripto se denomina “efecto incretina” El efecto incretina representa ~60% de la liberación total de insulina luego de una comida
- 7. AMILINA polipeptido amiloide del islote constituido por 37 aminoacidos. es cosecretado junto con la insulina desde las cel B de los islotes sus niveles plasmaticos aumentan en respuesta al estimulo nutricional su secrecion tambien es estimulada por glucagon, GLP-1 y agonistas colinergicos. es inhibida por somatostatina e insulina.
- 8. GIP: es un peptido de 42 aminoacidos. producido en las cel K enteroendocrinas del duodeno. es inactivado por la DPP-IV. el GIP es secretado despues de la ingestion de nutrientes, funciona con efecto incretina y mejora la secrecion de insulina dependiente de glucosa.
- 9. GLP 1: es un peptido intestinal de 30 aminoacidos producido por las cel L enteroendocrinas en el ileon distal y colon. Se secreta minutos despues de que comienza la ingesta y es controlada a traves de una combinacion de mecanismos neurales y endocrinos. es inactivado por DPP-IV. Tanto su inactivacion como su clearence renal hacen que tenga una vida media muy corta (minutos). GLP-1 controla la glucosa sanguinea principalmente estimulando la secrecion de insulina e inhibiendo la secrecion de glucagon y el vaciamiento gastrico. Tambien activa regiones en el SNC importantes para la saciedad. promueve la expansion de la masa de celula B por estimulacion de su proliferacion e inhibicion de su apoptosis.
- 10. Incretinas: Actividad que se superponen en la homeostasis de la glucosa Nauck MA, Ante la ingesta de alimentos a Células beta Mejora la secreción de insulina dependiente de glucosa Células beta Preservación y expansión de la masa b-celulara GIPGLP-1
- 11. Efectos del GLP-1: Actividad en el metabolismo de la glucosa Promueve la saciedad y reduce el apetito Células beta Potencian la secreción de insulina dependiente de glucosa Nauck MA Hígado Por ↓ Glucagón se reduce la producción hepática de glucosa Células alfa ↓ Secreción prandial de glucagón Estómago Ayuda a regular el vaciamiento gástrico Disminuye el excesivo trabajo de célula β Aumenta la respuesta de la célula β GLP-1 que se segrega ante la ingesta de alimentos
- 12. Efectos del GIP: Actividad en el metabolismo de glucosa, lípidos y Ca Nauck MA Tejido adiposo Estimula la lipoproteina lipasa GIP que se segrega ante la ingesta de alimentos Tejido Adiposo Captación de glucosa dependiente de insulina
- 13. Exenatida (Exendina-4) • Versión sintética de la proteína salival presente en el monstruo de Gila • Aproximadamente un 50% de identidad con el GLP-1 humano − Se une a los receptores conocidos del GLP-1 humano en las células β in vitro − Resistente a la inactivación de la DPP-IV Desarrollo de la Exenatida: Un Mimético de la Incretina
- 14. GLP-1 Preservó la Morfología de Celulas Insulares Humanas In Vitro Día 1 Células tratadas con GLP-1 Controles Día 3 Día 5 Los Islotes en cultivo tratados con GLP-1 fueron capaces de mantener su intergridad por un período de tiempo mayor.
- 15. Exenatida: Los eventos adversos más comunes asociados con exenatida son efectos gastrointestinales ,más comunes al comienzo del tratamiento El tratamiento con exenatida está asociado con índices de hipoglucemia bajos Cuando se la coadministró con MET sola, la exenatida no fue asociada con mayor riesgo de hipoglucemia Cuando se la coadministró con SU, la exenatida fue asociada con mayor incidencia de hipoglucemia en comparación con SU sola Generalmente manejable mediante la reducción de la dosis de SU
- 16. INHIBIDORES DE LA DPP-4 ♣ Es una nueva clase de hipoglucemiantes orales. ♣ Favorecen y prolongan la acción de las incretinas al retardar su degradación en metabolitos GLP1 y GIP. ♣ Disminuye las concentraciones de glucagon. ♣ Se administra por vía oral, una vez al día, ♣ Se puede combinar con otros hipoglucemiantes. ♣ Se usa en insuficiencia renal, ajustando la dosis. ♣ Conocido como Sitagliptin.
- 17. UKPDS: ↓ 0,9 HbA1c a través de 12 años promedio logró reducir: 25% Eventos microvasculares (p<0.009) 21% Retinopatía (p<0.015) 34% Microalbuminuría (p<0.00005) 16% IAM (p<0.052) UK Prospective Diabetes Study (UKPDS 33) Lancet 1998;352:837-53
- 18. DCCT RESULTADOS TRATAMIENTO INTENSIVO (Múltiples dosis o bombas de infusión) ↓ 76% RETINOPATIA ↓ 39% MICROALBUMINURIA ↓ 60 %NEUROPATIA ↓ 54% RETINOPATIA PROLIFERATIVA
- 19. Indicaciónes de Insulinoterapia en diabetes tipo 2 Hiperglucemia sintomática Emergencia o estrés agudo que agrava la diabetes Diabéticos desnutridos IAM Respuesta insuficiente a dosis adecuadas de hipoglucemiantes orales Rev. Soc. Arg. Diabetes Vol 38 Nº 4 2004
- 20. Insulinoterapia en diabetes tipo 2 No aumenta riesgo cardiovascular UKPDS 33 Lancet 352 : 837- 53 Hipoglucemia: Bajo riesgo si se utiliza automonitoreo y esquemas adecuados Menor rechazo del paciente con una buena educación diabetológica y aceptación del médico
- 21. Acción de las Insulinas 0 1 2 4 24166 8 Horas Glargina NPH Aspártica Corriente Lispro Detemir 3
- 22. Insulinas disponibles Ultra-rápidas: Lispro y Aspártica Corriente NPH Mixta: Aspártica bifásica(30/70) Mixta: Lispro + Protamina (25/75) Mixta: Lispro + Protamina (50/50) Glargina Detemir
- 23. Insulinoterapia Intensificada Es una forma inteligente y dinámica de reemplazo insulínico Forma de reemplazo más fisiológica Múltuples dosis de insulina - Acción prolongada - Acción rápida Bomba de infusión continua subcutánea (ICSI) Esquema de tratamiento más flexible Flexibiliza el plan de alimentación Bien aceptado por los pacientes, genera una sensación de control Mejora el estilo de vida Disminuye el riesgo de complicaciones crónicas
- 24. Consenso ADA- EASD Diabetología 2006 Algoritmo de tratamiento Agregar Sulfonilurea Modificaciones en el estilo de vida + Metformina No Si Insulina Sulfonilurea Glitazona Hab1c ≥ 7% Hab1c ≥ 7% Hab1c ≥ 7% No No NoSi Si Si Intensificar con Insulina + Glitazona + Insulina Hab1c ≥ 7% Hab1c ≥ 7% No No Si Si Agregar Insulina o intensificar la terapia con insulinaIntensificar la terapia con insulina + Metformina con o sin Glitazona Hemoglobina Glicosilada ≥ 7% Agregar INCRETINAS? DIAGNOSTICO Modificación en el estilo de vida + INCRETINAS?
Hinweis der Redaktion
- El desarrollo de diabetes resulta de la interacción de factores genéticos y ambientales que condicionan la presencia de resistencia a la insulina que inicialmente es compensada por una mayor producción de insulina por las células-beta del páncreas, sin embargo al presentarse claudicación por estas células la cantidad de insulina producida no es capaz de compensar la resistencia y esto coincide con la aparición de diabetes.
- Los medicamentos hipoglucemiantes se pueden dividir en cinco grupos, según su modo de acción: Secretagogos de la insulina – estimulan la producción de insulina en el páncreas. Este grupo se divide en: - Sulfonilureas: liberan más insulina, independientemente del tiempo o el nivel de glucosa - Meglitinidas: liberan más insulina, posiblemente en relación al nivel de glucosa en sangre. Los que reducen la producción del glucosa en el hígado: las biguanidas son el principal grupo, aunque las tiazolidinedionas (TZD) actúan ligeramente a nivel hepático. Los que disminuyen la resistencia a la insulina en el tejido periférico: principalmente las tiazolidinedionas, pero las biguanidas actúan de modo similar hasta cierto punto. Los que ralentizan la absorción de los azúcares complejos (inhibidores de la alfa-glucosidasa) y que, por lo tanto, ralentizan el aumento de glucosa. GLP-1 (incretinas) – aumentan la respuesta de las células beta ante los niveles de glucosa circulante.
- ANALISIS En respuesta a la ingesta de nutrientes, las incretinas son hormonas que son segregadas en el intestino delgado para regular los niveles de glucosa de las siguientes maneras: Aumentando la secreción de insulina de manera dependiente de la glucosa, que reduce el riesgo de hipoglucemia Suprimiendo la secreción de glucagón postprandial Retardando el vaciamiento gástrico, lo que permite una liberación más lenta de los nutrientes al intestino dejando más tiempo para controlar el aumento postprandial en los niveles de glucosa. Aproximadamente el 60% de la secreción de insulina total en respuesta a la comida o la bebida se debe al efecto incretina
- ANALISIS Al disminuir la carga de trabajo de las células β y mejorar la respuesta de las células β , la incretina péptido 1 similar al glucagón (GLP-1) es un regulador importante de la homeostasis de la glucosa Es importante comprender profundamente los cinco efectos glucorreguladores del GLP-1 a fin de evaluar el valor del GLP-1 para controlar los niveles de glucosa, particularmente durante el período postprandial Ante la ingesta de alimento, GLP-1 es segregado en la circulación y mejora la secreción de insulina dependiente de glucosa de las células β El GLP-1 suprime la secreción de glucagón inapropiadamente elevada de las células alfa Niveles inferiores de glucagón dan lugar a una reducción de la producción hepática de glucosa y directamente reducen la carga de trabajo de las células β Al retardar la velocidad de vaciamiento gástrico, GLP-1 retarda la liberación de nutrientes en el intestino dejando más tiempo para controlar el aumento postprandial en los niveles de glucosa GLP-1 promueve la saciedad, potencialmente a través de mecanismos mediados por el sistema nervioso central ANTECEDENTES GLP-1 es segregado por las células L del intestino delgado El GLP-1 disminuye la carga de trabajo de las células β , por lo tanto, la demanda de secreción de insulina, de las siguientes maneras : Regulando la velocidad de vaciamiento gástrico de modo tal que los nutrientes de los alimentos son enviados al intestino delgado y, a su vez, absorbidos en la circulación de manera más uniforme, reduciendo el pico de absorción de nutrientes y la demanda de insulina (carga de trabajo de las células β ) Disminuyendo la secreción postprandial de glucagón de las células alfa pancreáticas, lo que ayuda a mantener el equilibrio contrarregulador entre la insulina y el glucagón Reduciendo la secreción postprandial de glucagón, el GLP-1 ejerce un beneficio indirecto sobre la carga de trabajo de las células β , ya que la secreción reducida de glucagón generará menor producción de glucosa hepática postprandial Produciendo efectos en el sistema nervioso central, lo que da lugar a mayor saciedad (sensación de satisfacción con la ingesta de alimentos) y a una reducción de la ingesta de alimentos Efecto en las células Beta: Drucker DJ. Diabetes . 1998;47:159-169. Efecto en las células Alfa: Larsson H, et al. Acta Physiol Scand . 1997;160:413-422. Efectos en el Hígado: Larsson H, et al. Acta Physiol Scand . 1997;160:413-422. Efectos en el Estómgago: Nauck MA, et al. Diabetologia . 1996;39:1546-1553. Efectos en el SNC: Flint A, et al. J Clin Invest . 1998;101:515-520.
- ANALISIS Al disminuir la carga de trabajo de las células β y mejorar la respuesta de las células β , la incretina péptido 1 similar al glucagón (GLP-1) es un regulador importante de la homeostasis de la glucosa Es importante comprender profundamente los cinco efectos glucorreguladores del GLP-1 a fin de evaluar el valor del GLP-1 para controlar los niveles de glucosa, particularmente durante el período postprandial Ante la ingesta de alimento, GLP-1 es segregado en la circulación y mejora la secreción de insulina dependiente de glucosa de las células β El GLP-1 suprime la secreción de glucagón inapropiadamente elevada de las células alfa Niveles inferiores de glucagón dan lugar a una reducción de la producción hepática de glucosa y directamente reducen la carga de trabajo de las células β Al retardar la velocidad de vaciamiento gástrico, GLP-1 retarda la liberación de nutrientes en el intestino dejando más tiempo para controlar el aumento postprandial en los niveles de glucosa GLP-1 promueve la saciedad, potencialmente a través de mecanismos mediados por el sistema nervioso central ANTECEDENTES GLP-1 es segregado por las células L del intestino delgado El GLP-1 disminuye la carga de trabajo de las células β , por lo tanto, la demanda de secreción de insulina, de las siguientes maneras : Regulando la velocidad de vaciamiento gástrico de modo tal que los nutrientes de los alimentos son enviados al intestino delgado y, a su vez, absorbidos en la circulación de manera más uniforme, reduciendo el pico de absorción de nutrientes y la demanda de insulina (carga de trabajo de las células β ) Disminuyendo la secreción postprandial de glucagón de las células alfa pancreáticas, lo que ayuda a mantener el equilibrio contrarregulador entre la insulina y el glucagón Reduciendo la secreción postprandial de glucagón, el GLP-1 ejerce un beneficio indirecto sobre la carga de trabajo de las células β , ya que la secreción reducida de glucagón generará menor producción de glucosa hepática postprandial Produciendo efectos en el sistema nervioso central, lo que da lugar a mayor saciedad (sensación de satisfacción con la ingesta de alimentos) y a una reducción de la ingesta de alimentos Efecto en las células Beta: Drucker DJ. Diabetes . 1998;47:159-169. Efecto en las células Alfa: Larsson H, et al. Acta Physiol Scand . 1997;160:413-422. Efectos en el Hígado: Larsson H, et al. Acta Physiol Scand . 1997;160:413-422. Efectos en el Estómgago: Nauck MA, et al. Diabetologia . 1996;39:1546-1553. Efectos en el SNC: Flint A, et al. J Clin Invest . 1998;101:515-520.
- ANALISIS Al disminuir la carga de trabajo de las células β y mejorar la respuesta de las células β , la incretina péptido 1 similar al glucagón (GLP-1) es un regulador importante de la homeostasis de la glucosa Es importante comprender profundamente los cinco efectos glucorreguladores del GLP-1 a fin de evaluar el valor del GLP-1 para controlar los niveles de glucosa, particularmente durante el período postprandial Ante la ingesta de alimento, GLP-1 es segregado en la circulación y mejora la secreción de insulina dependiente de glucosa de las células β El GLP-1 suprime la secreción de glucagón inapropiadamente elevada de las células alfa Niveles inferiores de glucagón dan lugar a una reducción de la producción hepática de glucosa y directamente reducen la carga de trabajo de las células β Al retardar la velocidad de vaciamiento gástrico, GLP-1 retarda la liberación de nutrientes en el intestino dejando más tiempo para controlar el aumento postprandial en los niveles de glucosa GLP-1 promueve la saciedad, potencialmente a través de mecanismos mediados por el sistema nervioso central ANTECEDENTES GLP-1 es segregado por las células L del intestino delgado El GLP-1 disminuye la carga de trabajo de las células β , por lo tanto, la demanda de secreción de insulina, de las siguientes maneras : Regulando la velocidad de vaciamiento gástrico de modo tal que los nutrientes de los alimentos son enviados al intestino delgado y, a su vez, absorbidos en la circulación de manera más uniforme, reduciendo el pico de absorción de nutrientes y la demanda de insulina (carga de trabajo de las células β ) Disminuyendo la secreción postprandial de glucagón de las células alfa pancreáticas, lo que ayuda a mantener el equilibrio contrarregulador entre la insulina y el glucagón Reduciendo la secreción postprandial de glucagón, el GLP-1 ejerce un beneficio indirecto sobre la carga de trabajo de las células β , ya que la secreción reducida de glucagón generará menor producción de glucosa hepática postprandial Produciendo efectos en el sistema nervioso central, lo que da lugar a mayor saciedad (sensación de satisfacción con la ingesta de alimentos) y a una reducción de la ingesta de alimentos Efecto en las células Beta: Drucker DJ. Diabetes . 1998;47:159-169. Efecto en las células Alfa: Larsson H, et al. Acta Physiol Scand . 1997;160:413-422. Efectos en el Hígado: Larsson H, et al. Acta Physiol Scand . 1997;160:413-422. Efectos en el Estómgago: Nauck MA, et al. Diabetologia . 1996;39:1546-1553. Efectos en el SNC: Flint A, et al. J Clin Invest . 1998;101:515-520.
- ANALISIS La exenatida (exendina-4) es la versión sintética de la proteína salival presente en el monstruo de Gila La posición 2 de la secuencia de aminoácidos es diferente entre el péptido 1 semejante al glucagón (GLP-1) y la exenatida, lo que hace que la exenatida sea resistente a la degradación enzimática de la la ipeptidil peptidasa-IV (DPP-IV) ANTECEDENTES Luego de la administración subcutánea a pacientes con diabetes tipo 2, la exenatida alcanza las concentraciones plasmáticas pico a las 2-3 horas vida media terminal de exenatida oscila de ~2 a 6 horas La exenatida comparte algunos de los efectos glucorreguladores con el GLP-1 endógeno
- MS Se realizó un estudio in vitro para evaluar el potencial de GLP-1 para mejorara la viabilidad y funcionalidad de islotes humanos aislados recientemente. Los islotes se mantuvieron en cultivos por cinco días en presencia o ausencia de GLP-1. 1 Durante los cinco días de cultivo, los islotes en el grupo control mostraron cambios morfológicos importantes. En el día 1, los islotes mantuvieron su forma esférica fisiológica (panel A). Al tercer día, muchos islotes mostraron pérdida progresiva de la estructura, perdiendo la membrana acelular que los rodea (panel C). Al día 5, la estructura tridimensional de muchos agregados celulares se deterioró a una estructura bidimensional típica de una monocapa celular (panel E). En contraste, los islotes tratados con GLP-1 retuvieron su organización tridimensional por un mayor período de tiempo (paneles B, D y F). En general, el número de islotes con estructura tridimensional conservada al día 5 había declinado en un 45% en el grupo control versus una reducción del 15% en los islotes tratados con GLP-1 (p<0,01). 1 Análisis adicionales mostraron que el número de células apoptósticas era significativamente menor en los islotes tratados con GLP-1 versus los islotes control al día 3 (6,1% vs. 15,5%, respectivamente; p<0,01) y día 5 (8,9% vs. 18,9%, respectivamente; p<0,01), y que el contenido intracelular de insulina estaba marcadamente aumentado en los islotes cultivados con GLP-1 versus control (p<0,001 al día 5) . 1 Estos resultados ayudan a proveer evidencia de que GLP-1 preserva la morfología y la función al tiempo que inhibe la apoptosis de las células de los islotes. 1 Referencia 1. Farilla L, Bulotta A, Hirshberg B et al. Glucagon-like peptide inhibits cell apoptosis and improves glucose responsiveness of freshly isolated human islets. Endocrinology 2003;144:5149–5158.
- ANALISIS Resumir todos los puntos
