1 ajudaexcrecio
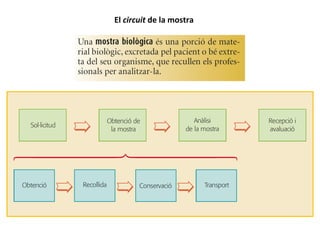
- 1. El circuit de la mostra
- 2. Procediment general d’obtenció, recollida i transport
- 3. RECOLLIDA DE LES MOSTRES D’ORINA MATERIAL NECESSARI: • Un pot estèril per recollir l’orina (de boca ampla i amb un embolcall hermètic de plàstic) • Gases estèrils i solució aquosa de clorhexidina al 5%
- 4. RECOLLIDA DE LES MOSTRES D’ORINA 1. Explicar el procediment al pacient i demanar-li que col·labori. En alguns casos, cal explicar-ho diverses vegades perquè ho faci bé, i, en altres, és preferible deixar que ho faci sol, sense cap professional al davant. 2. Cal netejar abans el gland o la vulva, perquè a l’orina no hi ha d’haver els bacteris de la pell ni els de la uretra distal. Aquestes parts es netegen amb un tampó i un antisèptic o bé amb una esponja, aigua i sabó, seguint el procediment del rentat dels genitals externs (C3). La neteja ha de ser més curosa si el que es necessita és un urocultiu. 3. S’han de recollir les mostres en recipients estèrils i tancar-los immediatament. 4. La mostra hauria d’examinar-se al laboratori abans de trenta minuts des de la recollida. Si això no es pot fer, l’orina pot guardar-se al frigorífic fins dotze hores més tard.
- 5. Les mostres d’orina I. Variacions sobre l’orina Valoració Variacions en l’aspecte En el color En l’olor En el volum excretat En la micció Ambre focs Groc pàl·lid Tèrbola Diferents colors Oligúria Poliúria Pol·laciúria Retenció urinària Incontinència urinària Disúria Tenesme vesical Nictúria
- 6. Les mostres d’orina II. Obtenció i etiquetatge
- 7. Les mostres d’orina III. Procediments
- 8. Les mostres d’orina VII. Anàlisi amb tires reactives
- 11. Procediments per ajudar al pacient a excretar
- 12. Col·locació i retirada de l’orinal de llit
- 13. LA NETEJA DELS ORINALS DE LLIT • L’orinal pla o el d’ampolla són els orinals que empren les persones allitades que no tenen forces per aixecar-se del llit o bé les que ho tenen contraindicat. També es fa servir l’orinal pla per al rentat perineal de les parteres (rentats parcials del pacient en el llit) • Els orinals són d’ús individual i, per això, han de portar senyalat el número del llit de la persona a qui corresponen • Immediatament després que s’hagi fet servir l’orinal, has de buidar-lo i netejar-lo, sense deixar-lo en cap moment al terra, perquè les excretes que conté poden contaminar-lo. – Per netejar els orinals cal que et posis guants, que n’evacuïs perfectament el contingut i que els netegis amb aigua sabonosa abundant després de cada ús.
- 14. LA NETEJA DELS ORINALS DE LLIT • Un cop al dia, desinfecta l’orinal submergint-lo en lleixiu a l’1% durant uns deu minuts. • Després de la desinfecció, esbandeix acuradament l’orinal amb aigua i deixa que s’eixugui. • Llibre de text: Higiene del medi hospitalari i neteja de material. Autor: Arturo Ortega. Editorial Altamar, Barcelona 2005, pàgina 112
- 15. Sondatge vesical I. La sonda de Foley
- 18. Sondatge vesical II. Procediment de col·locació en l’home
- 19. Sondatge vesical III. Procediment de col·locació en la dona
- 20. El sondatge vesical és una de les causes principals d’infeccions. Com pots contribuir a evitar-les? • Efectuant tots els procediments amb l’asèpsia necessària, seguint les normes de manteniment de la sonda i vigilant escrupulosament la higiene de la zona afectada.
- 21. El sondatge vesical és una de les causes principals d’infeccions. Com pots contribuir a evitar-les? (continuació) • Netejar escrupulosament els genitals de l’usuari, especialment el meat urinari, amb solució sabonosa antisèptica, mínim 2 cops al dia. • Netejar la sonda, començant pel meat urinari • Aplicar antisèptic a les ferides i mucoses • Assecar bé la pell • Comprovar sonda i bossa, col·locació i estat • Girar la sonda en cada rentada per evitar adherències, • Bossa col·lectora per sota del nivell de la bufeta, mai al terra. • Canviar la bossa si està indicat (plena fins a les ¾ parts)
- 23. Funcionament de l’hemodiàlisi Funcionament de l’hemodiàlisi
- 24. OSMOSIS • Si tenemos dos disoluciones acuosas de distinta concentración separadas por una membrana semipermeable (deja pasar el disolvente pero no el soluto), se pruduce el fenómeno de la ósmosis que sería un tipo de difusión pasiva caracterizada por el paso del agua (disolvente) a través de la membrana semipermeable desde la solución más diluida (hipotónica) a la más concentrada (hipertónica), este trasiego continuará hasta que las dos soluciones tengan la misma concentración (isotónicas o isoosmóticas). http://es.geocities.com/batxillerat_biologia/biomolinorg.htm
- 25. Difusión y diálisis Los líquidos presentes en los organismos son dispersiones de diversas sustancias en el seno del agua. Según el tamaño de las partículas se formarán dispersiones moleculares o disoluciones verdaderas como ocurre con las que se forman con las sales minerales o por sustancias orgánicas de moléculas pequeñas, como los azúcares o aminoácidos. Las partículas dispersas pueden provocar además del movimiento de ósmosis, éstos otros dos fenómenos: 1. La diálisis. En este caso pueden atravesar la membrana además del disolvente, moléculas de bajo peso molecular y éstas pasan atravesando la membrana desde la solución más concentrada a la más diluida. Es el fundamento de la hemodiálisis que intenta sustituir la filtración renal deteriorada. 2. La difusión sería el fenómeno por el cual las moléculas disueltas tienden a distribuirse uniformemente en el seno del agua. Puede ocurrir también a través de una membrana si es lo suficientemente permeable. Así se realizan los intercambios de gases y de algunos nutrientes entre la célula y el medio en el que vive.
- 27. DIALISIS PERITONEAL En la diálisis peritoneal se utiliza el revestimiento de la cavidad peritoneal, llamado "membrana peritoneal", para eliminar los desechos que se encuentran en la sangre. La cavidad peritoneal se llena con la solución de diálisis a través de un catéter. A través de varias horas, la solución arrastra los desechos provenientes de los vasos sanguíneos de la membrana peritoneal. Luego se drena el fluido y se lo reemplaza, empezando de nuevo el proceso. La diálisis peritoneal, comparada con la hemodiálisis, tiene una eficiencia de aproximadamente 1/8 en cuanto a la variación de concentración de solutos sanguíneos y de 1/4 en cuanto a la eliminación de líquidos. Sin embargo, la diálisis peritoneal aguda puede ser suministrada de modo continuo 24 horas al día, mientras que la hemodiálisis normalmente se prescribe durante un máximo de 4 horas diarias. De este modo, diariamente, la eficacia total de la hemodiálisis para producir cambios en los solutos y en el líquido corporal no es muy diferente de la conseguida con la diálisis peritoneal. La naturaleza continua de la diálisis peritoneal permite que los cambios en los solutos sanguíneos y en el agua corporal se realicen de un modo gradual, lo que convierte a la diálisis peritoneal en el tratamiento de elección de los pacientes que se encuentran hemodinámicamente inestables. La contraindicación principal de la diálisis peritoneal crónica es la existencia de un peritoneo inadecuado debida a la presencia de adherencias, fibrosis o tumores malignos. La causa principal de abandono de la diálisis peritoneal son los episodios de peritonitis, aunque también hay que tener en cuenta el cansancio del paciente. Algunos pacientes simplemente prefieren la hemodiálisis con tres períodos a la semana bien definidos, durante los cuales reciben su diálisis, quedando después libres de tratamiento.
- 29. QUÈ ÉS LA DIÀLISI? DIFERÈNCIA ENTRE HEMODIÀLISI I DIÀLISI PERITONEAL. • DIÀLISI: És un mètode de depuració de la sang, el seu objectiu és eliminar els líquids i productes de rebuig innecesaris per a l’organisme, quan els ronyons no poden fer-ho, davant la insuficiència renal. • L’HEMODIÀLISI: Consisteix en l’extracció de la sang del pacient i en el seu bombeig cap al dialitzador (ronyó artificial), on s’eliminen les substàncies tòxiques. La sang depurada reingressa a la circulació sanguínia del pacient. Durant el procés s’afegeix un anticoagulant (heparina) a la sang per facilitar la seva circulació pel dialitzador. Generalment requereix 3 sessions per setmana, de 3 a 6h de duració, normalment a l’hospital. • LA DIÀLISI PERITONEAL: Utilitza la membrana peritoneal del propi pacient per l’intercanvi entre la sang i el líquid dialitzant, és intracorpori.
- 30. Administració d’un ènema I. Tipus d’ènemes Poden ser: D’aigua i sabó. Salí. Comercial. Poden ser: Ènema oliós. Ènema medicamentós. Ènema opac.
- 31. SONDATGE RECTAL Introducción • Las sondas rectales son unos tubos de látex o de plástico que se emplean para facilitar la salida de los gases a través del recto. El calibre de la sonda varía según la edad del individuo: de 22-30 French para los adultos y de 12-18 French para los niños. Su longitud, normalmente, es de 30 cm. • El sondaje rectal está contraindicado en los pacientes que hayan sufrido alguna intervención quirúrgica reciente de la zona (fundamentalmente del recto y de la próstata). Preparación del material necesario Antes de llevar a cabo cualquier técnica hay que tener preparado el material que se va a emplear, que en este caso consiste en: • Sonda rectal. • Lubricante hidrosoluble. • Material recolector: cuña, bolsa de drenaje. • Papel higiénico. • Esparadrapo (opcional). • Guantes desechables. • Un hule o un protector para la cama. • Gasas.
- 32. • Realización del procedimientoPara llevar a cabo un sondaje rectal hay que efectuar los siguientes pasos: • Lávese las manos y enfúndese los guantes. • Explíquele el procedimiento al paciente y solicite su colaboración. • Ayude al paciente a colocarse en decúbito lateral izquierdo, con la rodilla derecha flexionada (esta postura permite la correcta observación del ano). • Descubra la zona de las nalgas. • Coloque el hule o el protector de la cama. • Ponga lubricante en una gasa y pásela por la sonda rectal, lubricando unos 10 cm desde su punta. • Separe la nalga superior con su mano no dominante y observe la zona anal. • Indíquele al paciente que inspire profundamente y que espire con lentitud, ya que así se promueve la relajación del esfínter anal externo. • Aprovechando una de las espiraciones (en este momento la presión abdominal es menor) introduzca la punta de la sonda rectal, girándola poco a poco y apuntando en dirección al ombligo del paciente (esta dirección sigue el trayecto anatómico del intestino grueso). La cantidad de sonda a introducir varía según la edad del individuo: de 7.5-10 cm en el adulto, de 5-7.5 cm en el niño y de 2.5-3.5 cm en el bebé.
- 33. • Si es necesario, fije la sonda con esparadrapo a la cara interna del muslo izquierdo del paciente (con ello se evita la salida de la sonda). • Disponga el material recolector en el extremo distal de la sonda: la cuña, por si se expulsara algo de contenido fecal o bien una bolsa de drenaje, si lo que se desea es mantener un circuito cerrado y conocer la cantidad de gas expulsado. • Indíquele al paciente que ha de mantener esta posición durante 30 minutos (sobrepasar este tiempo puede producir lesiones en la mucosa rectal). • Abandone la habitación, quítese los guantes y lávese las manos. • Valore la tolerancia del paciente al procedimiento y la efectividad de éste a lo largo de los 30 minutos. • Retire la sonda rectal al cabo de los 30 minutos (lávese las manos y enfúndese previamente unos guantes). • Terminado el procedimiento, limpie la zona perianal del paciente.
- 34. • AGRADECIMIENTOS Por su revisión crítica del texto, a Mónica Botella Dorta (Licenciada en Medicina y Cirugía. Profesora de Enseñanza Secundaria del Instituto Los Gladiolos de Santa Cruz de Tenerife). • Bibliografía • Botella M, Hernández OM, López ML, Rodríguez A. Sondaje rectal. Cuidados auxiliares de enfermería. Cuadernillo de técnicas básicas de enfermería. Santa Cruz de Tenerife: Gobierno de Canarias, Consejería de Educación, Cultura y Deportes; 2002. p. 59-60. • Esteve J, Mitjans J. Eliminación. Enfermería. Técnicas clínicas. Madrid: McGraw-Hill Interamericana; 2002. p. 494-7. • Villa LF. Productos de parafarmacia. Medimecum. Barcelona: Adis; 2002. p. 787-92. • (WWW.FISTERRA.ES)
- 35. Administració d’un ènema II. Procediment Col·locació de la sonda Administració de l’ènema Dibuix a travès de mirall…
- 36. PROCEDIMENT D’ADMINISTRACIÓ D’UN ÈNEMA DE NEJETA
- 38. OSTOMÍAS. Información general • Definición y clasificación Ostomía es la derivación quirúgica de una víscera (generalmente intestino o vías urinarias), para que aflore en la piel en un punto diferente al orificio natural. La palabra estoma procede del griego y significa boca. Si la comunicación entre un órgano y la piel (o bien entre dos organos huecos), no hubiese sido provocada voluntariamente por cirugía sino espontaneamente por enfermedad o accidente, se trataría de una "fístula". Las ostomías se pueden clasificar atendiendo a distintos criterios.
- 39. CLASIFICACIÓN DE LAS OSTOMÍAS • Según su función: Estomas de ventilación: su ubicación suele ser a nivel de traquea y su finalidad es mantener permeabilidad de la vía respiratoria para cumplir libremente dicha función. Estomas de nutrición: son una vía abierta de alimentación mediante una sonda en el aparato digestivo. Estomas de drenaje: son una vía abierta mediante una sonda manteniendo una acción de drenaje. Estomas de eliminación: Su misión es crear una salida al contenido fecal o urinario. Según el tiempo de permanencia: Temporales: realizadas para que, una vez resuelta la causa que las originó, se pueda reestablecer el tránsito intestinal o urinario. Definitivas: son aquellas en las que, bien por amputación completa del órgano o bien por cierre del mismo, no existe solución de continuidad. Haremos especial mención a las ostomias de eliminación y veremos que a su vez estas pueden clasificarse:
- 40. Ostomías de eliminación • Según el aparato implicado: Ostomías Digestivas: Colostomía Es la exteriorización del colon a través de la pared abdominal, abocándolo a la piel con el objeto de crear una salida artificial al contenido fecal. • Ileostomía Es la exteriorización del Íleon a la pared abdominal. Las heces producidas en este caso son fluidas y continuas, siendo muy irritantes para la piel por su alto contenido en enzimas proteolíticos. Se construyen mediante un estoma protruyente en forma de pezón o tetón para evitar el contacto de las heces con la piel periestomal.
- 41. • A medida que la colostomía es más distal, las heces son más sólidas y menos irritantes para la piel. Urostomía Los estomas urinarios más frecuentes pueden ser: - Externos: Clasificación según su localización anatómica:
- 42. Ureterostomía: Abocación de los uréteres a piel, pudiendo ser unilateral, bilateral, cañón de escopeta y transuretero-ureterostomía en Y. Bricker: Implica la cistectomía y el desvio del curso de la orina a la piel; se aisla un segmento de Ileon que se abre en un estoma. Los uréteres se hacen llegar a esa porción aislada de intestino. El estoma se realiza evertiendo el segmento intestinal como si se tratara de una ileostomía.
- 43. Dispositivos para el Cuidado de las Ostomías Los dispositivos pueden ser: Colectores o Continentes Dispositivos Colectores: se utilizan para lograr una recogida cómoda y eficaz de las excreciones intestinales y de la orina. Están formados por una parte adhesiva que se pega alrededor del estoma y una bolsa para recoger los productos de desecho. Clasificación de los dispositivos: a) Según el tipo de evacuación: Cerrados: están sellados en su parte inferior, siendo necesario cambiar de bolsa cada vez que se desee desechar las heces. Abiertos: el extremo inferior está abierto con lo que la bolsa se puede vaciar. Existen dos tipos:- Abiertas: se cierran mediante una pinza o cierre de velcro integrado. - De Urostomía abiertos: se cierran mediante una válvula de vaciado. Además llevan válvula antireflujo.
- 44. • b) Según el sistema de sujección: Una pieza: El adhesivo y la bolsa forman una sola pieza que se coloca directamente sobre la piel. Tres piezas: El disco y la bolsa son dos elementos que se presentan por separado. La bolsa se adapta al disco a través de un aro de plástico. Además llevan un tercer elemento, el clipper de seguridad, que garantiza la unión de la bolsa al disco.
- 45. • Dispositivos Continentes: Mediante su utilización se consigue el control voluntario y el dominio del momento de evacuación de heces y flato. Están indicados en colostomías descendentes y sigmoidostomías con heces sólidas y cierta regularidad en el débito. Entre ellos tenemos el obturador Alterna: Conseal y la Irrigación mecánica
- 46. CRITERIOS PAR LA ELECCIÓN DEL DISPOSITIVO La elección de los dispositivos depende de los factores: El tipo de efluente: orina, heces líquidas o heces sólidas El estado de la piel periestomal: normal, sensible o irritada. Atendiendo a estos factores, los dispositivos de elección en cada caso son:
- 47. COLOSTOMÍA (Heces sólidas) • Sistema Colector: • Easiflex bolsa cerrada de 2 piezas Alterna Ideal Bolsa Cerrada de 1 pieza (Piel normal) Alterna Ideal Bolsa Cerrada de 3 piezas (Piel irritada o sensible) • Sistema Continente: solamente para pacientes con colostomía descendente o sigmoide: Obturador Alterna conseal • Sistema de Irrigación
- 48. ILEOSTOMÍA (Heces Liquidas) • Easiflex abierta de 2 piezas • Alterna Ideal Confort (Piel irritada o sensible) • Alterna Ideal Bolsa Abierta de 1 pieza (Piel normal) UROSTOMÍA (Orina) • Alterna Ideal Set de Urostomía Multicanal • Alterna Ideal Bolsa de Urostomía de 3 piezas (Piel irritada o sensible) • Alterna Bolsa de Urostomía de 1 pieza (Piel normal) •
- 49. • Higiene del estoma y colocación de los dispositivos La piel de alrededor del estoma se limpia suavemente con agua y jabón neutro, haciendo movimientos circulares de dentro hacia fuera. A continuación se debe secar con una toalla a toquecitos evitando frotar bruscamente. Una vez que la piel está bien limpia y seca, se procederá a colocar la bolsa.
- 50. Higiene del estoma y colocación de los dispositivos (continuación) • Se debe medir el diámetro exacto del estoma para lo cual se puede utilizar un medidor que se incluye en las cajas de los dispositivos. A continuación se debe recortar el adhesivo o bien elegir un dispositivo ya precortado siempre teniendo en cuenta que el adhesivo deberá quedar lo más ajustado posible. Retirar el film protector y adherir el dispositivo alrededor del estoma de abajo a arriba. Si se ha elegido un dispositivo de 3 piezas, adapte a continuación la bolsa sobre el aro de enganche y cierre el clipper de seguridad.
- 51. Higiene del estoma y colocación de los dispositivos (continuación) • Para retirar el adhesivo de la piel, hagalo muy despacito, sin brusquedades, empezando de arriba a abajo y sujetando la piel con la otra mano. Hay que tener en cuenta que el estoma se suele reducir durante los primeros meses después la intervención por el proceso de cicatrización por lo que habrá que medirlo asiduamente para ir reduciendo el diámetro del dispositivo. Así nos aseguraremos que no queda piel expuesta al efluente y consecuentemente se previene la irritación cutánea.
- 52. Ostomies I. Diferents localitzacions
- 53. Ostomies II. Bosses de recollida Bossa oberta d’una peça Bossa tancada de dos peces
- 54. Ostomies III. Procediment de canvi de dispositiu Canvi de bossa o dispositiu Medició de l’estoma per elegir la mesura del dispositiu
- 55. Ostomies IV. Pacient amb la bossa col·locada
- 56. Irritació cutània. Estenosi. Retracció. Prolapse. Granulomes. Ostomies V. Complicacions de l’estoma