Enfermidades específicas do joelho
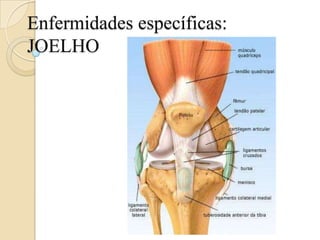
- 2. O Joelho Estrutura óssea ◦ Formado por quatro ossos: Fêmur Tíbia Fíbula Patela
- 3. O Joelho Estrutura articular ◦ Do tipo sinovial em dobradiça, composta por três articulações: Femorotibial Patelofemoral Tibiofibular proximal
- 4. O Joelho Meniscos ◦ Cartilagens semilunares ◦ Espessos ◦ Responsáveis pela absorção dos choques ◦ Quase totalmente avasculares
- 5. O Joelho Ligamentos ◦ Ligamento cruzado anterior ◦ Ligamento cruzado posterior ◦ Ligamento colateral tibial ◦ Ligamento colateral fibular
- 6. O Joelho Cápsula articular ◦ Grande e frouxa ◦ Engloba todas as articulações Bolsas ◦ Inúmeras dentro e ao redor da cápsula ◦ Reduz atrito durante os movimentos ◦ A suprapatelar é a maior do corpo
- 8. Condromalácia Patelar Termo usado para diagnosticar o amolecimento da cartilagem articular É caracterizada por dor, edema e crepitação retropatelar É produzida pela ação compressiva anormal repetida sobre a cartilagem articular
- 9. Condromalácia Patelar Classificação ◦ Grau 1 ◦ Grau 2 ◦ Grau 3 ◦ Grau 4
- 10. Condromalácia Patelar Recomendações ◦ Excluir exercícios e esportes de alto impacto ◦ Reforçar os músculos fracos, fazendo exercícios leves e de baixo impacto ◦ Colocar gelo no joelho após os exercícios ◦ Evitar subir e descer escadas ◦ Manter boa postura e evitar cruzar as pernas por longos períodos ◦ Usar sapatos confortáveis...
- 11. Condromalácia Patelar Diagnóstico ◦ Ressonância Magnética ◦ História do paciente ◦ Sinal de Zohlen
- 12. Condromalácia Patelar Tratamento ◦ Depende do grau da lesão ◦ Analgésicos e antiinflamatórios ◦ Perda de peso ◦ Tratamento cirúrgico ◦ Tratamento conservador Fisioterapia
- 13. Condromalácia Patelar Tratamento cirúrgico ◦ Procedimentos combinados para tratamento do alinhamento patelar e tratamento da lesão da cartilagem podem ser realizados por via “aberta”, artroscópica (vídeo) ou mesmo combinada
- 14. Condromalácia Patelar Tratamento conservador ◦ Exercício físicos Fortalecimento Alongamento
- 15. Condromalácia Patelar Tratamento conservador ◦ Método Pilates
- 16. Condromalácia Patelar Tratamento conservador ◦ Exercícios na água
- 18. Osteocondrite Dissecante O que é? ◦ Condição patológica relativamente rara que acomete tanto pacientes adolescentes quanto adultos jovens ◦ Efeitos secundários sobre a cartilagem articular como dor, edema, possível formação de corpos livres e sintomas mecânicos, inclusive bloqueio articular
- 19. Osteocondrite Dissecante Classificação ◦ Pode ser subdividida em duas formas: Osteocondrite dissecante juvenil Osteocondrite dissecante do adulto A distinção entre as duas formas é muito importante do ponto de vista de tratamento e de prognóstico
- 20. Osteocondrite Dissecante Diagnóstico ◦ Acomete indivíduos masculinos entre a segunda e quarta décadas ◦ O diagnóstico é feito em estudos radiológicos ◦ É mais bem observada nas incidências radiográficas de perfil e axial
- 21. Osteocondrite Dissecante Tratamento ◦ Pode se dividido em dois: Tratamento conservador Tratamento cirúrgico ◦ Os objetivos do tratamento são os de conservação da cartilagem ou a utilização de processos de restauração
- 22. Osteocondrite Dissecante Tratamento conservador ◦ Medicação analgésica e anti-inflamatória ◦ A redução da carga ◦ A utilização de imobilizador ◦ Restrição de atividades de impacto ◦ Não deve ser prolongada além de seis meses ◦ Não está indicado para lesões instáveis
- 23. Osteocondrite Dissecante Tratamento cirúrgico ◦ Indicada nos casos em que o tratamento conservador falhar e para os casos de lesões instáveis ou deslocadas ◦ A meta do tratamento cirúrgico é a de restabelecer a regularidade da superfície articular com técnicas reparativas
- 24. Osteocondrite Dissecante Tratamento cirúrgico ◦ Opções cirúrgicas: Remoção simples do fragmento ou eventual corpo livre Perfurações simples do osso subcondral Implante autólogo de condrócitos Fixação do fragmento Microfratura Autoenxerto osteocondral Aloenxerto
- 26. Instabilidade Patelofemoral Patologia mais comum em jovens aldutos e adolescentes, que pode acometer os dois joelhos. Afeta cerca de 25% da população, sendo maior incidência em meninas, porém as formas mais graves atingem os meninos.
- 27. Instabilidade Patelofemoral Causas ◦ A instabilidade patelofemural pode ser originada por vários fatores, entre eles: Comprometimento do mecanismo extensor (isquiotibiais), aterações do ângulo Q do joelho, entorses do tornozelo, valgo exagerado, enfraquecimento do vasto medial oblíquo, a patela alta, próteses sem mobilidade rotatória e traumatismo.
- 28. Instabilidade Patelofemoral Causas ◦ Encurtamento do mecanismo extensor O mecanismo extensor é composto pelos isquiostibiais, e o encurtamento desses músculos podem tracionar a patela posteriormente. ◦ Alterações do ângulo O ângulo Q é formado pelo tendão do quadríceps da coxa e o ligamento, o aumento desse ângulo causa um desvio medial da patela. O ângulo normal é de 12 graus para homens e 15 graus para mulheres.
- 29. Instabilidade Patelofemoral Causas ◦ Entorse do tornozelo Um intorse de tornozelo por inversão pode anteriorizar o táluz, tíbia e a fíbula. Com isso o bíceps, femural será tensionado causando um reflexo de estiramento dos músculos anteriores da coxa, tracionando a patela superiormente.
- 30. Instabilidade Patelofemoral Causas ◦ Enfraquecimento do vasto medial oblíquo O vasto medial oblíquo é um estabilizador mediano da patela e uma falta de equilíbrio entre esse músculo e o vasto lateral pode contribuir para a sub- luxação.
- 31. Instabilidade Patelofemoral Exame físico ◦ Inspeção estática ◦ Inspeção dinâmica ◦ Inserções ósseas e ligamentos ◦ Femuro-patelar
- 32. Instabilidade Patelofemoral Exame físico ◦ Inspeção estática Olhar bem o alinhamento do joelho por todos os ângulos.Devemos analisar se existe alinhamento em valgo, varo, flexão da articulação ou recurvado. Ao nível do pé ou tornozelo devemos verificar o apoio plantar observando se existe fendência para pé clato ou cavo, retropé varo e o posicionamento do antepé.
- 33. Instabilidade Patelofemoral Exame físico ◦ Inspeção dinâmica Analisar a marcha é o ponto mais importante. Se tem uma marcha normal ou com alteração. O aumento do varismo significa comprometimento do joelho.
- 34. Instabilidade Patelofemoral Exame Físico ◦ Inserções ósseas e ligamentos Palpa todos os polos superiores e inferior da patela, suas bordas medial e lateral s procura de pontos dolorosos.
- 35. Instabilidade Patelofemoral Exame Físico ◦ Femuro-patelar O exame dessas articulações deve ser sempre dinâmico. Uma boa maneira de valiá-la é a partir da posição sentada solicitando ao paciente que realiza a extensão contra uma resistência manual e observando a trajetória da patela.
- 36. Instabilidade Patelofemoral Outros testes que podem ser realizados ◦ Crepitação- Flexo-extensão passiva do joelho com uma das mãos na interlinha e a outra no pé;
- 37. Instabilidade Patelofemoral Outros testes que podem ser realizados ◦ Lachman- Gaveta anterior em 15º de flexão
- 38. Instabilidade Patelofemoral Outros testes que podem ser realizados ◦ Mc Murray- Flexão total de coxofemoral, examinador fixa uma das mãos no joelho e a outra no tornozelo;
- 39. Instabilidade Patelofemoral Outros testes que podem ser realizados ◦ Apley- Realizada em DV com joelho em 90º de flexão, aplica-se a compressão axial à perna e realizando rotações variando o grau de flexão para buscar o local da lesão;
- 40. Instabilidade Patelofemoral Outros testes que podem ser realizados ◦ Compressão patelar- Paciente em DD, terapeuta inferioriza a patela do mesmo e solicita uma contração lenta do quadríceps enquanto realiza uma compressão da patela sob a maca.
- 41. Instabilidade Patelofemoral Tratamento ◦ Essa patologia é um grande desafio, porque não se sabe o qual melhor tratamento
- 42. Instabilidade Patelofemoral Tratamento ◦ Tratamento cirúrgico O tratamento cirúrgico demonstra não haver consenso em como abordar esta patologia. O alto índice de resultados insatisfatórios fazem do tratamento conservador uma alternativa compromissora. O tratamento cirúrgico apresenta um índice elevado de osteocondrite degenerativa que o tratamento conservador.
- 43. Instabilidade Patelofemoral Tratamento ◦ Tratamento conservador Os músculos da articulação patelofemural são amplamente responsabilizados pelo desequilíbrio, dos vetores de força incidente sobre o curso da patela, causando seu desalinhamento. Os exercícios de cadeia cinética fechada mostram-se bastante eficientes e admitem movimentos funcionais da extremidade inferior através da contração excêntrica e concêntrica do quadril, joelho e tornozelo. São considerados exercícios de cadeia cinética fechada: os realizadores em bicicleta, o ''leg press'', o ''step'' e os exercícios de ''cadeira imaginária''.
- 44. Instabilidade Patelofemoral Tratamento ◦ Tratamento conservador O tratamento com fisioterapia convencional, através de exercícios de cadeia cinética aberta, é eficiente a curto prazo. Dificilmente conseguimos manter o paciente no programa inicial apenas com os exercícios de cadeia aberta, pois os mesmos são repetitivos e desestimulantes.Esta contra indicado o tratamento conservador nos pacientes com luxação habitual de patela e pacientes com fraturas osteocondrais. A resposta ao tratamento conservador ocorre ao longo de 6 a 9 meses.
- 45. Instabilidade Patelofemoral Tratamento ◦ Tratamento conservador ◦ Pode ser dividido em três fases: Primeira fase- O paciente está com limitação dolorosa e femoral, então será orientado para um programa com uma duração de aproximadamente 3 semanas, onde serão feitos exclusivamente exercícios isométricos de quadríceps e alongamentos dos músculos isquiotíbiais, visando o reequilíbrio das forças musculares.
- 46. Instabilidade Patelofemoral Tratamento ◦ Segunda fase O paciente já com alívio importante dos sintomas, sem os sinais inflamatórios ou dor incapacitante no joelho afetado. Serão então estimulados a continuarem com os isométricos com carga progressiva, os alongamentos e também a iniciarem os exercícios básicos de cadeia cinética fechada.
- 47. Instabilidade Patelofemoral Tratamento ◦ Segunda fase Cadeira imaginária: Exercício isométrico com os joelhos em flexão. O paciente é orientado a fazer o exercício, que consiste em manter-se encostado na parede, com os joelhos fletidos a 90 graus, por um tempo determinado. A meta é conseguir permanecer na posição por 1 min. Quando atingir a meta da permancência na postura, poderá repeti-la 2 ou 3 vezes ao dia.
- 48. Instabilidade Patelofemoral Tratamento ◦ Segunda fase ◦ Degrau (''Step'') Iniciar de frente para o ''step'' com subida e descida simples, usando a perna afetada para subir: 3 séries de 10 repetições, 2 x por dia, durante 3 dias. De lado para o ''step'' com subida e descida simples: 3 séries de 10 repetições, 2 x por dia, durante 2 dias. De lado para o ''step'': subida e descida com 1 toque, 3 séries de 10 repetições, 2 x por dia, durante 3 dias.
- 49. Instabilidade Patelofemoral Tratamento ◦ Segunda fase De lado para o ''step'': subida e descida com 2 toques, 3 séries de 10 repetições, 2 x por dia, durante 3 dias. De lado para o ''step'': subida e descida com 3 toques, 3 séries de 10 repetições, 2 x por dia, durante 3 dias.
- 50. Instabilidade Patelofemoral Tratamento ◦ Segunda fase
- 51. Instabilidade Patelofemoral Tratamento ◦ Terceira fase O paciente já está praticamente com seu envelope de função restaurado e pronto para ser integrado num programa de exercícios na academia de ginástica, para um ganho mais significativo de massa muscular, sempre acompanhado por alongamentos e também para iniciar sua atividade esportiva de preferência. A meta de um tratamento bem sucessido para pacientes com instabilidade fêmoropatelar é a restauração da função do joelho.
- 53. Osteonecrose dos côndilos femorais Imagem de RM e RX mostrando a degeneração dos côndilos
- 54. Etiologia
- 55. Quadro clínico
- 56. Diagnóstico diferencial
- 58. Osteoartrose dos côndilos femorais Definição ◦ A artrose é uma doença de caráter inflamatório e degenerativo das articulações (juntas), marcada pelo desgaste das cartilagens que revestem as extremidades ósseas, causando dor e podendo levar a deformidades.
- 60. Osteoartrose dos côndilos femorais Epidemiologia ◦ É responsável por aproximadamente 8% de todos os afastamentos do trabalho; ◦ É a 4ª doença a determinar aposentadoria por invalidez; ◦ Aos 75 anos, 85% dos indivíduos têm evidência radiológica ou clínica da doença.
- 61. Osteoartrose dos côndilos femorais Prevalência ◦ Aumenta com a idade ◦ Pouco comum abaixo dos 40 anos ◦ Mais frequente após os 60 anos ◦ No conjunto tem preferência feminina ◦ É responsável por 40% das consultas em ambulatórios de reumatologia ◦ São fatores de risco: Idade/ Sexo/ Predisposição genética/ Obesidade/Stress mecânico
- 62. Osteoartrose dos côndilos femorais Manifestações clínicas ◦ Dor (Localizada ou irradiada) ◦ Rigidez pós-repouso não superior à 30 minutos; ◦ Crepitação palpável ( às vezes audível); ◦ Espasmos e atrofias de musc. Periarticular; ◦ Limitação da ADM ◦ Mal alinhamento articular e defeitos posturais; ◦ Sinais discretos de inflamação (sinais flogísticos) ◦ Sensibilidade à mobilização/ palpação
- 63. Osteoartrose dos côndilos femorais SINTOMAS- DOR- RIGIDEZ PÓS- REPOUSO ◦ Os sintomas variam em função da gravidade das lesões, a dor a princípio aparece quando a articulação é utilizada mais intensamente, à medida em que o processo se agrava ela surge após pequenos esforços. ◦ O exame físico pode detectar aumento de volume, hipotrofia do quadríceps, dor à palpação e à mobilização da patela, crepitação à flexo-extensão. ◦ As limitações funcionais e a bilateralidade do processo são causas significativas de incapacidade.
- 64. Osteoartrose dos côndilos femorais Diagnóstico ◦ Sinais radiológicos clássicos: (GONARTROSE) Estreitamento articular Esclerose subcondral Osteófitos marginais Cistos
- 65. Osteoartrose dos côndilos femorais Tratamento ◦ PREVENÇÃO: Controle dos fatores de risco (obesidade, stress mecãnico, trauma, inflamação articular...) ◦ REPOUSO-IMOBILIZAÇÃO-EXERCÍCIO; ◦ CINESIOTERAPIA ◦ ELETROTERMOFOTOTERAPIA
- 66. Osteoartrose dos côndilos femorais MEDICAMENTOSO ◦ Analgésicos: paracetamol ◦ Anti-inflamatórios não hormonais (em caso de sinovites); ◦ Corticoesteróides
- 67. Osteoartrose dos côndilos femorais Tratamento fisioterapêutico ◦ As aplicações da crioterapia Resultados: Diminuição do espasmo muscular Alivio da dor Eficaz nos traumatismos Previne o edema Diminui as reações inflamatórias Realização de alongamentos Fortalecimentos musculares
- 69. Osteoartrose dos côndilos femorais Tratamento cirúrgico ◦ Artroscopia Limpeza cirúrgica de fragmentos articulares, meniscectomias parciais, sinovectomia, que podem contribuir para um alívio temporário da dor.
- 70. Osteoartrose dos côndilos femorais Tratamento cirúrgico ◦ Osteotomias São cirurgias que promovem cortes ósseos para corrigir deformidades da tíbia ou do fêmur.
- 71. Osteoartrose dos côndilos femorais Tratamento cirúrgico ◦ Artroplastias(próteses) As próteses parciais ou totais são utilizadas para substituir a articulação.
