Colitis nutri
- 1. COLITIS
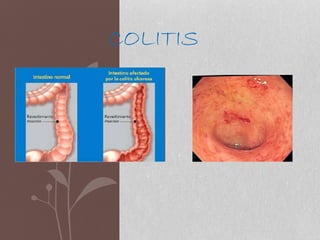
- 2. Introducción • La colitis ulcerosa es un tipo de enfermedad inflamatoria intestinal de causa autoinmune. El sistema inmunológico afecta progresivamente el intestino grueso desde su porción más cercana al ano, el recto, hasta su inicio, el ciego. El resto del tubo digestivo no está afectado en la colitis ulcerosa, al contrario que en la enfermedad de Crohn. Aunque la colitis ulcerosa afecta principalmente al intestino grueso, la enfermedad puede comprometer a muchas otras partes del cuerpo, haciendo así más difícil su control.
- 4. FACTORES DE RIESGO • Infecciosos: todavía no se ha podido relacionar con un microorganismo en concreto, pero parece la opción más lógica, ya que una infección sin importancia podría activar el sistema inmune de forma equivocada. Se ha llegado sospechar que las causantes son las bacterias normales de la flora intestinal.
- 5. • Alérgicos: se han detectado anticuerpos y alteraciones en analíticas sanguíneas que se encuentran también en otras enfermedades alérgicas o autoinmunes.
- 6. • Medioambientales: al ser una enfermedad más frecuente en las ciudades que en el medio rural, se sospecha una relación con la contaminación ambiental. El tabaco, que no deja de ser una sustancia tóxica ambiental, también influye en la colitis ulcerosa, pero curiosamente la gente que fuma está protegida contra esta enfermedad (al contrario que sucede con la enfermedad de Crohn, donde el tabaco era un factor de riesgo más).
- 7. • Psicológicos: el estrés y traumas emocionales pueden desencadenar brotes de colitis ulcerosa. Además, el sufrir una enfermedad de este tipo durante toda la vida también puede influir en el carácter de la persona.
- 8. Fases iniciales • El diagnóstico inicial surge, al estudiar a un paciente con diarrea, con o sin rectorragia y pérdida de peso. La enfermedad, además del recto, puede afectar en continuidad a un segmento variable del colon. • Por ello, para establecer el diagnóstico, se deben reunir una serie de criterios clínicos, analíticos, endoscópicos e histológicos.
- 9. • La rectorragia es el síntoma principal; la diarrea suele ser diurna. En muchas ocasiones, el paciente refiere que al notar la necesidad de deponer sólo consigue expulsar moco y sangre, los llamados esputos rectales. Son bastante característicos el tenesmo rectal (sensación de defecación incompleta) y la urgencia deposicional. Se pueden dar manifestaciones como fiebre o pérdida de peso, y dolor hemiabdominal izquierdo.
- 10. Clasificación de la colitis ulcerosa
- 11. Diagnóstico diferencial • En cuanto al diagnóstico diferencial, se debe hacer con las enfermedades que cursen, al menos con dolor abdominal, diarrea o rectorragias. Algunas de las más importantes son: • Síndrome de intestino irritable No presenta signos de alarma y las exploraciones complementarias serán normales. • Colitis infecciosas El problema más común se presenta con las colitis infecciosas entre los principales patógenos destacan Shigella y Campylobacter. • Colitis pseudomembranosa producida por la toxina de Clostridium difficile. • 1. En pacientes inmunodeprimidos ( VIH, quimioterapia, trasplante) se pueden producir infecciones intestinales por gérmenes oportunistas. • 2. Algunos gérmenes responsables de enfermedades de transmisión sexual (herpes simple, clamidias)
- 12. Tratamiento • Antes de decidir el tratamiento a instaurar, realizar una valoración general del paciente que incluya una revisión clínica con una adecuada anamnesis acerca de la sintomatología y una exploración completa. • Aporte nutricional • En los brotes de la enfermedad, existe un aumento del catabolismo y de los requerimientos energéticos del paciente, por lo que se debe valorar la instauración de un soporte nutricional. Según la situación clínica, y de forma individualizada, podemos optar por una dieta oral convencional, nutricional enteral o nutrición parenteral. La decisión del tipo de nutrición estará en relación con la gravedad del brote, la tolerancia digestiva y las características del paciente.
- 13. • Así, es frecuente la hipopotasemia en los brotes graves, es necesaria la administración de folatos en caso de tratamientos a largo plazo con salazopirina y debe administrarse calcio y vitamina D en todo paciente que requiera corticoides. De igual forma, es importante prestar atención a la posible ferropenia que requerirá tratamiento oral o intravenoso según las circunstancias. • Prevención antitrombótica • Está indicada en los brotes graves y en los brotes leves moderados asociados a otros factores de riesgo tales como inmovilización, patología venosa profunda, obesidad, etc. • Antibióticos • Los antibióticos no han demostrado tener eficacia en la enfermedad.
- 14. • Evite los alimentos que le producen malestar. Algunos muy comunes son la leche, los frijoles y demás leguminosas, el repollo, las coles de Bruselas, el brócoli, la coliflor, la cebada, las nueces y los frijoles de soya. • Disminuya la fibra de su dieta. La puede aumentar una vez hayan pasado los síntomas, ya que la fibra disminuye el estreñimiento. Los panes y cereales de grano entero, las frutas y los vegetales son buenas fuentes de fibra. Recuerde tomar suficiente agua. • Elimine los estimulantes de su dieta. (café, chocolate y alcohol)
- 15. • Evite los lácteos si le caen mal. Por lo general, el yogurt es mejor tolerado porque contiene bacterias que producen una enzima necesaria para digerir la leche. Es importante que busque otras fuentes de calcio. • Realice comidas pequeñas. Las comidas muy grandes frecuentemente causan cólico y diarrea en personas con colitis. • No haga comidas muy grasosas. La grasa (animal o vegetal) es un estimulante que puede causar contracciones del colon después de comer. Muchos alimentos contienen grasa, como la piel del pollo, la leche íntegra, el queso amarillo, la mantequilla, el aceite, la manteca y el aguacate. • Reduzca la ansiedad y haga ejercicio regularmente. Recuerde que el estrés estimula los espasmos del colon en personas con el síndrome del colon irritable.
- 16. DIETAS Dietas bajas en grasas y ricas en proteínas disminuyen la posibilidad de padecer colitis . • Desayuno y merienda: • Leche de almendra, té o café. Azúcar. Pan integral. Margarina. Frutas: manzana, pera, plátano y jugo natural de frutas.
- 17. COMIDAS PRINCIPALES - Caldos y sopas de vegetales o carnes, no grasos • - Pastas, patatas cocidas o al horno; arroz • - Carnes SIN GRASA (ternera, pollo, pavo, cerdo) cocidas, al horno ó plancha, no fritas • - Pescados de todos los tipos, no fritos • - Huevos • - Todas las verduras excepto las arriba indicadas • - Ensalada de lechuga, escarola, tomate • - Frutas: manzana, pera, plátano. Manzanas al horno; jalea • - Pan integral
- 18. COMPLEMENTOS • - Aceite (oliva, girasol, maíz): dos cucharadas al día • - Bebidas: solo agua o zumos naturales de frutas • - Puede condimentar con sal, salvo que no esté indicada por otras enfermedades (hipertensión)
- 19. ALIMENTOS PERJUDICIALES • especias, alcohol, sopas de sobres, cacao, pasteles, helados, mantequilla, derivados de lácteos, café, té, chocolate, bebidas con gas y alimentos flatulentos como: col, coliflor, habas, garbanzos, lentejas, cebollas, frutos secos y en conserva.
