Prolapso rectal y presentacion de caso
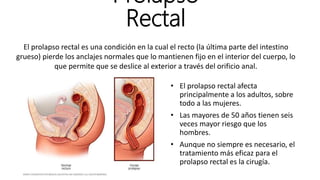
- 1. Prolapso Rectal • El prolapso rectal afecta principalmente a los adultos, sobre todo a las mujeres. • Las mayores de 50 años tienen seis veces mayor riesgo que los hombres. • Aunque no siempre es necesario, el tratamiento más eficaz para el prolapso rectal es la cirugía. El prolapso rectal es una condición en la cual el recto (la última parte del intestino grueso) pierde los anclajes normales que lo mantienen fijo en el interior del cuerpo, lo que permite que se deslice al exterior a través del orificio anal.
- 2. CAUSAS.. • Si bien hay una serie de factores que están vinculados al prolapso, no está claro cuál es la "causa". Se estima que un 30% a un 67% de los pacientes con prolapso tienen estreñimiento crónico (heces poco frecuentes o de esfuerzo severo) y un 15% adicional tiene diarrea. En el pasado, se consideraba que esta condición estaba asociada al parto vaginal. Sin embargo, un 35% de las mujeres con prolapso rectal nunca dieron a luz y puede ocurrir en hombres
- 3. FACTORES PREDISPONENTES ASOCIADOS • Los factores etiológicos considerados en el desarrollo del prolapso rectal pueden ser congénitos o adquiridos. • No pudiéndose aseverar si muchos de ellos son realmente causantes o meramente se trata de factores frecuentemente asociados. • Enfermedades neurológicas: demencia senil, lesiones radiculares de la cola de caballo, espina bífida. • Constipación crónica. • Procedimientos quirúrgicos anorrectales: hemorroides, fístulas, etc. • Defectos del suelo pelviano: diastasis de los elevadores, debilidad de la aponeurosis endopélvica, y pérdida de la horizontalidad del recto. • Fondo de Saco de Douglas Profundo - Rectosigma redundante - Debilidad del esfínter interno
- 4. CLASIFICACIÓN • Beahrs considera prolapso incompleto a la afectación única de la mucosa, y completo cuando compromete toda la pared rectal. • Altemeier lo clasifica en: • Tipo I o Prolapso mucoso • Tipo II o Prolapso interno por intususcepción sin hernia del fondo de saco • Tipo III o Prolapso completo causado por hernia por deslizamiento a través de un defecto del diafragma pelviano
- 5. FISIOPATOLOGIA • es el resultado de una intususcepción del recto o del recto sigma. • Mientras que la intususcepción progresa caudalmente, este intestino invaginado arrastra gradualmente el recto superior de sus sostenes sacros y laterales. • Con el esfuerzo evacuatorio repetido y prolongado en el tiempo, el intestino continúa descendiendo, llegando inicialmente hasta la línea ano cutánea, progresando finalmente hasta una completa eversión. • Este fenómeno progresivo podría explicar porqué algunos pacientes tienen un prolapso oculto y porqué el mesenterio sigmoideo puede elongarse, con un fondo de saco pelviano profundo y con una musculatura anal debilitada. • Estos hallazgos si bien han sido implicados como causales, serían la consecuencia de ese proceso gradual y progresivo
- 6. SINTOMAS • ¿¿¿¿el prolapso y las hemorroides son lo mismo???? • El sangrado y/o tejido que sobresale desde el recto son síntomas comunes del prolapso y de las hemorroides, pero hay una diferencia importante. El prolapso rectal afecta a toda la pared del recto y las hemorroides solamente afectan a la capa superficial del recto situada cerca del orificio anal. El prolapso rectal puede llevar a la incontinencia fecal (pérdida del control de gases y heces).
- 7. • Los síntomas de un prolapso incipiente pueden ser imprecisos, incluyendo disconfort o una sensación de evacuación incompleta durante la defecación. • Es común encontrar una historia larga de esfuerzo evacuatorio y constipación. • Cuando el prolapso es completo, la protrusión rectal se visualiza como una masa tubular constituida por pliegues mucosos concéntricos. • Constipación o incontinencia son síntomas frecuentemente asociados con una incidencia del 35 al 80% para la incontinencia y 50% constipación . • En los pacientes con un prolapso oculto, la sensación de pujos y de evacuación incompleta pueden ser los únicos síntomas.
- 8. VALORACIÓN • La valoración del prolapso aparte de una exploración física, incluye cistoproctografia y colonoscopia, estos estudios permiten valorar los trastornos concomitantes en el piso pélvico y descartar un cáncer o un pólipo como la punta directriz del prolapso • Si se acompaña de estreñimiento crónico, el paciente debe someterse a un proctograma durante la defecación y un estidio de marcadores radiopacos, el cual hace posinle determinar si hay ANISMO o inercia colonica • ANISMO: MUSCULO PUBORECTAL SIN RELAJACION
- 9. TRATAMIENTO • Correccion quirúrgica del prolapso, regularmente hay dos vías de acceso, la transabdominal y la transperineal. • Dependiendo si el prolapso es interno o no, se eligira el mejor método quirúrgico, el mas utilizado es la técnica STARR, se lleva a cabo a través del ano, se introduce una engrapadora circular por el ano, se identifica el prolapso y se liga con grapas
- 10. • Paciente masculino, de 65 años de edad, con antecedentes de etilismo crónico y de sangrado rectal con frecuencia, que acudió al Departamento de Urgencias del Hospital General Universitario Dr. Gustavo Aldereguía Lima de Cienfuegos, por presentar salida de una masa por el ano, acompañada de sangrado de intensidad leve, roja rutilante; dolor, molestias para la defecación, irritabilidad. Fue ingresado para estudio y tratamiento.
- 11. Examen fisico • Piel y mucosa: palidez cutáneo mucosa. • Abdomen: suave, depresible, que sigue los movimientos respiratorios, ligeramente doloroso a la palpación, no signos de irritación peritoneal. • Tacto rectal: se observó una gran masa que protruye de forma completa, que se corresponde con un prolapso rectal completo, ano difícil de explorar. A pesar de las maniobras que se realizaron, no se pudo reducir.
- 13. • Resección del segmento de sigmoides invaginado en la hernia • Rectosigmoidopexia y cierre del saco herniario. • Hallazgos: dolicocolon a predominio de sigmoides, saco herniario en fondo de saco de Douglas. • No se presentaron complicaciones anestésicas ni posoperatorias. • Se indicó tratamiento con ceftriaxona (1gr) por vía endovenosa, cada 12 horas por 7 días; metronidazol (0,5 g) 1 frasco por vía endovenosa cada 8 horas por 7 días. El paciente tuvo una evolución satisfactoria.
- 14. Incontinencia fecal • La incontinencia fecal es la incapacidad de controlar las evacuaciones intestinales, lo que conduce a la filtración inesperada de deposiciones (heces) provenientes del recto. También denominada incontinencia intestinal, la incontinencia fecal abarca desde una pérdida ocasional de las heces cuando evacuas los gases hasta una total incapacidad para controlar el esfínter anal. • La IF por heces sólidas ocurre en 2%, y por heces líquidas en 7%, cifra que se eleva a 45% o más, entre las personas recluidas en casas de reposo • En muchos pacientes, con manifestaciones urológicas y ginecológicas, esta patología debe ser abordada en forma multidisciplinaria por gastroenterólogos, coloproctólogos, urólogos, gíneco-obstetras, nutricionistas
- 16. Evaluacion clínica • Debe interrogarse en relación a patologías médicas asociadas como: diabetes mellitus, síntomas neurológicos, fármacos, cirugía o radioterapia previa, así como evaluar la protrusión de masa durante el pujo, que puede sugerir hemorroides avanzados, o prolapso rectal mucoso, o total. • En la historia obstétrica la información del número de partos vaginales, parto prolongado, uso de fórceps y desgarro perineal es de vital importancia. • La verdadera incontinencia debe diferenciarse de la pseudo incontinencia por pérdidas diferentes a deposiciones (mucus, pus) que puede ocurrir en presencia de fístulas, hemorroides prolapsantes, neoplasia ano rectal, enfermedades de trasmisión sexual y mala higiene5. • El examen físico incluye la inspección perianal, tacto ano-rectal, vaginal y examen perineal. La palpación bidigital del grosor del esfínter en todo su contorno puede dar una buena aproximación de su anatomía. • El tacto rectal es esencial en la búsqueda de alguna masa así como para comprobar la consistencia de las heces. El tono del esfínter anal debe evaluarse en reposo y en contracción.
- 17. • Una vez diagnosticada clínicamente, la incontinencia puede ser clasificada en cuatro subtipos: incontinencia pasiva, definida como la pérdida involuntaria de heces o gases sin que el paciente se de cuenta (falla del esfínter interno), de urgencia, en que el paciente activamente trata de retener la pérdida de deposiciones (falla del esfínter externo), mixta (combinación de ambas), y de ensuciamiento, entendida como el manchado de la ropa interior que sigue a una evacuación normal8. • Según severidad se clasifica en: Mayor, que es la pérdida involuntaria de deposiciones sólidas, y Menor, cuando la pérdida del control es de gas o líquidos
- 18. Diagnostico y tratamiento Se necesita de una historia clínica detallada y exploración clínica minuciosa con exploración tectal digital. Manometria anal , la latencia de nervios terminales pudendos y la ecografía endoanal • El tratamiento consiste en cambiar habitos alimenticios, y endurecer heces con medicamentos