Expo lupus med. inter.
- 2. DEFINICION El lupus eritematoso sistémico (LES) es una enfermedad multisistémica cronica autoinmune de clínica muy heterogénea, caracterizada por remisiones y exacerbaciones. Comienza con una fase preclinica (autoanticuerpos) y progresa con afectacion de órganos especificos. La supervivencia a los 10 años es del 75-85% Los pacientes mayores de 50-55 años desarrollan menos afectacion cutanea malar, fotosensibilidad, alopecia, fenomeno de Raynaud, afectacion renal o neurologica pero tienen mayor prevalencia de serositis, afectacion pulmonar, sindrome de Sjogren secundario y artritis. Los niños menores de 15 años padecen formas mas graves de la enfermedad, principalmente nefropatia, afectacion neurologica y trombopenia. Puede aparecer a cualquier edad, pero en la mayoría (15 y 55 años), con predominio en las mujeres (9:1). En general, los hombres con LES tienen menos fotosensibilidad, pero mas serositis, una edad de inicio mas tardío y una tasa mas alta de mortalidad.
- 3. Factores ambientales luz ultravioleta puede alterar la estructura del DNA y aumentar su antigenicidad, e inducir apoptosis de los queratinocitos liberando gran cantidad de antigenos. Los virus, sobre todo los retrovirus. Factores hormonales Mayor prevalencia en mujeres y con síndrome de Klinefelter, en la menor frecuencia de aparicion de la enfermedad antes de la menarquia o despues de la menopausia y en las agudizaciones durante el puerperio o asociadas al uso de anticonceptivos orales. Autoanticuerpos Consecuencia del daño tisular o la huella de un agente etiologico desconocido. Por activacion policlonal de las células B o por estimulacion inmune dirigida por autoantigenos. Deposito de inmunocomplejos y una reaccion inflamatoria secundaria o por interferir directamente con la funcion celular.
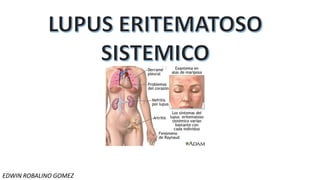
- 4. Síntomas constitucionales INICIAL (60-80%) : Astenia, perdida de peso y anorexia, fiebre Manifestaciones cutaneomucosas 80%. Fotosensibilidad, aftas bucales, exantema malar y lesiones discoides. Las lesiones especificas se dividen en 3 grupos. Lupus eritematoso cutáneo agudo Edema y el eritema en el área malar, respetando surcos nasolabiales (exantema en “alas de mariposa”), agudo, doloroso o pruriginoso, precipitado por la exposicion solar, no deja cicatriz Lupus eritematoso subagudo Puede presentarse como forma anular con lesiones redondeadas, de borde activo y centro claro, con tendencia al crecimiento periferico y curacion central Lupus eritematoso crónico Se subdivide en lesiones discoides, el LES hipertrofico y la paniculitis lupica. El lupus discoide es la forma mas frecuente (25%) y consiste en papulas o placas eritematosas y descamativas.
- 6. Manifestaciones osteomusculares 90%. Artralgias, migratorias o simetricas, intermitentes o diarias. Puede cursar con rigidez matutina, migratoria y episodica, Manifestaciones renales 30-50%. Proteinuria, la microhematuria, los cilindros renales, la insuficiencia renal y la hipertension arterial (HTA). El desarrollo de nefritis lupica habitualmente se acompaña de positivizacion de anti-DNA y de descenso del complemento.
- 7. Manifestaciones hematológicas Afectan las 3 series, asi como el sistema de coagulacion y fibrinolitico. La leucopenia, se relaciona generalmente con actividad de la enfermedad y suele ir asociada a linfopenia (fármacos). La leucocitosis puede aparecer asociada al tratamiento con GC o a la presencia de infeccion. La anemia es muy frecuente en el transcurso de la enfermedad. Manifestaciones pulmonares 45-60%. Pleuritis. Con o sin derrame pleural, la toracocentesis y el analisis del liquido pleural permite realizar el diagnostico diferencial, entre otras patologias Manifestaciones cardíacas 25-40%. Pericarditis. Se presenta como dolor precordial, con o sin roce pericardico, puede complicarse con derrame masivo y/o taponamiento cardiaco. Síndromes neurológicos del sistema nervioso periférico Los mas frecuentes son la polineuritis sensitivomotora, la multineuritis y la afectacion de los pares craneales. Trastornos psiquiátricos, deficiencias cognitivas y estados confusionales Deficit de memoria con dificultad de comprension y de la capacidad de abstraccion, afasia, apraxia y cambios de personalidad.
- 9. Considerar en cualquier paciente diagnosticado de LES que presente deterioro de la función renal, proteinuria, sedimento urinario activo e hipertensión arterial. Ante la sospecha realizar una biopsia renal
- 10. Nefroprotección generales como el control estricto de las cifras de tensión arterial, el bloqueo del sistema renina-angiotensina-aldosterona, evitar la exposición a agentes nefrotóxicos y la normalización de los niveles de vitamina D, entre otros.
- 14. Artritis reumatoide, enfermedad de Still, sindrome de Sjogren, SAF, fibromyalgia con ANA positivos, purpura trombocitopenica idiopatica, lupus inducido por farmacos y enfermedad tiroidea autoinmune. fiebre + esplenomegalia o adenopatías: Descartar un proceso infeccioso o linfoproliferativo. Sintomas neurológicos: Infecciones, accidentes cerebrovasculares, esclerosis multiple o el sindrome de Guillain-Barre. Sintomatologia pulmonar y renal: Vasculitis asociada a ANCA o un sindrome de Goodpasture, GN postinfecciosas, otras GN membranoproliferativas y vasculitis renal.
- 15. Corticosteroides Base del tratamiento del LES, tanto en exacerbaciones como en mantenimiento de la remisión. Dosis de prednisona utilizadas en bajas (hasta 7,5 mg/dia), medias (hasta 30 mg/dia) y altas (por encima de 30 mg/dia). Antipaludicos Hidroxicloroquina (HCQ) de eleccion, cloroquina (CQ). HCQ desde el inicio de la enfermedad, salvo contraindicacion (retinopatia), para manifestaciones mucocutáneas y articulares, en dosis de 200 mg/dia de mantenimiento. Dosis de 400 mg/dia al inicio del tratamiento y en empeoramiento clinico. Metotrexato Inmunosupresor de primera eleccion en el LES no renal con actividad moderada, sobre todo en manifestaciones cutaneas y articulares resistentes a esteroides y antipaludicos. Dosis semanal entre 15-20 mg junto con acido folico para prevenir el riesgo de citopenias.
- 16. Azatioprina Para tratar manifestaciones cutaneas, serositis, hematologicas y como ahorrador de glucocorticoides, constituye una alternativa a MTX en casos de intolerancia al mismo y es el farmaco habitual en terapias de mantenimiento tras ciclofosfamida (CIC). Dosis 2-2,5 mg/kg/dia en dosis unica o repartida, puede producir toxicidad de medula osea, hepatica e infecciones y no debe asociarse con alopurinol. Micofenolato mofetilo Alternativa a CIC en nefropatia lupica y tambien se usa en formas graves o refractarias de la enfermedad (cutanea, hematologica y neurologica) con dosis iniciales de 500 mg/12 hora y se va aumentando progresivamente hasta alcanzar los 3 g/dia. Ciclofosfamida Estandar para la afectacion organica grave del LES (nefritis, miocarditis, neurologica, vasculitis sistemica). Presenta una alta incidencia de efectos adversos relacionados con la dosis acumulada mayor de 6-9 g, en particular toxicidad ovarica y displasias de cuello uterino.
- 17. Embarazo Durante el embarazo se pueden administrar hidroxicloroquina, esteroides, azatioprina y anticalcineurínicos, mientras que están contraindicados: micofenolato, ciclofosfamida, rituximab, anticoagulantes y bloqueadores del sistema reninaangiotensina. Las mujeres que se encuentren en tratamiento de mantenimiento con micofenolato y planeen la gestación deben cambiar a azatioprina.
- 20. Artritis Reumatoide IRM Exon Intriago. Medicina Interna. Tutor: Freddy Villacrés.
- 21. Generalidades. Es una enfermedad crónica Principalmente afecta: Manos, muñeca, pies, columna vertebral. Rodillas y mandibula. De larga duración
- 22. Como la AR causa inflamación sus síntomas serán: •dolor, •hinchazón, •rigidez, •pérdida de funciones. Las extraarticulares afectan principalmente a la piel, los vasos sanguíneos, el corazón, los pulmones, los ojos y la sangre. Es de naturaleza autoinmune caracterizada por: Afectación simétrica de múltiples articulaciones. Y la presentación de diversos síntomas inespecíficos. Y manifestaciones extraarticulares.
- 23. La AR es mucho más frecuente en el sexo femenino. Y suele aparecer en personas adultas mayores. Pero puede iniciarse a cualquier etapa de la vida. Con independencia de la raza, El sexo y la ocupación.
- 24. • El síntoma inicial más frecuente es la rigidez articular matutina que se presenta tras el reposo nocturno y comporta una notable dificultad de movimiento. Se puede acompañar de: Cansancio. Fiebre. Pérdida del apetito. Debilidad muscular.
- 25. La artritis reumatoide se produce cuando el sistema inmunitario ataca el sinovial, el revestimiento de las membranas que rodean las articulaciones. Los factores que pueden aumentar el riesgo de padecer artritis reumatoide son: Sexo. Edad. AF Factores genéticos. Tabaquismo. Factores ambientales. Obesidad.
- 26. Complicaciones de la AR. Osteoporosis. Nódulos reumatoides. Sequedad en los ojos y en la boca. Infecciones. Composición anormal del cuerpo. Síndrome del túnel carpiano. Problemas del corazón. Enfermedad pulmonar. Linfoma.
- 27. Diagnóstico. • Historial clínico y examen físico Para diagnosticar la AR, su médico tomará su historial clínico y le hará un examen físico. El médico buscará ciertas características de la AR, incluyendo: • hinchazón, calor y movilidad limitada de las articulaciones • nódulos o bultos bajo la piel • el patrón de las articulaciones afectadas
- 28. • Análisis de sangre: Su médico también podría recomendar que se practique algunos análisis de sangre. Ciertos análisis detectan la presencia de un anticuerpo llamado factor reumatoide • Rayos X: Aunque durante la primera etapa de la AR las radiografías suelen resultar normales, los daños articulares que pueden aparecer a medida que progresa la enfermedad, ayudan a confirmar el diagnóstico.
- 29. Tratamiento. • En la actualidad, no existe cura para la AR, los métodos actuales de tratamiento se centran en: • aliviar el dolor • reducir la inflamación • detener o retrasar el daño articular • mejorar las funciones y el bienestar del paciente Los medicamentos que se utilizan para tratar la AR se pueden dividir en dos grupos: • los que pueden aliviar los síntomas • los que pueden modificar la enfermedad.
- 30. MEDICAMENTOS SINTOMÁTICOS Los AINE y la aspirina Acetaminófen y tramadol Corticoesteroides. FAME. EL METOTREXATO Hidroxicloroquina sulfasalazina