Oftalmologia: Anatomia do Olho
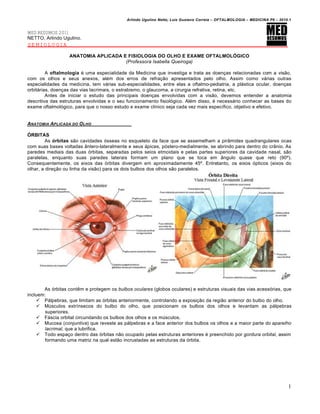
- 1. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 MED RESUMOS 2011 NETTO, Arlindo Ugulino. SEMIOLOGIA ANATOMIA APLICADA E FISIOLOGIA DO OLHO E EXAME OFTALMOLÓGICO (Professora Isabella Queiroga) A oftalmologia é uma especialidade da Medicina que investiga e trata as doenças relacionadas com a visão, com os olhos e seus anexos, além dos erros de refração apresentados pelo olho. Assim como várias outras especialidades da medicina, tem várias sub-especialidades, entre elas a oftalmo-pediatria, a plástica ocular, doenças orbitárias, doenças das vias lacrimais, o estrabismo, o glaucoma, a cirurgia refrativa, retina, etc. Antes de iniciar o estudo das principais doenças envolvidas com a visão, devemos entender a anatomia descritiva das estruturas envolvidas e o seu funcionamento fisiológico. Além disso, é necessário conhecer as bases do exame oftalmológico, para que o nosso estudo e exame clínico seja cada vez mais específico, objetivo e efetivo. ANATOMIA APLICADA DO O LHO ÓRBITAS As órbitas são cavidades ósseas no esqueleto da face que se assemelham a pirâmides quadrangulares ocas com suas bases voltadas ântero-lateralmente e seus ápices, póstero-medialmente, se abrindo para dentro do crânio. As paredes mediais das duas órbitas, separadas pelos seios etmoidais e pelas partes superiores da cavidade nasal, são paralelas, enquanto suas paredes laterais formam um plano que se toca em ângulo quase que reto (90º). Consequentemente, os eixos das órbitas divergem em aproximadamente 45º. Entretanto, os eixos ópticos (eixos do olhar, a direção ou linha da visão) para os dois bulbos dos olhos são paralelos. As órbitas contêm e protegem os bulbos oculares (globos oculares) e estruturas visuais das vias acessórias, que incluem: Pálpebras, que limitam as órbitas anteriormente, controlando a exposição da região anterior do bulbo do olho. Músculos extrínsecos do bulbo do olho, que posicionam os bulbos dos olhos e levantam as pálpebras superiores. Fáscia orbital circundando os bulbos dos olhos e os músculos. Mucosa (conjuntiva) que reveste as pálpebras e a face anterior dos bulbos os olhos e a maior parte do aparelho lacrimal, que a lubrifica. Todo espaço dentro das órbitas não ocupado pelas estruturas anteriores é preenchido por gordura orbital, assim formando uma matriz na qual estão incrustadas as estruturas da órbita. 1
- 2. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 BULBO OU GLOBO OCULAR O bulbo ocular cont€m o aparelho •ptico do sistema visual e ocupa a maior parte da por‚ƒo anterior da •rbita. „ o bulbo ocular e o seu sistema de lentes e c€lulas fotorreceptoras os principais respons…veis pela etapa óptica da visão: os raios luminosos que refletiram de um determinado objeto devem passar por todo o sistema de lentes do bulbo ocular para que seja projetado exatamente sobre a retina. Al€m desta etapa, € no olho que ocorre a etapa fotoquímica da visão, quando o est†mulo luminoso € convertido em impulso eletro-qu†mico para que, desta forma, seja interpret…vel pelo sistema nervoso central (etapa neurossensorial). Portanto, todo o globo ocular € projetado para que estas etapas fundamentais da visƒo sejam efetivas, de modo que a imagem seja interpretada de forma adequada e na localiza‚ƒo precisa. Para isso, o globo ocular disp‡e de um conjunto de lentes e de meios refringentes internos necess…rios para uma adequada proje‚ƒo da imagem. Tais estruturas serƒo bem detalhadas nesta se‚ƒo. Todas as estruturas anatˆmicas no bulbo do olho t‰m uma disposi‚ƒo circular ou esf€rica. O bulbo do olho tem tr‰s tŠnicas; entretanto, h… outra camada de tecido conjuntivo frouxo que circunda o bulbo do olho (a bainha do bulbo ou capsula de Tenon), permitindo seu movimento dentro da •rbita. As tr‰s tŠnicas do olho, que comp‡em o arcabou‚o dos meios refringentes do olho, sƒo: Túnica fibrosa (camada externa): formada por esclera e c•rnea. Histologicamente, € rica em col…geno, tendo a sustenta‚ƒo e prote‚ƒo como suas fun‚‡es principais. Túnica vascular (camada média) ou trato uveal: formada pela cor•ide, pelo corpo ciliar e pela †ris. „ a camada mais vascularizada do olho. „ sede das uveítes, doen‚as muito relacionadas com transtornos reum…ticos. Túnica interna (camada interna): formada pela retina, que possui partes •ptica (visual) e uma parte cega (nƒo- visual). Seus principais elementos histol•gicos sƒo as c€lulas nervosas fotossens†veis (fotorreceptores): os cones e bastonetes. Túnica fibrosa do bulbo ocular. A esclera € a parte opaca e resistente da tŠnica fibrosa (camada externa) do bulbo do olho que cobre os cinco sextos posteriores do bulbo do olho. „ o esqueleto fibroso do bulbo do olho, que confere seu formato e a resist‰ncia, bem como fixa‚ƒo para os mŠsculos extr†nsecos (extra- oculares) e intr†nsecos do bulbo do olho. A parte anterior da esclera € vis†vel atrav€s da conjuntiva bulbar transparente como “a parte branca do olho”. Na parte naso-posterior da esclera, existe uma trama irregular de fibras da esclera que forma uma passagem porosa (chamada de lâmina crivosa) para que as fibras das c€lulas ganglionares saiam do globo ocular e formem o N. •ptico. A córnea constitui a calota transparente de curvatura convexa que cobre a sexta parte anterior do bulbo do olho. Ela se difere da esclera principalmente em termos da regularidade da organiza‚ƒo das fibras col…genas que as comp‡em e do grau de hidrata‚ƒo de cada uma. Esta diferen‚a faz com que a c•rnea seja transparente e nos possibilite a visƒo ou mesmo reconhecer a cor da †ris de um indiv†duo (e assim, atribuir a “cor do olho” de algu€m). A regiƒo lim†trofe entre a c•rnea e a esclera € conhecida como limbo da córnea. 2
- 3. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 OBS1: Revestindo todo o globo ocular e a esclera, existe um tecido conjuntivo denominado de cápsula de Tenon; superficialmente a esta c…psula – principalmente, na regiƒo anterior do bulbo ocular – existe um tecido bastante fino e vascularizado chamado de conjuntiva. O epit€lio conjuntival se inicia desde as margens do epit€lio da c•rnea, recobrindo a superf†cie escleral do olho (na forma de conjuntiva bulbar ou ocular) at€ a regiƒo onde se rebate na forma de um Žngulo (conhecido como fórnix conjuntival) para se continuar como conjuntiva palpebral, recobrindo a face interna das p…lpebras. Este fundo de saco formado pelos dois folhetos da conjuntiva desmistifica o medo que alguns pacientes referem em usar lentes de contato, garantindo que elas podem se perder em regi‡es mais profundas da •rbita. Túnica vascular do bulbo ocular. A tŠnica vascular do bulbo do olho (tamb€m denominada de úvea ou trato uveal) € formada pela cor•ide, pelo corpo ciliar e pela †ris. A coróide, uma camada marrom-avermelhada escura situada entre a esclera e a retina, forma a maior parte da tŠnica vascular do bulbo do olho. Dentro deste leito vascular pigmentado e denso, vasos maiores da lâmina vascular estƒo localizados externamente (perto da esclera). Os vasos mais finos (presentes na lâmina corióideo-capilar) sƒo mais internos, adjacentes • camada fotossens†vel avascular da retina, que supre com oxig‰nio e nutrientes. Ingurgitada com sangue durante a vida, essa camada € respons…vel pelo reflexo do “olho vermelho” que ocorre na fotografia com flash que alcance a retina. O corpo ciliar € uma estrutura muscular vascularizada que une a cor•ide • circunfer‰ncia da †ris. O corpo ciliar fornece fixa‚ƒo para o cristalino por meio dos ligamentos suspensores; a contra‚ƒo e o relaxamento do mŠsculo liso do corpo ciliar controlam a espessura do cristalino (e, portanto, o seu poder refrativo de focaliza‚ƒo). As pregas na superf†cie interna do corpo ciliar – os processo ciliares – secretam humor aquoso, que preenche as cŽmaras anterior e posterior do segmento anterior do olho. Este humor aquoso ser… drenado, entƒo, na cŽmara anterior do olho, em n†vel do epit€lio trabecular e do canal de Schlemm (seio venoso da esclera). A câmara anterior do olho € o espa‚o entre a c•rnea anteriormente e a †ris/pupila posteriormente; a câmara posterior do olho est… situada entre a †ris/pupila anteriormente e a face anterior do cristalino e corpo ciliar posteriormente. A íris, que literalmente est… sobre a superf†cie anterior do cristalino, € considerada um diafragma contr…til fino com uma abertura central, a pupila, para dar passagem • luz. A †ris constitui a parte mais vis†vel e colorida do olho dos vertebrados. 2 OBS : Quando um indiv†duo est… acordado, o tamanho da pupila varia continuamente para controlar a quantidade de luz que entra no olho. Dois mŠsculos involunt…rios controlam o tamanho da pupila: o músculo esfíncter da pupila (que, estimulado pelo sistema nervoso parassimp…tico, fecha a pupila) e o músculo dilatador da pupila ou radial da íris (que, estimulado pelo sistema nervoso simp…tico, abre a pupila). 3 OBS : O Žngulo ou seio camerular (Žngulo da cŽmara anterior), formado pela †ris e pela regiƒo da jun‚ƒo c•rneo-escleral (tamb€m conhecida como limbo da córnea), apresenta uma importante correla‚ƒo anatˆmica com a predisposi‚ƒo estrutural que alguns indiv†duos apresentam a desenvolver glaucoma de ângulo fechado. Na face interna da jun‚ƒo c•rneo-escleral, existe uma malha trabecular (ou espa‚o de Fontana) por onde escoa o humor aquoso at€ o seio venoso da esclera (ou canal de Schlemm), de onde ele ser…, finalmente, drenado para veias episclerais. Contudo, em alguns indiv†duos, a †ris, ao se contrair, pode se projetar sobre este Žngulo e cobrir o trabeculado – quando isso acontece, se estabelece um quadro de crise glaucomatosa (ou glaucoma agudo de ângulo fechado). 4 OBS : Al€m dos movimentos realizados pelos mŠsculos da †ris (contribuindo para a varia‚ƒo do diŽmetro da pupila), existe uma outra fun‚ƒo muscular bastante importante no olho que promove o processo de acomodação do cristalino. Este nada mais € que um recurso de focaliza‚ƒo, em que o poder positivo do olho € aumentado gra‚as ao aumento da convexidade do cristalino em decorr‰ncia de uma contra‚ƒo do músculo ciliar (um constituinte do corpo ciliar): no momento em que este mŠsculo se contrai, ocorre a diminui‚ƒo do espa‚o entre os processos ciliares e o cristalino, fazendo com que os ligamentos suspensores do cristalino relaxem a aumentem o diŽmetro Žntero-posterior desta lente. Com isso, € poss†vel fazer com que o foco de nossa visƒo se ajuste •s diferentes 3
- 4. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 posições de objetos com relação ao olho. O músculo ciliar também é inervado pelo N. oculomotor (III par craniano), que inerva o músculo esfíncter da pupila. Contudo, a acomodação do cristalino não só depende da integridade do sistema nervoso parassimpático, como também depende da elasticidade da cápsula do cristalino. Por esta razão, a partir dos 40 anos, a capacidade de acomodação cai gradativamente (processo conhecido como presbiopia), uma vez que a cápsula perde a sua elasticidade e o músculo ciliar perde a sua força contrátil, fazendo com que a focalização para perto esteja prejudicada. Por esta razão, indivíduos mais velhos tendem a afastar seus instrumentos de leitura para conseguir focalizar, uma vez que a aproximação não provoca mais uma boa acomodação do cristalino. Túnica interna do bulbo ocular. A túnica interna do bulbo ocular é praticamente composta pela retina. A retina é composta por 10 camadas distintas, mas que podem ser resumidas a 3, a depender da presença das células envolvidas com a via óptica: a camada mais externa das células fotorreceptoras; a camada intermediária das células bipolares; e a camada mais profunda, em contato com o humor vítreo, das células ganglionares, cujos axônios compõem o N. óptico. Macroscopicamente, a retina é formada por duas partes funcionais com locais distintos: uma parte óptica (visual) e uma parte cega (não-visual). A parte óptica da retina é sensível aos raios luminosos visuais e possui dois estratos: um estrato nervoso e um estrato pigmentoso. O chamado descolamento da retina consiste na separação destas duas camadas devido à presença de líquidos entre elas. A parte cega da retina é uma continuação anterior do estrato pigmentoso e uma camada de células de sustentação sobre o corpo ciliar (parte ciliar da retina) e a superfície posterior da íris (parte irídica da retina), respectivamente. OBS5: A retina deve ser entendida como um prolongamento do sistema nervoso central dentro do globo ocular. As demais partes do olho apresentam origem embrionária diferente. É por esta razão que as doenças da retina são consideradas graves. O fundo do olho é a parte posterior do bulbo do olho, onde podemos encontrar a mácula lútea (bem no pólo posterior do olho) e o disco óptico (mais medial/nasal e superior, com relação à mácula lútea). A área deprimida e circular é denominada de disco do nervo óptico (papila óptica ou, simplesmente, disco óptico), onde os axônios das células ganglionares se unem para constituir o N. óptico e deixar o globo ocular através da lâmina crivosa (que atravessa o forame escleral posterior ou canal escleral), conduzindo, além das fibras sensitivas relacionadas com a visão, os vasos que entram no bulbo do olho (como a artéria central da retina, um ramo da artéria oftálmica). É importante ressaltar que, como o disco óptico não contém fotorreceptores, ele é insensível à luz. Consequentemente, esta parte da retina costuma ser denominada de ponto cego. Como as fibras nervosas tendem a ocupar espaços mais periféricos dentro de bainhas, indivíduos normais podem apresentar escavações do disco óptico como variação anatômica. Contudo, no glaucoma, na medida em que as fibras mais centrais vão sendo destruídas, a escavação aumenta. Lateralmente ao disco óptico, ocupando o pólo posterior do globo ocular, encontramos a mácula lútea (do latim, ponto amarelo). A cor amarela da mácula só é visível quando a retina é examinada com luz sem vermelho. A mácula lútea é uma pequena área oval da retina, com cones fotorreceptores especiais e em maior número, sendo assim, uma área especializada para acuidade visual. No centro da mácula lútea, há uma pequena depressão denominada de fóvea central (do latim, depressão central), a área de visão mais aguda e apurada. Os motivos que fazem com que a mácula lútea seja a área de melhor acuidade visual são: Presença de um maior número de cones fotorreceptores especiais. Proporção de um cone para cada célula ganglionar. Nas demais regiões da retina, existem vários bastonetes convergindo para uma única célula bipolar. Presença da fóvea, que nada mais é que o afastamento centrífugo das demais camadas retinianas, fazendo com que a luz incida diretamente na camada de células fotorreceptoras. 4
- 5. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 Meios de refração do bulbo ocular. No seu trajeto até a retina, as ondas luminosas atravessam os seguintes maios refrativos do bulbo do olho: córnea, humor aquoso, lente ou cristalino e humo vítreo. A córnea, como vimos anteriormente, é a área circular da parte anterior da túnica fibrosa externa do bulbo ocular, sendo responsável principalmente pela refração da luz que entra no olho. É transparente, devido à organização extremamente regular de suas fibras colágenas e ao seu estado desidratado. A córnea é sensível ao toque; sua inervação é derivada do nervo oftálmico (V1 do trigêmeo). É avascular, e sua nutrição é derivada dos leitos capilares em sua periferia, o humor aquoso e o líquido lacrimal. O humor aquoso nas câmaras anterior e posterior do olho é produzido na câmara posterior pelos processos ciliares do corpo ciliar (graças à ação da anidrase carbônica). Logo depois de formado, o humor aquoso passa para a câmara anterior do olho por meio da abertura pupilar para ser drenado em nível do epitélio trabecular e do seio venoso da esclera (canal de Schlemm). Esta solução aquosa e transparente fornece nutrientes para a córnea avascular e a lente. A lente ou cristalino situa-se posteriormente à Iris e anteriormente ao humor vítreo do corpo vítreo. É uma estrutura biconvexa e transparente encerrada por uma cápsula. É responsável por dividir os dois segmentos principais do bulbo ocular: o segmento anterior (preenchido por humor aquoso e dividido, por meio da íris, em câmara anterior e posterior) e segmento posterior (preenchido por humor vítreo). O humor vítreo é um líquido gelatinoso e transparente localizado posteriormente à lente (na câmara posterior do bulbo ocular). Além de transmitir a luz, o humor vítreo mantém a retina no lugar e sustenta a lente. 6 OBS : O ceratocone consiste em uma distrofia da córnea não- inflamatória que cursa com uma deformidade desta estrutura, a qual passa a apresentar não mais um formato de uma calota convexa externamente, mas sim, adquire a forma de um cone, com uma convexidade bem mais acentuada. Esta deformidade altera a nitidez da visão, na forma de um astigmatismo irregular. A correção temporária pode ser feita por meio do uso de uma lente de contato rígida; contudo, para casos mais avançados, a correção mais adequada é o transplante de córnea. 7 OBS : O uso de lentes de contato não é considerado um evento fisiológico, no que diz respeito à homeostase da córnea. Como sabemos, um dos motivos pelos quais a córnea é transparente é fato de ela ser avascular e, portanto, sua nutrição depende do humor aquoso (banhando a sua face interna), dos vasos do limbo (região de transição entre a esclera e a córnea) e do oxigênio do próprio meio ambiente. Durante a noite, a oxigenação da córnea é garantida pelos vasos da face interna da pálpebra. Quando se aplica uma lente de contato por sobre a córnea, cria-se uma interface que diminui a oxigenação da mesma, seja durante o dia ou durante a noite. Portanto, é absolutamente contra-indicado dormir portando lentes de contato. 8 OBS : A catarata consiste em um processo de opacificação do cristalino, que pode ocorrer de forma natural, acompanhando o envelhecimento. A opacificação diminui a capacidade refratária do cristalino, comprometendo a visão. Este processo pode ser acelerado em algumas condições, as quais devem ser tratadas. ANATOMIA DAS VIAS ÓPTICAS O nervo óptico (II par craniano), assim que formado a partir dos prolongamentos das células ganglionares da retina, deixa o globo ocular através da lâmina crivosa, localizada medialmente à mácula lútea. O nervo percorre um curto trajeto dentro da órbita para alcançar o canal óptico, espaço em forma de forame formado pelas asas menores do osso esfenóide. Já dentro do crânio, os dois nervos ópticos se unem no chamado quiasma óptico, onde ocorre o cruzamento das fibras oriundas da retina nasal (que capta a luz oriunda do campo visual temporal); as fibras oriundas da retina temporal (que captam, por sua vez, a luz oriunda do campo de visão nasal) não cruzam no quiasma. 5
- 6. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 As fibras originadas a partir do quiasma •ptico formam, entƒo, o chamado tracto óptico (contendo, portanto, fibras da retina temporal do olho ipsilateral e da retina nasal do olho contralateral), que se dirige at€ o corpo geniculado lateral, em n†vel do dienc€falo. Da†, partem axˆnios que formam a radiação óptica, por onde o est†mulo visual alcan‚a as …reas prim…rias visuais do lobo occipital. Diante da complexidade anatˆmica da via •ptica, nota-se que les‡es em diferentes n†veis da mesma causarƒo distŠrbios visuais espec†ficos, mas que podem facilmente indicar o ponto acometido. Tais les‡es serƒo mais bem detalhadas em pr•ximos cap†tulos. Contudo, em resumo, temos: Lesƒo de um nervo •ptico (A, na figura ao lado): cegueira total do olho acometido. Lesƒo da parte mediana ou central do quiasma •ptico (B): hemianopsia heterˆnima bitemporal por lesƒo das fibras da retina nasal (como ocorre no tumor de hip•fise com grandes dimens‡es). Lesƒo da parte lateral do quiasma •ptico (C): hemianopsia nasal do olho do mesmo lado da lesƒo (por preju†zo das fibras da retina temporal, que nƒo cruzam no quiasma). Lesƒo do tracto •ptico (D): hemianopsia homˆnima contra-lateral • lesƒo (esquerda, se a lesƒo for no tracto •ptico direito, como mostra o exemplo), mas com aus‰ncia do reflexo fotomotor (pois a lesƒo acontece antes que as fibras do tracto •ptico se destaquem para alcan‚ar a …rea pr€-tectal, respons…vel por integrar tal reflexo, como veremos adiante). Lesƒo da radia‚ƒo •ptica ou do c•rtex visual prim…rio (D e F): hemianopsia homˆnima contra-lateral • lesƒo com manuten‚ƒo do reflexo fotomotor. FISIOLOGIA DA VIS•O Para entendermos o mecanismo fisiol•gico, devemos tomar conhecimento que a visƒo € dividida em tr‰s etapas: (1) a etapa óptica, que depende basicamente dos sistemas de lentes do bulbo ocular (c•rnea, humor aquoso, cristalino e humor v†treo); (2) a etapa fotoquímica, em que o est†mulo luminoso € convertido em impulso nervoso, em n†vel das c€lulas fotorreceptoras; e, por fim, a (3) etapa neurossensorial, que representa o percurso que o est†mulo nervoso atravessa ao longo do sistema nervoso, desde as fibras do nervo •ptico at€ os l…bios do sulco calcarino do lobo occipital. Etapa óptica: a luz que reflete dos objetos deve entrar no nosso olho e chegar • retina com o m†nimo de altera‚‡es, dispers‡es e reflex‡es poss†veis. Para tanto, deve passar pela c•rnea e seguir pelo humor aquoso, pupila, humor v†treo e, por fim, incidir na retina •ptica – na m…cula lŠtea, mais especificamente. A luz passa entƒo por todas as camadas da retina ate alcan‚ar a camada das c€lulas fotorreceptoras. Caso a luz esteja sendo projetada antes da retina, temos um quadro de miopia; caso a luz esteja sendo projetada para depois da retina, temos um quadro de hipermetropia. Etapa fotoquímica: nesta etapa, ocorre a transdução do sinal: o est†mulo luminoso € transformado em est†mulo eletro-qu†mico por meio das c€lulas fotorreceptoras: os cones e os bastonetes. No nosso organismo, o β- caroteno que ingerimos na dieta € clivado dando origem a duas mol€culas chamadas de retinol (vitamina A). Este retinol, por ser lipossolŠvel, € absorvido no intestino junto aos quilomicrons e transportado at€ o f†gado. Este •rgƒo € capaz de produzir uma substancia capaz de transportar o retinol para todo o corpo. Nos demais tecidos, o retinol sofre oxida‚ƒo, saindo da forma alco•lica para uma forma alde†dica (retinal), podendo ser transformado tamb€m em uma forma …cida (…cido retin•ico). No olho, o retinol transforma-se em retinal, composto insaturado que pode se apresentar em uma configura‚ƒo trans ou cis (sendo, mais comumente, classificado como retinal 11-cis, em que a dupla liga‚ƒo est… entre o carbono 11 e 12). Na membrana plasm…tica das c€lulas receptoras existe uma prote†na chamada opsina, que tem uma afinidade pelo retinal 11-cis. Ao se ligar a este composto, forma a conhecida rodopsina, que € uma prote†na de membrana que possui o retinal 11-cis em sua constitui‚ƒo. Quando a luz incide na retina, o retinal perde sua configura‚ƒo cis e passa a apresentar uma conforma‚ƒo trans, perdendo a afinidade pela opsina. Com isso, a opsina sofre uma mudan‚a conformacional, formando a metarrodopsina, que ativa uma prote†na G, ativando a subunidade alfa, que por sua vez, ativa a guanilato ciclase, controlando a concentra‚ƒo de GMPc. Contudo, diferentemente das demais c€lulas excit…veis, as fotorreceptoras se ativam quando estƒo hiperpolarizadas, obtendo este estado por meio do fechamento de canais de s•dio e da excre‚ƒo ativa destes †ons, o que faz com que o interior da c€lula torne-se mais negativo que o comum. 6
- 7. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 Etapa neurossensorial: consiste no percurso que o est†mulo sin…ptico viaja ao longo do sistema nervoso at€ alcan‚ar o lobo occipital. Primeiramente, o est†mulo passa por entre as c€lulas do epit€lio neurossensorial da retina, passando pelos cones e bastonetes, c€lulas bipolares e c€lulas ganglionares. Estas formarƒo, por meio de seus prolongamentos, o N. •ptico, que guiar… o est†mulo at€ o quiasma •ptico. Deste, o est†mulo visual prossegue pelo tracto •ptico, corpo geniculado lateral e, enfim, radia‚‡es •pticas, que se encerram nos l…bios do sulco calcarino do lobo occipital. No que diz respeito ao estudo da fisiologia da visƒo, devemos entender algumas propriedades b…sicas que j… foram mencionadas durante o estudo anatˆmico do aparelho •ptico, mas que serƒo novamente listadas devido a sua importŽncia no mecanismo fisiol•gico deste sentido. Tais propriedades sƒo descritas logo a seguir. TRANSPARÊNCIA DA CÓRNEA Em resumo, podemos apontar os seguintes motivos que fazem com que a c•rnea seja transparente: Ser uma estrutura avascular; Apresentar lamelas de col…geno distribu†das de um modo regular (diferentemente da esclera); Apresentar, em seu endot€lio, uma bomba que joga †ons constantemente para dentro do humor aquoso, fazendo com que saia mais …gua da c•rnea, a qual € mantida em um estado de desidrata‚ƒo relativo. Por esta razƒo, se h… edema na c•rnea, h… preju†zo da visƒo. REFLEXO FOTOMOTOR Al€m da transpar‰ncia do sistema de lentes do olho, € necess…rio um ajuste “autom•tico” da quantidade de luz que adentra o olho para que a visƒo seja adequadamente calibrada. Este ajuste acontece gra‚as • inerva‚ƒo autonˆmica da †ris que, em resposta ao est†mulo luminoso captado pelo N. •ptico, a pupila se dilata ou se contrai. Quando a luz que incide na retina € muito intensa, o nervo •ptico conduz o est†mulo at€ a •rea prƒ-tectal do mesenc€falo, de onde partem axˆnios que se comunicam com o nŠcleo autˆnomo do N. oculomotor, dos dois lados. Em resposta, ocorre contra‚ƒo bilateral do mŠsculo esf†ncter da pupila, o que causa o fechamento da pupila (miose). Quando a luminosidade € pouco intensa – como ocorre no escuro – o N. •ptico envia as informa‚‡es para a chamada •rea tectal, de onde fibras se comunicam com o tracto ret†culo-espinhal e levam informa‚‡es at€ o tronco simp…tico cervical que, por meio do gŽnglio simp…tico cervical superior e do plexo carot†deo, promovem a abertura da pupila (midríase). SISTEMA DE LENTES DO OLHO Todas as lentes que comp‡em o sistema de lentes do olho devem agir em conjunto e em harmonia para que o feixe luminoso seja projetado exatamente sobre na retina. Para esta fun‚ƒo, disponibilizamos de v…rios meios refringentes, tais como: c•rnea, humor aquoso, cristalino e humor v†treo. Cada um imp‡e uma unidade refrativa diferente. Para que a luz oriunda do infinito seja projetada exatamente na retina, necessitamos de um conjunto de lentes que, juntas, 9 apresentem o poder de 59 dioptrias (ver OBS ). 9 OBS : Dioptrias € a unidade de medida que afere o poder de refra‚ƒo de um -1 sistema •ptico (m ). Exprime a capacidade de um meio transparente de modificar o trajeto da luz. Na ‘ptica, € a unidade de medida da poten‚ƒo de uma lente corretiva (popularmente conhecido como grau). Matematicamente, a dioptria € o inverso da distŽncia focal, sendo este a metade do raio de curvatura da lente: D = 1/F = 2/R. Assim: Uma lente com distŽncia focal de 0,5 metros = 1/0,5 = 2 dioptrias. O olho humano tem um poder refrativo de 59 dioptrias. Um objeto, se suficientemente grande, pode ser visto sem acomoda‚ƒo a uma distŽncia de 6m. 7
- 8. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 ACOMODAÇÃO DO CRISTALINO Quando os olhos sƒo desviados de um objeto long†nquo para objetos pr•ximos, a contra‚ƒo dos mŠsculos retos mediais provoca a converg‰ncia dos eixos oculares, os cristalinos se espessam para aumentar o seu poder refrativo pela contra‚ƒo dos mŠsculos ciliares, e as pupilas se contraem para restringir as ondas luminosas • parte central, mais espessa, do cristalino. Os impulsos aferentes deste reflexo de acomoda‚ƒo do cristalino cursam pelo nervo •ptico at€ o c•rtex visual no lobo occipital. O c•rtex visual, por sua vez, € conectado ao campo ocular do lobo frontal (…rea 8 de Brodmann). Desse ponto, as fibras corticais descem at€ os nŠcleos oculomotores no mesenc€falo. O nervo oculomotor, por sua vez, cursa fibras para os mŠsculos retos mediais e os ativam. Algumas das fibras corticais descendentes fazem sinapses nos nŠcleos parassimp…ticos (nŠcleos de Edinger-Westphal) do nervo oculomotor dos dois lados. As fibras pr€- ganglionares parassimp…ticas cursam, entƒo, pelo nervo oculomotor para fazer sinapse com o neurˆnio p•s-ganglionar presente no gŽnglio ciliar na •rbita. Por fim, as fibras parassimp…ticas p•s-ganglionares, por meio dos nervos ciliares curtos, chegam at€ o mŠsculo ciliar (respons…vel por acomodar o cristalino) e o mŠsculo constritor da pupila da †ris (respons…vel por causar a miose). Esta acomoda‚ƒo do cristalino torna o olho capaz de modificar o foco da visƒo, tornando o poder refrativo do olho muito mais potente. EXAME OFTALMOL‚GICO O exame oftalmol•gico inclui um hist•rico dos sintomas e sinais apresentados pelo paciente e testes para verificar a fun‚ƒo visual e exames f†sicos dos olhos com o aux†lio de equipamentos especiais. De fato, o exame oftalmol•gico requer uma s€rie de equipamentos especiais e que, comumente, nƒo sƒo utilizados nas demais …reas m€dicas. Embora estes recursos •pticos sejam necess…rios e de alto custo, existem certos exames que podem ser feitos com o uso de equipamentos mais b…sicos, de f…cil acesso e manuseio. Dentre eles, podemos citar os demonstrados na figura ao lado: O oftalmosc„pio direto (c) possibilita uma visualiza‚ƒo restrita – mas eficaz – do fundo do olho. Uma lanterna (b), que possibilita a realiza‚ƒo de testes como os reflexos pupilares, al€m da melhor inspe‚ƒo das p…lpebras e da superf†cie do olho, de forma mais grosseira. A tabela numƒrica (a), para testar a acuidade visual. O corante fluoresce…na, de colora‚ƒo alaranjada, pode ser utilizado na rotina oftalmol•gica na forma de col†rio pois apresenta afinidade por solu‚‡es de continuidade do epit€lio do globo ocular, depositando-se e facilitando a identifica‚ƒo de les‡es da esclera ou da c•rnea. Um col…rio anestƒsico (como a proparaca†na – Anestalcon’), Štil para pequenos procedimentos (como remo‚ƒo de corpo estranho ou para a realiza‚ƒo da tonometria sem incˆmodo do paciente) ou mesmo para preceder a instila‚ƒo de um outro col†rio – um col…rio midri•tico – facilitando a penetra‚ƒo deste. O col…rio midri•tico (como a Tropicamida - Mydriacyl’) € respons…vel por promover a dilata‚ƒo da pupila, que € facilitada quando € utilizado depois do anest€sico, o qual promove a quebra da barreira da c•rnea. A tropicamida (col†rio 0.5% e 1%) € uma substŽncia qu†mica parassimpatol†tica muito utilizada em tratamentos oftalmol•gicos para ajudar na dilata‚ƒo da pupila, com dura‚ƒo de 3 a 5 horas. Esta dilata‚ƒo pupilar € importante para facilitar a visualiza‚ƒo do fundo do olho por meio do oftalmosc•pio direito. Al€m da midr†ase, a tropicamida promove ainda o bloqueio do mŠsculo ciliar (cicloplegia), importante durante a avalia‚ƒo 10 ocular da crian‚a (ver OBS ). 8
- 9. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 10 OBS : A crian‚a tem uma capacidade de acomoda‚ƒo do cristalino praticamente perfeita. Por meio deste mecanismo, o cristalino € capaz de corrigir hipermetropia ou aumentar miopia, dificultando a medida do grau (dioptria) do pequeno paciente. Para saber o grau exato dos •culos, € necess…rio anular a acomoda‚ƒo (bloqueando o mŠsculo ciliar e, consequentemente, dilatando a pupila). Normalmente, a crian‚a permanece com a pupila dilatada por 12 a 24 horas. 11 OBS : A atropina (col†rio 0.5% e 1.0%) € um parassimpatol†tico que atua como um forte ciclopl€gico e de a‚ƒo prolongada (at€ 10 dias). Por esta razƒo, € contra-indicado na realiza‚ƒo de exames oftalmosc•picos. „ usado frequentemente nas inflama‚‡es oculares. ANAMNESE Antes de mais nada, € necess…rio identificar o paciente pelo nome, garantindo, assim, o in†cio de uma boa rela‚ƒo m€dico-paciente. Al€m disso, € necess…rio questionar sobre a idade do paciente – parŽmetro importante para a avalia‚ƒo oftalmol•gica. Logo em seguida, € necess…rio definir a queixa principal e suas circunstŽncias: Modo de in†cio/Dura‚ƒo/Freq“‰ncia; Localiza‚ƒo/Lateralidade; Gravidade; Influ‰ncias/CircunstŽncias de aparecimento; Sintomas associados; Medidas terap‰uticas testadas; etc. Ainda durante a anamnese, € preciso pesquisar fatores de risco, tais como: Hist•ria ocular pregressa; Alergias e atopias em geral Medica‚‡es oculares; Hist•ria social Hist•ria cl†nica e cirŠrgica geral; Hist•ria familiar Medica‚‡es sist‰micas QUEIXAS MAIS COMUNS As queixas mais comuns durante o exame oftalmol•gico sƒo: DistŠrbios da visƒo Perda da visƒo central. Perda da visƒo perif€rica localizada (escotomas) ou difusa (p.ex., hemianopsia). Altera‚‡es qualitativas da imagem: micropsia (quando o paciente enxerga as coisas menores do que realmente sƒo), macropsia (quando enxergam as coisas maiores), metamorfopsia (visƒo distorcida dos objetos). Diplopia (visƒo dupla): monocular (que acontece mesmo quando um dos olhos € oclu†do; est… mais relacionada a causas refrativas: catarata e astigmatismo, por exemplo) ou binocular (relacionada a transtornos da motilidade ocular, como no estrabismo). Floaters ou “Moscas volantes”, que representam manchas m•veis no campo de visƒo. Podem estar relacionadas a altera‚‡es progressivas do v†treo, ou mesmo indicar distŠrbios mais s€rios, como uve†tes posteriores. Fotopsias (“flashes” de luz), como relŽmpagos. Dor ou desconforto ocular Sensa‚ƒo de corpo estranho: queixa comum em Astenopia (cansa‚o visual): relacionada distŠrbios que diminuem o filme lacrimal. ao esfor‚o acomodativo que Queima‚ƒo: queixa comum em indiv†duos que geralmente acontece em pacientes passam bom tempo do dia fazendo uso de com hipermetropia. computadores, o que faz com que o indiv†duo Fotofobia: comum em uve†tes, em que pisque menos e lubrifique inadequadamente a a †ris encontra-se inflamada e dolorosa superf†cie do olho. quando se contrai ou relaxa (que Prurido. geralmente, acontece em resposta • Dor ciliar. luz). Cefal€ia. Dor periocular: poucas vezes est… relacionada com o globo ocular. As principais causas sƒo: sinusopatias, transtornos da articula‚ƒo temporo-mandibular, etc. Dor retrobulbar Secre‚‡es oculares anormais Lacrimejamento: produ‚ƒo excessiva de l…grimas pela glŽndula lacrimal; Ep†fora: produ‚ƒo de l…grimas que transbordam e chegam a escorrer na face, que pode nƒo estar relacionada com um excesso na produ‚ƒo de l…grimas, mas sim, a uma obstru‚ƒo na drenagem da mesma; Secre‚ƒo purulenta (comum na conjuntivite bacteriana), mucopurulenta, muc•ide (comum em processos inflamat•rios al€rgicos). 9
- 10. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 Apar‰ncias anormais Ptose; Proptose e exoftalmia; Enoftalmia (olho atr•fico); Blefarite (processo inflamat•rio da p…lpebra); Desalinhamento dos olhos (estrabismo); Vermelhidƒo; Anisocoria (assimetria nos diŽmetros pupilares). Outras queixas: hord€olo (tersol), pter†geo (carnosidade no olho), hemorragia subconjuntival (tem resolu‚ƒo espontŽnea). PRINCIPAIS ALTERAÇÕES OFTALMOLÓGICAS Emetropia: € o olho normal, sem acomoda‚ƒo, capaz de focalizar raios paralelos sobre a retina. No olho em€trope, os raios luminosos sƒo adequadamente projetados na regiƒo da m…cula lŠtea. Qualquer condi‚ƒo que se desvie deste estado normal do olho: ametropia. Miopia: Os raios sƒo focalizados em um ponto anterior • retina, devido ao aumento da distŽncia axial do globo ocular. Objetos pr•ximos sƒo bem vis†veis, enquanto os distantes sƒo mal focalizados. A corre‚ƒo € feita com lentes bicˆncavas. Hipermetropia: Os raios convergem para um foco situado atr…s (posteriormente) da retina. O indiv†duo enxerga mal de perto e melhor objetos distantes. Sua corre‚ƒo € feita com lentes biconvexas. „ o transtorno oftalmol•gico mais comum. Astigmatismo: Quando a superf†cie corneana nƒo € perfeitamente esf€rica. Os raios luminosos nƒo convergem para um foco Šnico. No astigmatismo acontece uma curvatura imperfeita da c•rnea, que origina uma imagem desfocalizada. Sua corre‚ƒo € feita com lentes cil†ndricas. A imagem € imperfeita tanto pr•ximo quanto distante do indiv†duo. Presbiopia: fenˆmeno no qual o cristalino perde com o tempo seu poder de acomoda‚ƒo. Ocorre em cerca de 90% dos indiv†duos com mais de 50 anos e sua corre‚ƒo € feita com lentes convergentes. Esta relacionada com uma dificuldade progressiva de enxergar de perto devido • dificuldade de acomoda‚ƒo do cristalino. Glaucoma: distŠrbio originado a partir do aumento da pressƒo do humor aquoso, podendo causar cegueira. Catarata: distŠrbio originado quando o cristalino torna-se opaco, nƒo permitindo a passagem da luz. Sua corre‚ƒo € feita por interven‚ƒo cirŠrgica Conjuntivite: € a inflama‚ƒo da conjuntiva ocular devido, principalmente, a v†rus. 11 OBS : Correção das refrações • No olho m†ope, a distŽncia axial € maior do que no em€trope, pois o foco € antes da retina. Deve-se, entƒo, aumentar a distŽncia do foco utilizando lentes bicˆncavas. Por conven‚ƒo, as lentes biconcavas sƒo numeradas com valores refrativos negativos de dioptrias Ex: – 2,5D • No olho hiperm€trope, a distŽncia axial € menor do que no em€trope, pois o foco € atr…s da retina. Deve-se diminuir a distŽncia do foco utilizando lentes convexas. Por conven‚ƒo, as lentes convexas sƒo numeradas com valores refrativos positivos de dioptrias. Ex: + 2,5D • No olho com astigmia utiliza-se lentes cil†ndricas ou esf€ricas de forma a equalizar a refra‚ƒo de menor ou maior curvatura. MEDIDA DA ACUIDADE VISUAL Consiste na primeira etapa do exame f†sico oftalmol•gico. A medida da acuidade visual € feita atrav€s de tabelas padronizadas para este fim. As tabelas apresentam letras em variados tamanhos; para pacientes que nƒo sabem ler, pode-se optar por tabelas com desenhos ou com a letra “E” virada em v…rias posi‚‡es (tabela de Snellen; neste exame, solicita-se ao paciente que indique o sentido das pernas da letra E: para direita, para esquerda, para cima ou para baixo). O valor da acuidade visual do paciente € dado atrav€s de uma rela‚ƒo com numerador e denominador: 10
- 11. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 Numerador: distŽncia do exame. Geralmente, € indicado por 20 (pés) ou 6 (metros). Denominador: distŽncia em que pessoa com visƒo normal € capaz de ler as mesmas letras. Considera-se a visƒo normal aquele indiv†duo que apresenta um †ndice de acuidade visual de 20/20 (em p€s), 6/6 (em metros) ou “1” (na razƒo). Se, por exemplo, um indiv†duo apresenta acuidade visual de 20/80, significa dizer que este v‰ uma imagem a uma distŽncia de 20 p€s o que um indiv†duo normal € capaz de ver, o mesmo objeto, a uma distŽncia de 80 p€s. Portanto, um paciente com †ndice 20/20 significa dizer que ele € capaz de ver um objeto a uma distŽncia de 20 p€s, de forma que uma pessoa normal consiga ver o mesmo objeto nesta mesma distŽncia e, por isso, o paciente est… dentro do parŽmetro considerado normal. Teste da acuidade visual para longe. A realiza‚ƒo do exame se baseia no seguinte protocolo: 1. Pe‚a ao paciente para ficar em p€ ou sentar a uma determinada distŽncia do teste (a 6 metros de uma tabela de parede bem iluminado € o ideal). Se uma tabela projetada € utilizada, a distŽncia pode variar. O tamanho do opt•tipo projetado deve ser focalizado a ajustado para equivaler • acuidade de Snellen corresponde • distŽncia utilizada. A maior parte das cl†nicas € equipada com tabelas projetadas aferidas para distŽncias predeterminadas. 2. Oclua o olho esquerdo. Pergunte ao paciente ou certifique-se pessoalmente para ter a certeza de que o material utilizado para a oclusƒo nƒo esteja tocando ou pressionando o olho. Observe o paciente durante o teste para ter a certeza de que ele nƒo esteja conscientemente ou inconscientemente fraudando o teste. 3. Pe‚a ao paciente para falar em voz alta cada letra ou nŠmero, ou descrever a figura vista nas linhas de opt•tipos cada vez menores, da esquerda para a direita ou, alternativamente, conforme voc‰ apontar para determinado caractere em qualquer ordem, at€ que o paciente identifique correlatamente somente a metade dos opt•tipos de uma linha. 4. Observe a medida de acuidade correspondente impressa naquela linha da tabela. Registre o valor da acuidade para cada olho separadamente, com e sem corre‚ƒo. Se o paciente nƒo l‰ metade ou menos da metade das -2 letras da menor linha de leitura, registra quantas letras ele nƒo leu; por exemplo, 20/40 . Se a acuidade € menor que 20/20, reavalie com um buraco estenopeico de 2,4 mm. Teste da acuidade visual com buraco estenopeico. Por vezes, € dif†cil saber identificar em ambulat•rios nƒo-oftalmol•gicos (que nƒo disponibilizam dos aparelhos necess…rios para uma avalia‚ƒo adequada) o paciente que est… apresentando dificuldade de realizar o teste por estar necessitando de um •culos com lente corretora (isto €: um indiv†duo m†ope ou hipermetrope). „ necess…rio saber diferenciar esta situa‚ƒo de um indiv†duo com retinopatia diab€tica, por exemplo – o tratamento € diferente: para o primeiro, devemos encaminhar para um oftalmologista para que este indique as lentes corretas para resolver o caso; para o segundo, devemos tratar a sua glicemia de forma radical. Para diferenciar tais casos, podemos optar por utilizar um papel com um furo no meio, e solicitar ao paciente que tente enxergar a tabela de acuidade visual atrav€s do furo. Se, depois de feito isso, o paciente relatar melhora, significa dizer que o problema €, realmente, a falta de •culos. O furo no papel – conhecido como buraco estenopeico – faz com que os raios luminosos sejam direcionados pelo centro de todo o sistema •ptico, o que faz com que o paciente enxergue melhor mesmo com desajustes do sistema de lentes •pticas. O teste da acuidade visual com buraco estenopeico segue o seguinte protocolo: 1. Posicione o paciente e cubra o olho que nƒo est… sendo testado, da mesma forma utilizada no teste de acuidade para longe. 2. Pe‚a ao paciente que segure o oclusor do tipo buraco estenopeico na frente do olho a ser testado. A corre‚ƒo habitual do paciente deve ser utilizada durante o teste. 3. Instrua o paciente para olhar para a tabela para longe atrav€s do buraco estenoipeico Šnico ou atrav€s de qualquer um dos orif†cios do buraco estenopeico mŠltiplo. 4. Pe‚a ao paciente que utilize pequenos movimentos da mƒo ou dos olhos para alinhar o buraco estenoipeico e obter a mais n†tida imagem da tabela de opt•tipos. 5. Pe‚a ao paciente que comece a ler a linha com as menores letras que sejam leg†veis conforme o determinado nos testes de visƒo anteriores sem o uso do buraco estenopeico. 6. Registre a acuidade de Snellen obtida e coloque antes ou depois da anota‚ƒo a abrevia‚ƒo BE. Teste da acuidade visual para perto. O teste de acuidade visual para perto testa, de modo indireto, o reflexo de acomoda‚ƒo do cristalino (e a sua eventual disfun‚ƒo – a presbiopia, que ocorre em indiv†duos com mais de 40 anos). Contudo, o teste tamb€m se mostrar… alterado em casos de hipermetropia acentuada, astigmatismo, etc. Para a realiza‚ƒo deste teste, seguiremos o seguinte protocolo: 1. Com o paciente utilizando as lentes corretoras habituais para perto e o cartƒo de avalia‚ƒo para perto iluminado de modo adequado, instrua o paciente a segurar o cartƒo de teste na distŽncia especificada no cartƒo. 2. Pe‚a ao paciente que cubra o olho esquerdo. 11
- 12. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 3. Peça que o paciente diga cada letra ou leia cada palavra da linha com os menores caracteres legíveis do cartão. 4. Registre o valor da acuidade separadamente para cada olho na ficha do paciente de acordo com o método de anotação aceito (veja exemplo abaixo). 5. Repita o procedimento com o olho direito coberto e o olho esquerdo vendo o cartão. 6. Repita o procedimento com ambos os olhos vendo o cartão de teste. 7. Registre a acuidade binocular avaliada (veja exemplo abaixo). Teste de confrontação dos campos. Os testes vistos anteriormente, servem para avaliar a visão central. Devemos, contudo, avaliar a visão periférica, que é comumente acometida pelo glaucoma, pelas doenças de quiasma e radiações ópticas. Para isso, devemos lançar mão do exame conhecido como confrontação de campos visuais. A realização do teste é feito por meio do seguinte protocolo: 1. Sente o paciente e tenha certeza que o olho não testado está coberto. 2. Sente-se de frente para o paciente a uma distância de 1 m. Feche seu olho que está diretamente oposto ao olho fechado do paciente. 3. Peça ao paciente que ele fixe a visão em seu nariz ou em seu olho aberto. 4. A checagem para escotomas se dá pela contagem dos dedos. Para isso, deve-se manter suas mãos estacionadas a meio caminho entre você e o paciente em quadrantes opostos a cerca de 30º a partir da fixação central (60 cm a partir de seus eixos mútuos). Rapidamente estenda e retraia um dedo ou dedos de uma das mãos em um quadrante do campo monocular, pedindo que o paciente fale quantos dedos vê. Para evitar confusão, limite o número de dedos a 1, 2 e 5, e mantenha os dedos testando lado a lado no plano frontal. Repita em todos os quadrantes, testando pelo menos duas vezes por quadrante. TESTES PARA DOENÇAS DO NERVO ÓPTICO Grosseiramente, o nervo óptico pode ser testado comparando-se cores de objetos entre cada olho: a mudança de tonalidade ou intensidade da cor de acordo com o olho avaliado sugere lesões como edemas de N. óptico, processo inflamatório de fundo de olho, neurite óptica, etc. Outros testes podem ser mais precisos, mesmo sendo simples. Teste de Amsler. A tela de Amsler consiste em uma tabela quadriculada com um ponto no centro. O teste serve para testar a mácula lútea e a visão central. Na vigência de qualquer afecção nesta região (edema de mácula, retinopatia diabética, etc.) o paciente irá referir a presença de manchas ou descontinuidades na tabela. A realização do teste da tela de Amsler segue o seguinte protocolo: 1. Preparação do teste: com o paciente utilizando seus óculos de leitura apropriados ou lentes de teste de correção para perto, peça que ele segure a tela de teste perpendicularmente à linha da visão, a aproximadamente 36 cm do olho. 2. Procura por escotomas: Peça ao paciente que fixe constantemente no ponto central da tela. Pergunte ao paciente se todas as linhas estão retas e se todas as interseções são perpendiculares e se existe qualquer área da grade que pareça destorcida ou que não seja visível. 3. Faça um diafragma do resultado do teste: peça ao paciente que trace a área da distorção ou perda visual no bloco com a grade de Amsler pré-impressa. Tenha a certeza de anotar o nome do paciente, o olho testado e a data do exame na tabela de registro. Teste ambos os olhos e registre todos os resultados, anormais ou não. 12
- 13. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 TESTE DOS REFLEXOS PUPILARES Os reflexos pupilares nos fornecem informações sobre a integridade dos nervos ópticos e oculomotor, além das vias centrais que integram estes reflexos. Para a realização deste teste, faz-se necessário o uso de uma lanterna. Os reflexos pupilares são: fotomotor direto e consensual. Reflexo fotomotor direto: quando um olho é estimulado com um feixe de luz, a pupila deste olho contrai-se em virtude do seguinte mecanismo: o impulso nervoso originado na retina é conduzido pelo nervo óptico, quiasma óptico e tracto óptico, chegando ao corpo geniculado lateral. Entretanto, ao contrário das fibras relacionadas com a visão, as fibras ligadas ao reflexo fotomotor não fazem sinapse no corpo geniculado lateral, mas ganham o braço do colículo superior, terminando em neurônios da área pré-tectal. Daí, saem fibras que terminam fazendo sinapse com os neurônios do núcleo de Edinger-Westphal (dos dois lados). Deste núcleo saem fibras pré-ganglionares que pelo III par vão ao gânglio ciliar, de onde saem fibras pós-ganglionares que terminam no musculo esfíncter da pupila, determinando sua contração Reflexo consensual: pesquisa-se este reflexo estimulando-se a retina de um olho com um jato de luz e observando a contração da pupila do outro olho, verificando assim a integridade dos cruzamentos das fibras ópticas no quiasma e na comissura posterior. O impulso cruza o plano mediano por meio dessas estruturas, neste caso, da área pré-tectal de um lado, cruzando para o núcleo de Edinger-Westphal do lado oposto. A realização do reflexo fotomotor deve se basear no seguinte protocolo: 1. Sob iluminação fraca, peça ao paciente para manter a fixação em um alvo distante, como uma grande letra na tabela de acuidade de Snellen. 2. Ilumine com uma lanterna diretamente o olho direito, aproximando-se pelo lado e por baixo. Não se posicione na frente do paciente ou permita que ele olhe diretamente para luz, o que poderia estimular o reflexo para perto e não permitir um teste preciso do reflexo fotomotor. 3. Registre o reflexo fotomotor direito no olho direito em termos de intensidade (velocidade e efetividade da miose provocada) da resposta, graduada do 0, indicando ausência de resposta, até 4+, indicando uma resposta rápida e intensa. 4. Repita as etapas 1 a 3 no olho esquerdo. 5. Repita as etapas 1 e 2 no olho direito, observando o reflexo consensual avaliando a resposta à luz da pupila não iluminada (esquerda). A rapidez da resposta e da alteração do diâmetro normalmente deve ser equivalente a o observado no reflexo fotomotor direito e é graduada na mesma escala numérica. 6. Repita as etapas 1, 2 e 5 no olho esquerdo. A realização do reflexo consensual segue o seguinte protocolo: 1. Na penumbra, com o paciente mantendo a fixação em um alvo distante, ilumine diretamente o olho direito do paciente, de modo idêntico utilizado no teste do reflexo fotomotor (figura 1A). Observe a constrição pupilar em ambos os olhos. 2. Mova o feixe de luz imediatamente e rapidamente sobre a ponte do nariz do paciente para o olho esquerdo, observando a resposta deste olho. Normalmente, a pupila se contrai levemente ou permanece com seu tamanho anterior (figura 1B). Se, em vez disto, a pupila se dilata sob iluminação (i.e., o reflexo luminoso direito é mais fraco do que o reflexo consensual), um defeito pupilar aferente relativo está presente, o que geralmente indica distúrbio do nervo óptico ou uma severa patologia retiniana (figura 1C). 3. Rapidamente, mova a luz de volta ao olho direito e avalie a resposta. Uma resposta normal novamente é uma leve constrição ou nenhuma mudança de tamanho. Uma dilatação simultânea representa uma resposta anormal. 4. Repita as etapas 1 a 3 de modo rítmico, gastando intervalos de tempo iguais para iluminar cada pupila, até que esteja claro se as respostas pupilas são normais ou se uma pupila se dilata consistentemente. 5. Registre um defeito pupilar aferente relativo (DPAR) como 1+ a 4+, com 1+ indicando um defeito aferente leve e 4+ indicando uma pupila amaurótica, um defeito grave no qual o olho afetado não demonstra uma resposta direta à luz. Filtros de densidade neutra podem ser utilizados para uma quantificação mais precisa. 13
- 14. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 Os achados e a interpretação do teste estão sintetizados na tabela a seguir: TESTES DE ALINHAMENTO OCULAR Os testes de alinhamento ocular servem para testar a integridade dos músculos extrínsecos do olho, inervados pelos seguintes nervos cranianos: Oculomotor (III par); Troclear (IV par); Abducente (VI par). O desvio de um olho com relação ao outro indica paralisia de algum deste nervo ou afecção muscular. Para a realização do teste, pode-se fazer uso de uma lanterna e pedir para o paciente que foque o olhar na mesma. Se houver um discreto desvio do olho, o reflexo do feixe luminoso na córnea do paciente estará localizado em uma região diferente entre os olhos (ver figura ao lado), quando normalmente, deveriam apresentar localização simétrica. Pedir ao paciente que siga, com os olhos, os movimentos do dedo do examinador (ao longo das seis posições cardinais) pode ser um bom exame para avaliar estrabismo. Deve-se observar ainda a presença de qualquer nistagmo, sendo necessário registrá-lo de acordo com sua presença, direção e amplitude em qualquer campo. INSPEÇÃO EXTERNA DO OLHO Por meio da inspeção externa do olho, incluindo a visualização das pálpebras internamente, podemos diagnosticar eventos como hordéolo, pterígeo, hemorragia subconjuntival, etc. O biomicroscopio (ou lâmpada de fenda) é um aparelho utilizado no ambulatório de oftalmologia utilizado para este fim: a inspeção mais detalhada da superfície ocular. Este aparelho consiste em um microscópio acoplado a uma fonte de luz, que permite ao examinador investigar patologias no segmento anterior e posterior do olho (para isto, deve- se utilizar uma lente acessória específica). Com este aparelho, pode-se testar inclusive os reflexos pupilares. Existem ainda lentes acessórias que facilitam o estudo do ângulo do segmento anterior do olho, importante para o estudo do glaucoma, do ceratocone, etc. É importante, durante a inspeção, utilizar a fluoresceína, corante que infiltra mesmo as pequenas soluções de continuidade no epitélio ocular. A tonometria consiste em um outro exame também realizado a propósito da clínica oftalmológica, sendo importante por medir a pressão intraocular. Depois de realizada a anestesia ocular, aplica-se sobre a córnea um aparelho com um cone em sua extremidade, no intuito de aplanar a córnea. Quando a córnea estiver plana, dois semi-círculos mostrados pelo aparelho (mira) entrarão em contato (ver figura ao lado). De acordo com a força que foi aplicada pelo examinador para planificar a córnea, infere-se a pressão intraocular. 14
- 15. Arlindo Ugulino Netto; Luiz Gustavo Correia – OFTALMOLOGIA – MEDICINA P6 – 2010.1 OFTALMOSCOPIA DIRETA Embora seja um exame limitado, deve ser utilizado para triagem de pacientes. Diz-se que é limitado porque a visão fornecida pelo aparelho é restrita, mostrando apenas pequenas estruturas do pólo posterior do globo ocular, sem que possamos comparar uma com a outra em um mesmo campo de visão. Além disso, não há uma noção de profundidade, o que dificulta o diagnóstico de edema, de escavação aumentada de nervo óptico, etc. Para avaliação do fundo do olho com oftalmoscópio direto, devemos seguir o seguinte protocolo: 1. Ache o disco óptico seguindo um vaso sanguíneo da retina. As setas formadas pelas bifurcações vasculares apontam para o disco óptico. Dependendo da refração do paciente, todo o disco ou somente uma porção dele será visível em cada movimento de observação. 2. Examine a retina peripapilar. Use um filtro de absorção para examinar os defeitos na camada das fibras nervosas que ocorrem no glaucoma e outras neuropatias ópticas. 3. A partir do disco óptico, siga os vasos sanguíneos na direção da periferia de modo a examinar as áreas súpero- nasal, ínfero-nasal, ínfero-temporal e súpero-temporal ao redor do pólo posterior. Note a cor, calibre, bifurcações, cruzamentos e o tapete coriorretiniano ao redor da vasculatura. 4. Use a luz para destacar as alterações refrativas na parede vascular causadas por arteriosclerose, especialmente em pontos de compressão arteriovenular (cruzamentos). 5. Examine a mácula à procura de irregularidades. Use uma fenda para detectar distorções da superfície da retina. Diferenças de nível podem ser vistas como um borramento de uma porção da faixa de luz; com a ausência de esteropsia, a estimativa da convexidade ou concavidade de uma lesão do fundo com a lâmpada de fenda do oftalmoscópio monocular direto é difícil. 15
