Farmacoeliminación
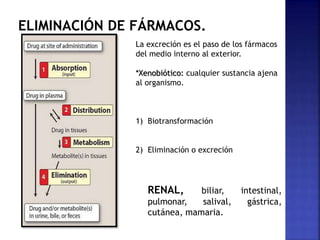
- 1. ELIMINACIÓN DE FÁRMACOS. La excreción es el paso de los fármacos del medio interno al exterior. *Xenobiótico: cualquier sustancia ajena al organismo. 1) Biotransformación 2) Eliminación o excreción RENAL, biliar, intestinal, pulmonar, salival, gástrica, cutánea, mamaria.
- 2. La excreción renal es el resultado de la filtración, secreción y reabsorción tubular.
- 3. FILTRACIÓN SECRECIÓN REABSORCIÓN 1. FILTRACIÓN GLOMERULAR. Se filtran moléculas pequeñas. No unidas a proteínas plasmáticas. Depende de: flujo sanguíneo renal, gradiente de concentración, velocidad de filtración glomerular y la afinidad de unión a proteínas plasmáticas. Flujo sanguíneo Velocidad de filtración glomerular Afinidad por proteínas plasmáticas
- 4. FILTRACIÓN SECRECIÓN REABSORCIÓN 2. SECRECIÓN TUBULAR. Túbulo proximal es el principal sitio de secreción de los metabolitos. A través de mecanismos activos y pasivos. Formas ionizadas de los fármacos, cationes () y aniones (). ANIONES son transportados por el sistema de transporte activo para iones. Luz tubular con carga (-) CATIONES penetran las células tubulares por difusión. El interior de la luz tubular tiene carga (-). *Glicoproteína P
- 5. FILTRACIÓN SECRECIÓN REABSORCIÓN 3. RESORCIÓN Ó REABSORCIÓN TUBULAR PASIVA. Túbulo proximal. Moléculas no ionizadas y liposolubles de ácidos y bases débiles experimentan este proceso. Se da a favor de un gradiente de concentración. El pH tiene un papel importante.
- 6. • En condiciones de acidez la porción no ionizada es mayor, aumentando la reabsorción y disminuyendo la excreción. • Si se alcaliniza la orina la porción ionizada es mayor, la reabsorción disminuye y aumenta la excreción. Ácido • La acidificación de la orina aumenta la porción ionizada y así la excreción. • Si se alcaliniza la orina aumenta la fracción no ionizada, aumenta la reabsorción y disminuye la excreción. Base
- 7. DEPURACIÓN O ACLARAMIENTO RENAL O CLEARANCE. Capacidad que tienen los riñones para excretar los fármacos y sus metabolitos. Parámetro farmacocinético que limita la duración de la acción de un fármaco en sus dianas moleculares, celulares o en un órgano. DEFINICIÓN: VELOCIDAD DE ELIMINACIÓN DEL FÁRMACO DEL ORGANISMO EN RELACION CON LA CONCENTRACIÓN DE FÁRMACO PRESENTE EN PLASMA VOLUMEN DE SANGRE QUE ES DEPURADO O LIMPIADO DE LA PRESENCIA DE UN FÁRMACO POR UNIDAD DE TIEMPO (mL/min). ACLARAMIENTO = Metabolismo + Excreción [Fármaco] plasma Cl= Cu x Vu/Cp, (1-700 ml/min) Clác. Hipúrico aprox 100%.
- 8. CINÉTICA DE ELIMINACIÓN (Ke). Cuantifica la velocidad con la que los fármacos se eliminan del organismo. Ke indica la probabilidad de que la molécula de un fármaco se elimine de plasma de manera global. TIEMPO DE VIDA MEDIA DE ELIMINACIÓN (t ½). Tiempo necesario para que la concentración de un fármaco que sigue una cinética de eliminación de primer orden disminuya en un 50%. t1/2e = 0.693/Ke Fármacos con t ½ cortos, se eliminan con rapidez, Ke bajas Fármacos con t ½ largos su efecto en el organismo dura más, Ke altas A las 5 vidas medias el efecto de un fármaco en el organismo desaparece en un 97%.
- 9. Cinética de eliminación de primer orden: la cantidad de fármaco que se metaboliza o excreta es proporcional a la concentración de fármaco que hay en circulación sanguínea en ese momento. Cinética de eliminación de orden cero: los mecanismos de eliminación se saturan a, o cerca de, la concentración terapéutica del fármaco.
- 10. ¿Relación Ke, CL, Vd y T1/2?
- 12. ELIMINACIÓN O EXCRECIÓN BILIAR (HEPÁTICA). Arteria hepáticaVena porta Conducto biliar Vena hepática Vena central Una vez que los fármacos llegan a intestino: 1. Los fármacos se eliminen a través de las heces fecales. 2. Cuando las propiedades del fármaco lo permiten se presenta una reabsorción intestinal y se produce el ciclo enterohepático.
- 13. El ciclo enterohepático es el principal responsable de aumentar la actividad del fármaco en el organismo, responsable de aumentar su biodisponibilidad y su t ½.
- 14. Anestésicos volátiles Dimetil sulfuro Yoduros Metales pesados Yoduros Morfina Fenitoina Arsénico Ioduros y bromuros Etanol Nicotina Morfina
- 15. INDIVIDUALES: Idiosincrasia Sexo Edad Dieta Hábitos AMBIENTALES: Exposición ambiental PATOLÓGICOS: Obesidad E. Renal E. Hepática Insf. cardíaca INTERACCIONES: Inducción enzimática Inhibición enzimática pH orina