AMENORREA SECUNDARIA
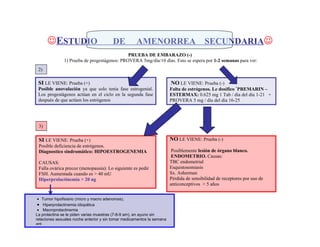
- 1. ESTUDIO DE AMENORREA SECUNDARIA PRUEBA DE EMBARAZO (-) 1) Prueba de progestágenos: PROVERA 5mg/día/10 días. Esto se espera por 1-2 semanas para ver: 2) SI LE VIENE: Prueba (+) NO LE VIENE: Prueba (-) Posible anovulación ya que solo tenía fase estrogenial. Falta de estrógenos. Le dosifico *PREMARIN – Los progestágenos actúan en el ciclo en la segunda fase ESTERMAX: 0.625 mg 1 Tab / día del día 1-21 + después de que actúen los estrógenos PROVERA 5 mg / día del día 16-25 3) SI LE VIENE: Prueba (+) NO LE VIENE: Prueba (-) Posible deficiencia de estrógenos. Diagnostico sindromático: HIPOESTROGENEMIA Posiblemente lesión de órgano blanco. ENDOMETRIO. Causas: CAUSAS: TBC endometrial Falla ovárica precoz (menopausia): Lo siguiente es pedir Esquistosomiasis FSH. Aumentada cuando es > 40 mU Sx. Asherman Hiperprolactinemia > 20 ng Pérdida de sensibilidad de receptores por uso de anticonceptivos > 5 años • Tumor hipofisiario (micro y macro adenomas), • Hiperprolactinemia idiopática • Macroprolactinemia La prolactina se le piden varias muestras (7-8-9 am), en ayuno sin relaciones sexuales noche anterior y sin tomar medicamentos la semana ant.
- 2. HEMORRAGIA UTERINA
- 3. CON TRASTORNO DEL CICLO SIN TRASTORNO DEL CICLO HISTORIA CLÍNICA: AMENORREA EX. FÍSICO ANORMAL POLIMENORREA + EX. FÍSICO HEMORRAGIAS UTERINAS ORGÁNICAS OLIGOMENORREA NORMAL CAUSAS: Pensar en: ENDOMETRIOSIS Hiperplasia endometrial MIOMATOSIS Fase lútea inadecuada ADENOMIOSIS Perimenopausia Hemorragia uterina de la adolescente Sx de anovulación crónica: Trastornos hipofisiarios Síndrome de Anorexia nerviosa Ovario poliquístico Stress crónico (ejercicio) Trast. tiroideos ** EE no roto HEMORRAGIAS UTERINAS DISFUNCIONALES
- 4. Prueba de embarazo inmunológica (+) B HCG > 5 UI/ mL *** Eco transvaginal hacerlo a las 4 semanas y 3 días o abdominal a las 5semanas y 5 días** Serie de B hcG cuantitativa * <1500 1500-6000 >6000 Bhcg a las 48 ECO vaginal EE ↓60 ↑60% ↑doble da dx EE Aborto EE embarazo normal EN EE DX con laparoscopia Legrado BX ** Un EE no dura más de 7 semanas. * Entre 1500 y 6000: ECO pélvica se ve saco gestacional cuando los valores de BHcG son por encima de 1500. Por ECO abdominal por encima de 6500. *** Por ECO un hallazgo (+) es: 1.Ausencia de saco en útero, 2. Líq. Acumulado en fondo de saco de Douglas, 3. Saco gestacional en anexo, 4.Lo menos frecuente es saco con embriocardia. Cuado se hace ECO Doppler: Se encuentra circulación sugestiva de placenta. Vasodilatación y aumento de vascularización de anexo. El 15% de los abortos por EE vuelven a tener EE Aborto, Embarazo normal: cambio decidual, vellosidad coriónica, presencia trofoblasto EE: endometrio con Rx de Aries Aston Dolor pélvico en edad fértil
- 5. Agudo Subagudo Crónico Horas Días ≥ 6 Meses EER EEO Quiste torcido de ovario EPI Subaguda Quiste roto Ginecológicas: -Endometriosis No ginecológicas: -Adenomiosis -Urolitiasis -Sx congestión pélvica -Colon irritable -Sx Adherencial -Diverticulitis -Endosalpingogiosis -Sacroileitis -Varicocele Pélvico TRATAMIENTO DE QUISTE -CA trompa
- 6. Menor de 3 cm se observa 9 cm cirugía 3-6 cm se observa en 8 semanas y se le da AO fértil Torcido cirugía rápidamente 6cm o más es resección conservadora, indicaciones: hemorragia controlada, EE Tratamiento EE recurrente en la misma trompa, EE de >5 cm, trompa Farmacologico: metrotexate gravemente lesionada, EER, paridad satisfecha, embarazo DU: (1mg/kg/d IM), 50mg/m2 IM---- BchG ↓ si el día 7 no ha intersticial, B chG > 10000 por mayor riesgo de falla en cirugía ↓ o es < 15% que el dia 4 se repiten las dosis. conservadora, alto riesgo de EE posterior y falla en la Dosis variables. MTX 1mg/kg IM interdiario, intercalado con concepción de embarazo intrauterino: adherencias perianexiales 0.1mg/kg de leucovorin IM: hasta que en 48 h ↓ bchG ↓> 15% ipsilaterales, antecedentes de esterilidad, daño de la trompa o hasta que administro 4 dosis (8 días) se debe tener control contralateral. estricto sobre función renal, hepática y medular Seguimiento con bchg: las primeras 24h si ↓ <50% existe 3.5 Qco: veces riesgo de persistencia, si ↓ mas de 77% el riesgo es cero. Laparotomía: indicaciones: embarazo < 3 cm, EEO, accesible, Descenso de 55% o mas en el 3er día corresponde con bajo personal capacitado. Contraindicaciones: inestabilidad, Sx riesgo de persistencia. Puede haber un ↑ al 3er día lo que se adherencial moderado – severo, EE intersticial por alto riesgo observa si no hay dolor o inestabilidad. Mediciones semanales de ruptura y dificultades técnicas. hasta alcanzar niveles < 10mUi/ml. Salpingostomia: incisión lineal, se deja que cierre por segunda Expectante: Determinación seriada de β-hCG hasta 3 intención, indicaciones: <3cm, EE ampular, deseo de conservar exámenes consecutivos con niveles inferiores a 5.0mU/ml, la fertilidad a pesar del riesgo de un nuevo EE, no contraindica Examen pélvico y ecografía cada 8 días el hemoperitoneo. Médico: Dx laparoscópico exacto; Β-hCG >6000mU/ml; salpingotomia: incisión lineal y se cierra , se sutura, tiene Tamaño del EE promedio de 3cm.; Serosa Intacta; Ausencia de cifras similares de infertilidad y EE repetido, indicación similar hemorragia masiva; Estabilidad hemodinámica; Producto a la salpingostomia. muerto; Hemograma y función hepática y renal normales. Salpingectomia: Qx radical, resección de la trompa, menos incidencia de nuevo EE en comparación con la CX CICLOS MENSTRUALES / VIDA FÉRTIL Recién Nacido Pubertad Embarazo/Lactancia Involución mamas Menopausia Ancianidad 0 4 8 12 16 20 24 28 32 36 40 44 48 52 56 60 64 68 72 76 80
- 7. CONDICIONES MAMARIAS DE ACUERDO CON EL MOMENTO DE PRESENTACIÓN EN UN TIEMPO DE VIDA Tiempo de vida en años Amastia Hipertrofia Hipertrofia mamaria Polimastia/ Quistes mamarios mamaria del Anisomastia/Ani Politelia Complejo ectasia ductal Fibroadenoma RN sotelia Mastitis Puerperal /mastitis periductal Cáncer Pezón Amastia Galactocele Papiloma intraductal Enfermedad de invertido/ac- Fibroadenomas Absceso Paget cesorio Ginecomastia La edad……un factor crucial en el diagnóstico y manejo……. Hipomastia Lactacional Tumor Phylodes C á n c e r M A S T A L G I A O M A S T O D I N I A C Á N C E R M A M A R I O N O H E R E D O- F A M I L I A R
- 8. INDICACIONES DE HOSPITALIZACIÓN: EPI • Emergencias quirúrgicas (ejAPENDICITIS) que no • Paciente que no responde clínicamente a la pueden ser excluidas. antibiotecoterapia oral • Paciente embarazada • Presenta un absceso tubo-ovárico • Paciente con enfermedad severa o que serán sometidas a • La paciente es incapaz de continuar o tolerar un Tto Qx. Además presentan sintomatología como náusea y tratamiento oral ambulatorio vómito, fiebre alta.. • Paciente inmunodeficiente. HIV con recuentos bajos de CD4, en Tto inmunosupresivo. Doxycycline 100 mg orally twice a day for 14 days WITH OR WITHOUT TRATAMIENTOS AMBULATORIOS Metronidazole 500 mg orally twice a day for 14 days La cefoxitin tiene mejor cobertura contra los anaerobios Si no cumple con los criterios de hospitalización. La terapia mientras que la ceftriaxiona es más efectiva contra el oral Vs. Parenteral han demostrado igual eficacia entonces gonococo. Cefoxitin es efectiva en conseguir una respuesta solo es a juicio médico la terapia, epidemiología, disponibilidad clínica a corto plazo en EPI; sin embargo, existen limitaciones del fármaco, costo y aceptación de la paciente. teóricas en cobertura contra anaerobios, por eso en algunas ocasiones es útil la adición de metronidazol. Además el MTZ Oral Treatment es útil para la vaginosis bacteriana que también se asocia frecuentemente con EPI. Recommended Regimen A OR Levofloxacin 500 mg orally once daily for 14 days* Terapia parenteral primaria OR Cefoxitin (Second-generation) 2 g IM in a single dose and Ofloxacin 400 mg orally once daily for 14 days* Probenecid, WITH OR WITHOUT 1 g orally administered concurrently in a single dose Metronidazole 500 mg orally twice a day for 14 days PLUS Quinolonas efectivos contra GONOCOCO y Clamydia t. El Doxycycline 100 mg orally twice a day for 14 days metronidazol es útil contra anaerobios. WITH OR WITHOUT Metronidazole 500 mg orally twice a day for 14 days Regimen B OR Terapia parenteral primaria Other parenteral third-generation cephalosporin, Terapia Ceftriaxone 250 mg IM in a single dose parenteral primaria PLUS
- 9. (e.g., ceftizoxime or cefotaxime) Alternative Parenteral Regimens PLUS Levofloxacin 500 mg IV once daily* Doxycycline 100 mg orally twice a day for 14 days WITH OR WITHOUT WITH OR WITHOUT Metronidazole 500 mg IV every 8 hours Metronidazole 500 mg orally twice a day for 14 days OR Los pacientes que no responden a la terapia oral durante 72 Ofloxacin 400 mg IV every 12 hours* horas, deben ser reevaluadas con el fin de confirmar el Dx, WITH OR WITHOUT debiendo recibir terapia parenteral ambulatoria u hospitalaria. Metronidazole 500 mg IV every 8 hours OR TRATAMIENTOS INTRAHOSPITALARIOS Ampicillin/Sulbactam 3 g IV every 6 hours PLUS Recommended Parenteral Regimen A Doxycycline 100 mg orally or IV every 12 hours Cefoxitin 2 g IV every 6 hours Ciprofloxacina tiene poca acción contra la chlamydia y por Otras cefalosporinas de tercera generación como ceftriaxona o eso se recomienda adicionar doxiciclina. Se añade MTZ cefotaxima podrían reemplazar las anteriores pero son menos porque las quinolonas tienen poca cobertura contra efectivas contra los anaerobios. anaerobios. PLUS Doxycycline 100 mg orally or IV every 12 hours INDICACIONES PARA TRATAMIENTO QUIRURGICO: Recommmended Parenteral Regimen B Clindamycin 900 mg IV every 8 hours • Abdomen agudo PLUS • Shock séptico Gentamicin loading dose IV or IM (2 mg/kg of body • Bacteremia persistente weight), followed by a maintenance dose (1.5 mg/kg) • Íleo persistente every 8 hours. Single daily dosing may be substituted. • Tumoración creciente Parenteral therapy can be discontinued 24 hours after a • Falla del tratamiento conservador -48 / 72 horas- patient improves clinically; continuing oral therapy should • Fiebre persistente consist of doxycycline 100 mg orally twice a day or • Pacientes que no deseen fertilidad futura clindamycin 450 mg orally four times a day to complete a total of 14 days of therapy. Cuando el absceso tubo-ovárico está presente, muchos médicos utilizan clindamicina para Masa anexial mayor de 8 cm. y compromiso bilateral son continuar la terapia, mejor que doxiciclina, debido a que la factores que pueden predecir falla en el tratamiento con clindamicina tiene mejor cobertura contra anaerobios. antibióticos solo.
- 10. EMBARAZO ECTOPICO: Existen tres formas de tratamiento: Quirúrgico, médico y expectante. QUIRURGICO: El objetivo principal es hacer la hemostasia de la zona afectada y la conservación de la trompa en casos de infertilidad y para futuro obstétrico. SALPINGECTOMIA SALPINGOSTOMIA SALPINGOTOMIA INDICACION -Sangrado profuso de la trompa debida a -Daño no muy extenso. Similar a la salpingostomía rotura o gran infiltración trofoblástica. -Recurrencia del EE en la misma trompa. -menor de 3cm. -Trompa severamente dañada. - Un diámetro mayor de 5 cms. -Localización adecuada. -Paridad cumplida. -Embarazo ectópico postesterilización -Deseos de más hijos. quirúrgica -Antecedente de microcirugía tubárica. -Familiarización con la técnica. -Hormona Gonadotropina Coriónica mayor de 15,000 IU. Para EE en 1/3 distal de la trompa, menor de 2cm TECNICA Por laparotomía. Se deja que se cierre por Por laparotomía o laparoscopia. segunda intención. Incisión longitudinal en la porción anti Por laparotomía o laparoscopia. mesentérica de la trompa sobre el embarazo ectópico y eliminar la masa Incisión y apertura de trompa de por aspiración o un raspado suave. Se Falopio lejos del ostio. Se hace puede colocar algunos puntos de Vicryl sobre el embarazo y se elimina pero se prefiere no suturar y realizar la masa con raspado suave y una hemostasia cuidadosa con bipolar.
- 11. aspiracion. COMPLICACI -Extracción incompleta del ONES material trofoblástico dando origen al EE persistente. 3. B hCG mayor de 6000mU/ml 4. Estable del punto de vista hemodinámica, con función MEDICO: Consiste en la administración de medicamentos normal del hígado y de los riñones. capaces de causar la muerte del blastocito o embrión. Existen 5. Un tiempo de embarazo menor a 6 semanas. diferentes criterios de selección de estas pacientes: 6. Promedio del ectópico de 3 cm. 7. Serosa intacta. 1. Estar en presencia de un embarazo ectópico no 8. Ausencia de hemorragia masiva. complicado (no roto), 9. Que el producto este muerto. 2. Diagnóstico laparoscópico exacto. Sustancias usadas: 1. Metotrexate. 2. Glucosa al 50%. 3. Cloruro de potasio. 4. Actinomisina 5. D. Prostaglandinas 6. Mifepristone (Es un antagonista selectivo de los receptores de progesterona, actúa produciendo desintegración de la decidua y por lo tanto desprendimiento del blastocito. Es usada como abortivo en los países en que el aborto está permitido, también en embarazos ectópicos de ubicación difícil como el cervical y el intersticial. En dosis dos veces la usada para producir un aborto tiene una efectividad de un 97% en el tratamiento del embarazo tubárico).
- 12. MTXAgonista del ácido fólico, inhibe de novo la formación de purinas y pirimidinas, interfiere con la síntesis de ADN, y la división celular. • Aplicación directa por MTX 1mg/Kg días 1, 3, 5, 7. Ectópico < 3.5 o B hCG promedio • Dermatitis. laparoscopia y visualización de la + 3950: Tratamiento ambulatorio con: Luego de estos tratamientos se requiere una • Única. MTX 1mg/Kg día IM Dosis Pleuritis, mucositis. trompa con ECO. CITROVORUM histerosalpingografia para control2, 4, 6, 8. la 0.1 mg/Kg días de anatomía y • Depresión medular de todas las series funcionalidad de la trompa afectada. • Aplicación por cánula a través de EXPECTANTE: Se emplea cuando: la trompa. Complicaciones: 1. Embarazo ectópico insipiente. • Dolor. 2. Dx. laparoscópico seguro. • Ruptura de la trompa (10-18%). 3. Deseo de nuevos embarazos. Que entiendan Rx-benef • Se describen casos aislados e infrecuentes de neumonitis inmediatamente posterior al uso de MTX, 4. Asintomática o mínima sintomatología. que pueden cursar con infiltrado pulmonar e hipoxemia, con diestrés respiratorio que generalmente 5. Curva seriada de B hCG descendente. cede en 48 hrs. • Alopecia, con 30% a 50% de pérdida del cabello. 6. Asintomáticas con HcG < 1000 mU/mL Reversible SEGUIMIENTO: • Determinaciones seriadas de B hCG hasta tener tres exámenes consecutivos con niveles por debajo de 5000 mU/mL. • Examen pélvico y Eco cada 8 días hasta la reducción total de la masa, si persiste debe ordenarse nuevo tto.
- 13. QUISTE DE OVARIO. Tumoraciones menores de 6 cm mantendremos la conducta expectante hasta 1 año donde podremos realizar un PAAF ecoguiado si la clínica lo amerita. Es evidente que esta conducta expectante tiene numerosas excepciones entre ellas: • Sospecha de teratoma quístico X ECO, confirmada por TAC. • Tumoraciones líquidas > de 10 cm. • Tumoraciones sólidas > de 5 cm. • Sospecha clínica y X ECO de endometriosis Laparoscopia es la vía de elección. En todos estos casos, el enfoque quirúrgico se realizará preferentemente por laparoscopia y con criterios de cirugía conservadora, preservando el tejido ovárico sano mediante quistectomía o tumorectomía. Indicaciones para realizar la intervención quirúrgica: 1. Quiste orgánico sospechado (maligno o no): • Tumoración sólida mayor de 6 cm. • Contenido heterogéneo. • Tumoraciones líquidas mayores de 10 cm. • Índice de resistencia bajo (menos de 0,5). • Tabiques gruesos. • Sospecha clínica y ecográfica de endometriosis. • Vegetaciones intra o extra quísticas (elementos sólidos), • Persistencia superior a 6 meses. • Concentraciones altas de CA 125 en suero. Los quistes que presentan características ecográficas de quistes ováricos funcionales como: • Diámetro menor de 5 cm, • Paredes finas, uniloculares, anecogénicos y sin partes sólidas,
- 14. Se controlaron cada 3 meses por medio de exploración clínica y ecografía transabdominal y transvaginal. Si a los 6 meses del seguimiento no regresaba o si crecía, se proponía a la paciente la intervención quirúrgica. 2. Complicación sospechada: Se define como dolor pélvico agudo asociado con un quiste ovárico. En estos casos, los síntomas clínicos fueron los primeros argumentos para intervenir y no se tuvieron en cuenta las características ecográficas del quiste. 3. Dolor pélvico crónico asociado con un quiste ovárico: • 3-6 sem anticonceptivos por 2 meses para que los otros folículos • 3 sem nada. no crezcan y me permiten observar, si aumenta de tamaño Cx y • >6 cm cx. si no espero. MANEJO MIOMATOSIS Proximidad a la menopausia, tto qx si es voluminoso o da síntomas Durante embarazo. Miomas pequeños y asintomáticos, en las que hay seguridad en el diagnóstico y que puedan ser controladas periódicamente. Deseos fecundidad insatisfechos. Paciente de 20-30 años, miomas en fondo < 4 cm y sin hijos. Las pacientes embarazadas con mioma intramural se observan. Las causas de miomas en el embarazo son: - Primer trimestre: Aborto espontáneo, EXPECTANTE - Segundo trimestre: Desprendimiento de placenta, -tercer trimestre: Distocias mecánicas y dinámicas. Trabajo de parto complicado. En puerperio se puede presentar sangrado anormal. (excesivo). En el 75% se quedan igual o disminuyen de tamaño. En el 25 % restante aumentan de tamaño y se debe hacer seguimiento con ECO. En la perimenopausia 45-50 años: ≤ 2 cm asintomático porque se disminuye l7 ß estradiol y por tanto el tamaño de este. ANALOGOS: Inicialmente produce aumento de LH y FSH, posteriormente downregulation de rec GnRh con disminución de LH y FSH y estradiol. Tto no mayor a 6 meses (disminución BMD). Están indicados para disminuir tamaño y vascularización del mioma antes de un procedimiento Qx. Al suprimir el tratamiento, el útero y el leiomioma recuperan rápidamente el volumen anterior al inicio de la terapéutica, los niveles de
- 15. GNRH estrógenos se normalizan y los síntomas reaparecen. TRH asociada para evitar efectos 2rios al tto. ANTAGONISTAS: disminuyen el tamaño del mioma, pero inicialmente no hay aumento de LH y FSH. Danazol: reducción de volumen en un 23.6%, acción 6 meses después de terminar tto, utilizado también después de tto con agonistas, RAMS propios de fármacos androgénicos Gestrinona: reducción 40% vol mioma, acción hasta 18 meses después tto. RAMs propios de acción androgénica. Disminuyen tamaño a las 12 semanas. Acetato de Leuproline 3,75 mg amp IM cada mes X 3 meses. O amp 11,25 en DU. Debo operar antes del tercer mes de tratamiento porque posterior a esta se retoma el ciclo. Es una enucleación del nódulo o nódulos miomatosos, conservando el resto del útero y los anexos. Conservando función menstrual y genética. Posibilidad de recidivas 15- 30%. Complicaciones en gestación o parto, son raras. Indicada en mujeres jóvenes menores de 40, que no tienen hijos, restantes factores que intervienen en concepción son normales. Deseo de conservar función menstrual. Nódulos numerosos o próximos a grandes vasos dificultan el procedimiento Infecundas: Vía endoscópica. o Laparoscopia: Miomas subserosos sesiles o pediculados < 5cm. o Histeroscopia: Miomas submucosos Vía laparotomía:Aquellos miomas que se salgan de las características anteriores. MIOMECTOMIA El tratamiento previo con análogos esta indicado cuando se desee disminuir el tamaño del mioma para prevenir sangrado quirúrgico. • Deseo de conservar el útero: Presencia de uno o dos Leiomiomas asintomáticos de tamaño tal que se pueden palpar por vía abdominal y constituyen una preocupación para la paciente. Pacientes ovulatorias con miomas como posible causa de hemorragia uterina excesiva, demostrada por cualquiera de las siguientes circunstancias:
- 16. • Hemorragia profusa: de duración mayor de 8 días. • Anemia por pérdida sanguínea aguda o crónica. Indicaciones: 1. Intramural que quiera conservar útero. 2- Infertilidad confirmada 2rio a mioma. 3. Mioma submucoso < 2cm. 4. Mioma naciens(x vía vaginal) 5. Mioma subseroso pediculado. 6. mioma ligamentario.
- 17. Para pacientes post menopáusicas, con paridad satisfecha o sin deseo de preservar el útero. Evita recidivas x abolir func menstrual. Indicaciones: • mayores de 40 • menores de 40 en las q la miomectomía sea imposible (nódulos numerosos próximos a grandes vasos) o patología asociada q aconseje histerectomía (lesiones inflamatorias anexiales bilaterales extensas, lesiones malignas, etc.) • deseos de fecundidad satisfechos. Se recomienda histerectomía total. Conservando anexos si estos son macroscópicamente normales y mujer menor de 50 Criterios del ACOG para Histerectomía por miomas. • Presencia de 1, 2, o 3 Miomas asintomáticos de tamaño tal que son palpables por vía abdominal y preocupan a la paciente. HISTERECTOMIA • Hemorragia uterina excesiva. Duración mayor de 8 días. Anemia por pérdida sanguínea aguda o crónica. • Molestias pélvicas producidas por los miomas: signos compresivos. Contraindicaciones: • Deseo de conservar la fecundidad. • Miomas asintomáticos.
- 18. LEGRADO BX Esto para mayores de 60 años con hemorragia disfuncional y con mioma palpable para descarta CA como ENDOMETRIO sarcoma uterino. Este lo sospecho por: Sangrado posmenopáusico, de mal olor, Masa cerebriforme que protuye al cuello y útero aumentado de tamaño. EMBARAZO Se puede embarazar cuando se este asintomática y quiera embarazarse. Además si es intramural debe ser < 3 cm.
- 19. Tratamiento de la endometriosis ANTICONCEPTIVOS ACETATO DANAZOL GESTRINONA AGONISTAS ORALES COMBINADOS MEDROXIPROGESTE GnRH RONA MA El objetivo es producir un Produce anovulación Derivado de la 17 Derivado de la 19 Producen un pseudoembarazo empleando crónica. A altas dosis etiniltestosterona. nortestosterona, estado la combinación estrógenos- la mayoría del tejido Crea un ambiente es capaz de pseudomenopáusi progestágenos por 6-9 endometrial eutópico y hormonal alto en producir atrofia co. Aunque son meses. Inhiben eje ectópico experimenta andrógenos y bajo reversible del agonistas su uso hipotálamo-hipófisis-ovario y cambios atróficos y en estrógenos endometrio en esquema por tanto la ovulación. reacción (suprime la actuando en dos continuo después Después de la exposición pseudodecidual. síntesis de LH y niveles: de 1-2 semanas mantenida a los FSH lo que inhibe desensibiliza los anticonceptivos se produce la ovulación y la 1. Directamente receptores atrofia gradual reversible del esteroidogénesis sobre el tejido hipofisiarios para endometrio. ovárica) que endometrial por su GnRH inhibiendo induce atrofia acción la síntesis de LH y endometrial. antiprogestínica al FSH y por tanto de (antigonadotrópico competir con la esteroides , antiestrogénico, progesterona por sexuales. antiprogestacional el mismo receptor, , androgénico) al que se une, pero no ingresa al núcleo, por lo que carece de acción
- 20. progestágena. 2. Interactuando con los receptores esteroideos hipotalámicos e hipofisiarios y disminuyendo la secreción de LH y FSH RAMS Intolerancia gástrica, cefalea, Hemorragia, ganancia Acné, fogajes, Acné, hirsutismo Fogajes, sangrado intermenstrual leve, peso. ganancia peso trastornos sueño amenorrea, alteración Breakthrough bleeding Androgenic Hot flashes (80%– metabolismo CH y lípidos, (40%–80%) Hot flashes (50%) 90%) cloasma, várices, depresión, Weight gain, fluid Acne, oily skin Sleep cambios lívido. retention (40%–50%) (30%–60%) disturbances Acne (20%) Weight gain, fluid (60%–90%) Breast tenderness retention (30%– Vaginal dryness (10%) 50%) (30%) Headaches (10%) Muscle cramps Joint pain (30%) Mood changes (10%) (30%) Breakthrough Muscle cramps Adverse lipid bleeding (20%– Adverse lipid changes changes(#HDL, 30%) (" LDL, # HDL) "LDL) Headaches Decreased breast (20%–30%) size (25%) Mood change Hirsutism (15%) (10%) Irreversible Bone loss (# bone deepening of the density 5%–6%) voice (8%) Adverse lipid changes (" LDL, #
- 21. Breakthrough HDL) bleeding (40%) Mood changes (20%) Liver damage PRESE E 30 ug Levonorgestrel 150 VO PROVERA tab 2.5 LADOGAL cáp NEMESTRAN Cáp ACETATO NTACIÓ ug mg, 5 mg, 10 mg 200 mg (fco x 100) 2.5 mg LEUPROLIDA N MICROGYNON (suave E 20 D 50-100 mg/día LUPRON SC amp DOSIS L 100), NORDETTE, VO 600-800 VO 2.5 mg /dos 5mg, uso sc diario LINDELLA, MICROFEMIN. IM DEPOPROVERA mg/día veces por semana, LUPRON DEPOT amp 150 mg o sea, 5 mg por amp 3.75 mg, uso • NUEVA D 150 mg mensual semana. IM mensual GENERACIÓN LUPRON D amp La primera dosis 11.25 mg, uso IM E 30 ug Gestodeno 75 ug se tomará trimestral GYNOVIN, MINULET forzosamente el E 20 ug Gestodeno 75 ug primer día del ciclo PAMOATO DE FEMIANE, HARMONET menstrual, TRIPTORELINA E 30 ug Desogestrel 150 ug después de una DECAPEPTYL MARVELÓN, MIRAVELLE prueba de amp 3.75 mg, uso (suave E 20 D 150) embarazo IM mensual; amp negativa. La 11.25 mg, uso IM Administración continua, segunda dosis trimestral iniciar un nuevo envase cada deberá tomarse 21 días. tres días después. ACETATO DE De allí en adelante GOSERELINA las cápsulas de ZOLADEX DEPOT gestrinona implantes deberán tomarse cilíndricos para siempre los inyección sc de mismos dos días 3.6 mg/mes y
- 22. de la semana. 10.8/3 meses Durante todo el tratamiento debe NAFARELINA (no emplearse un disponible en método Colombia) anticonceptivo de 200 ug intranasal barrera. En c/12 h algunos casos la dosis puede aumentarse a 3 cápsulas por semana, especialmente en el caso de “spotting”. TIEMPO 6-9 meses 6 meses 6-9 meses 6 meses 6 meses
- 23. PROCEDIMIENTOS DE LAPAROSCOPIA OPERATORIA EN TRATAMIENTO ENDOMETRIOSIS Lisis de adherencias, escisión o ablación de los implantes peritoneales, resección de los endometriomas, manejo de endometriosis en el sistema genitourinario o gastrointestinal, restauración del fondo de saco de Douglas, sección de los ligamentos úterosacros, neurectomía presacra y el tratamiento radical que incluye la anexohisterectomía. 4 TÉCNICAS LAPAROSCÓPICAS : liberar adherencias, Resección de endometriomas, prueba de permeabilidad tubárica y fulguración de focos endometriosicos. ESCISIÓN QUIRÚRGICA ABLACIÓN: Vaporización, fulguración, coagulación. Técnicas laparoscópicas: Escisión versus ablación. La endometriosis puede ser manejada por diferentes técnicas; sin embargo, no existen ECC que comparen la escisión quirúrgica con las técnicas de ablación con diferentes fuentes de energía (vaporización, fulguración o coagulación). Winkel y cols50 realizaron un trabajo comparando los resultados de estas técnicas junto a tratamiento médico con aGnRH en el manejo del dolor pélvico asociado a endometriosis. El seguimiento a 12 meses mostró que el 96% y 69%, respectivamente, para el grupo de escisión y coagulación estuvieron sin dolor; a los 24 meses estas cifras fueron igualmente de 69% y 23%. Aunque estos resultados sugieran la superioridad de la escisión, la naturaleza retrospectiva del estudio deja abierta la controversia en dicho tópico, por lo que son necesarios trabajos de un adecuado diseño metodológico. Tratamiento de la endometriosis asociada a dolor Un aspecto muy importante para entender las estrategias para el control del dolor asociado a endometriosis es que la clasificación de la severidad de endometriosis de la American Society of Reproductive Medicine no se correlaciona con la severidad de la sintomatología dolorosa. Esta clasificación tiene cuatro estadios basados en la extensión y localización de la enfermedad: estadio I (lesión mínima ), estadio II (compromiso leve), estadio III (compromiso moderado) y estadio IV (compromiso severo). Pacientes con infiltración profunda del fondo de saco frecuentemente tiene más dolor; sin embargo, las demás condiciones de la enfermedad frecuentemente no se correlacionan con la severidad del dolor que la paciente experimenta.28
- 24. Tratamiento médico. Los estudios placebo controlado ofrecen la mejor evidencia de la eficacia de agentes farmacológicos en el tratamiento de la endometriosis asociada a dolor. En razón a que el tejido endometrial ectópico se comporta como hormona-dependiente, al igual que el endometrio no ectópico, y la evidencia de que las lesiones endometriósicas cicatrizan durante el embarazo o después de la menopausia, el principio del tratamiento médico es imitar los efectos de estas situaciones. El tratamiento de la endometriosis se basa en la alteración hormonal del ciclo menstrual en un intento por producir un pseudoembarazo (por medio de la utilización de anticonceptivos orales [ACO]), generar un estado de pseudomenopausia (utilizando agonistas de la hormona liberadora de gonadotropinas [aGnRH]) o causando anovulación crónica (por medio de danazol o progestágenos). Para los antiinflamatorios no esteroideos (AINES) hay un número importante de ensayos clínicos controlados (ECC) en los que se evalúa su utilidad para el tratamiento de la dismenorrea primaria, pero no existen estudios de este tipo específicamente para el manejo del dolor pélvico crónico no cíclico, aunque los AINES se utilizan empíricamente como la primera línea de manejo para el dolor pélvico crónico en este tipo de pacientes.5 Los ACO han sido utilizados en el manejo de la dismenorrea primaria con alto grado de éxito, sin que exista evidencia de superioridad de alguna fórmula con respecto a otra, pero estos trabajos no incluyen un grupo control con placebo, ni estudio laparoscópico para evaluar la posibilidad de endometriosis.5 Sólo existe un ECC en el que se compara ACO de bajas dosis con aGnRH por seis meses en pacientes con dolor pélvico crónico y diagnóstico laparoscópico de endometriosis. En este estudio los ACO fueron menos efectivos en el manejo de la dismenorrea pero de similar eficacia a los aGnRH en la dispareunia y el dolor no cíclico.29 Existen ECC en el que se estudian medicamentos del tipo acetato de medroxiprogesterona, danazol y a GnRH. Todas estas terapias son superiores al uso de placebo y ninguna parece ser sustancialmente superior: entre el 80-90% de las mujeres tienen mejoría en los síntomas; la mejoría objetiva en la laparoscopia postratamiento es de un 60-70%.30, 31 Tratamiento quirúrgico. La evaluación del efecto de los tratamientos quirúrgicos en endometriosis asociada a dolor es difícil porque pocos ECC se han realizado, además que ninguno compara el manejo quirúrgico con el tratamiento médico.5 Tanto el tratamiento médico como el quirúrgico son efectivos para el manejo del dolor pélvico asociado a endometriosis, pero las ventajas de la cirugía están en evitar algunos efectos secundarios presentes con los medicamentos, así como que posiblemente tenga una menor tasa de recurrencia. Existe una gran variedad de procedimientos laparoscópicos que pueden ser practicados en las pacientes con endometriosis; estos incluyen: lisis de adherencias, excisión o ablación de los implantes peritoneales, resección de los endometriomas, manejo de endometriosis en el sistema genitourinario o gastrointestinal, restauración del fondo de saco de Douglas, sección de los ligamentos úterosacros, neurectomía presacra y el tratamiento radical que incluye la anexohisterectomía.
