Piriformis Syndrome, Lumbar Spinal Stenosis, Lumbar Facet Joint Pain
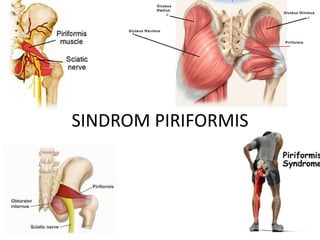
- 2. Pendahuluan • Sindrom piriformis adalah peradangan pada saraf perifer yaitu pada n. ischiadica yang disebabkan kondisi abnormal pada m. piriformis.
- 3. Epidemiologi • Paling sering terjadi selama dekade ke-4 dan ke-5 kehidupan. • Angka kejadian pada pasien dengan LBP bervariasi, dari 5% sampai 36%. • Lebih sering terjadi pada wanita dibanding pria, mungkin karena biomekanik sudut m. quadriceps femoris (sudut Q) lebih lebar pada os coxae (pelvis) wanita.
- 4. M. Piriformis • Berperan sebagai rotator eksternal, abduktor lemah, dan fleksor lemah panggul. • Berasal dari permukaan anterior sakrum, biasanya pada setinggi vertebrae S2 hingga S4, dekat dengan kapsula sendi sakroiliaka. • Diinervasi oleh n. spinalis S1 dan S2, dan terkadang juga oleh L5.
- 5. • Terdapat berbagai variasi hubungan antara n. ischiadicus dengan m. piriformis. n. ischiadicus keluar dari foramen ischiadicus mayor sepanjang permukaan inferior m. piriformis (96%) n. ischiadicus keluar dari foramen ischiadicus mayor menembus m. piriformis, bercabang 2 dengan cabang tibial di inferior otot (22%) cabang tibial di superior otot n. ischiadicus keluar dari foramen ischiadicus mayor seluruhnya menembus m. piriformis dan tidak bercabang n. ischiadicus keluar dari foramen ischiadicus mayor sepanjang permukaan superior m. piriformis (jarang)
- 6. Primer (<15%) Penyebab anatomis: - pemisahan m. piriformis - pemisahan n. ischiadicus - anomali jalur n. ischiadicus. Sekunder (85%) Makrotrauma pada bokong inflamasi jaringan lunak, spasme otot penekanan pada saraf. Mikrotrauma (penggunaan m. piriformis berlebihan) berjalan atau berlari jangka lama, kompresi langsung, yaitu “wallet neuritis” (trauma repetitif akibat duduk pada permukaan keras). Gejala terjadi sebagai hasil dari inflamasi dan kongesti lokal akibat kompresi otot oleh saraf dan pembuluh darah kecil, termasuk n. pudendal dan pembuluh darah.
- 7. Gejala Nyeri saat duduk, berdiri, berbaring >15-20 menit Nyeri/parestesia menjalar dari sakrum melalui area gluteal ke bawah ke sisi posterior tungkai, berhenti di atas lutut Nyeri bertambah saat berjalan, memburuk saat tidak bergerak Nyeri timbul saat posisi duduk dan jongkok Perubahan posisi tidak mengurangi nyeri sepenuhnya Nyeri sakroiliaka kontralateral Sulit berjalan (antalgic gait, foot drop)
- 8. Gejala Baal pada kaki Kelemahan ekstremitas bawah ipsilateral Nyeri kepala Nyeri pada leher Nyeri abdominal, pelvis, dan inguinal Dispareunia pada wanita Nyeri dengan gerakan usus
- 9. Tanda Nyeri tekan pada daerah sendi sakroiliaka, incisura ischiadica mayor, dan m. piriformis Nyeri tekan pada m. piriformis Massa “sausage- shaped” terpalpasi pada bokong ipsilateral Traksi tungkai yang terkena akan sedikit mengurangi nyeri Kelemahan asimetris pada tungkai yang terkena Tanda piriformis positif Tanda Lasegue positif
- 10. Tanda Tanda Freiberg positif Tanda Pace (fleksi, adduksi, rotasi internal) positif Uji Beatty positif Keterbatasan rotasi medial ekstremitas bawah ipsilateral Kaki pendek ipsilateral Atrofi gluteal (hanya kasus kronik) Rotasi sakral persisten terhadap sisi kontralateral dengan kompensasi rotasi lumbal
- 11. Freiberg: rotasi internal pasif pada panggul Laseque: fleksi panggul 90° dan ekstensi lutut Pace: FAIR (fleksi, adduksi, rotasi internal) Pasien posisi berbaring menghadap ke samping, sisi terkena di atas, fleksi panggul 60°, fleksi lutut 60°, pemeriksa rotasi dan adduksi panggul dengan menekan lutut ke bawah.
- 12. Beatty: pasien berbaring pada sisi yang tidak terkena, angkat dan tahan lutut 4 inchi dari meja pemeriksaan. Piriformis: pasien relaksasi dengan posisi supinasi, kaki ipsilateral rotasi secara eksternal
- 13. Diagnosis Penunjang • EMG bermanfaat untuk membedakan sindrom piriformis dengan herniasi diskus intervertebralis • Herniasi: abnormalitas pada otot bagian proksimal m. piriformis. • Sindrom piriformis: abnormalitas pada otot bagian distal m. piriformis. • MRI dan CT scan mungkin menunjukkan pembesaran m. piriformis, namun lebih bermanfaat untuk menyingkirkan kondisi diskus dan vertebral patologis.
- 14. Penatalaksanaan • Terapi paling efektif konservatif. • 79% pasien terdapat pengurangan gejala. • NSAID, muscle relaxant, kompres es, dan istirahat. • NSAID (ketorolac, ibuprofen): perbaikan setelah 1 minggu. • Muscle relaxant (diazepam): perbaikan setelah 14 hari; ES mulut kering, mengantuk, pusing. • Analgesik narkotik (tramadol): untuk nyeri berat, terapi jangka-pendek; ES konstipasi, gangguan GI, sedasi.
- 15. • Osteopathic Manipulative Treatment (OMT) • Tujuan: untuk mengembalikan ROM normal dan mengurangi nyeri, dengan cara mengurangi spasme m. piriformis. • Teknik counterstrain: pasien pronasi, tungkai yang terkena fleksi pada panggul dan lutut, abduksi dan rotasi eksternal (waktu 90 detik). • Teknik facilitated positional release: posisi SDA, penekanan pada lutut yang diteruskan sepanjang aksis femur menuju incisura ischiadicus (waktu 3-5 detik).
- 16. • Pembedahan (dekompresi) dilakukan sebagai pilihan terakhir apabila penatalaksanaan lain gagal untuk mengurangi gejala. • Tujuan: menurunkan tegangan/tekanan akibat m. piriformis serta memastikan bahwa tidak ada penekanan pada n. ischiadicus.
- 18. Pendahuluan • Istilah stenosis spinal lumbal digunakan untuk menggambarkan pasien dengan gejala yang berhubungan dengan penyempitan ukuran spinal lumbal secara anatomis. • Stenosis spinal lumbal paling sering terjadi akibat perubahan degeneratif pada lansia. • Stenosis spinal degeneratif dapat terjadi bersamaan dengan penyakit lain, termasuk spondilolistesis degeneratif atau skoliosis degeneratif.
- 19. Epidemiologi • Terjadi pada 5 dari 1000 orang >50 tahun di Amerika. • Merupakan penyakit terbanyak yang menyebabkan bedah pada spina pada >60 tahun. • Pria lebih tinggi insidennya daripada wanita. • Paling sering mengenai L3-L4 dan L4-L5.
- 20. Lumbar Vertebrae • Corpus vertebra • Arkus vertebra • Pediculus (taju pendek yang menghubungkan lengkung pada corpus vertebrae) • Lamina (dua lempeng tulang yang lebar dan gepeng) • Foramen (membentuk canalis vertebralis, yang berisi medulla spinalis, meningens, jaringan lemak, akar saraf dan pembuluh darah)
- 22. Struktur Tulang • Osteofit sendi facet • Penebalan lamina • Osteofit pada corpus vertebra • Subluksasi maupun dislokasi sendi facet • Anomali sendi facet kongenital Jaringan Lunak • Hipertrofi ligamentum flavum • Penonjolan annulus atau fragmen nukleus pulposus • Penebalan kapsul sendi facet dan sinovitis • Ganglion sendi facet
- 23. Primer Sekunder • Abnormalitas kongenital • Gangguan perkembangan postnatal • Perubahan degeneratif (penyebab tersering) • Infeksi lokal • Trauma • Pembedahan
- 24. Nyeri punggung bawah, terutama saat berjalan Nyeri menjalar hingga ke ujung kaki Parestesia Foot drop saat berjalan Nyeri berkurang saat membungkuk atau duduk
- 26. MRI
- 27. Penatalaksanaan • Terapi fisik latihan peregangan, pijat, penguatan lumbal dan perut. • NSAID (ketorolac, ibuprofen) mengurangi inflamasi dan meredakan nyeri. • Injeksi steroid (kortison) di ruang epidural mengurangi edema dan rasa sakit tidak dianjurkan pemberian >3 kali per tahun. • Pembedahan: laminektomi dan spinal fusion.
- 28. LUMBAR ZYGAPOPHYSEAL (FACET) JOINT PAIN
- 29. Pendahuluan • Nyeri yang berasal dari tulang belakang dapat disebabkan oleh berbagai etiologi, yang salah satunya akibat perubahan osteoarthritik pada sendi zygapophyseal (facet). • Perubahan hipertrofi akibat osteoarthritis pada sendi zygapophyseal menimbulkan nyeri atau sering disebut facet syndrome.
- 30. Epidemiologi • Sendi zygapophyseal lumbal merupakan salah satu struktur spinal yang dapat menjadi penyebab LBP, setidaknya 10-15%. • Studi spinal lumbal pada 647 cadaver, Eubanks et al menemukan bahwa • Perubahan degeneratif sendi zygapophyseal mulai pada dekade ketiga. • 60% dewasa menunjukkan tanda degenerasi sejak usia 30 tahun dan meningkat hingga dekade ketujuh. • Prevalensi dan derajat degenerasi paling sering pada L4-L5.
- 31. Lumbar Zygapophyseal Joint • Merupakan satu-satunya sendi sinovial pada spinal, dengan kartilago hialin yang melingkupi tulang subkondral, membran sinovial, dan kapsul sendi, dan membentuk artikulasi postero- lateral antar vertebrae. • Ruang sendi memiliki kapasitas potensial 1-2 ml. • Termasuk sendi diarthrosis untuk pergerakan vertebrae, yaitu gerakan rotasi dan translasi dalam tiga aksis koordinat. • Lebar kartilago sendi 2.5-4 mm, dan kartilago semakin menebal ke arah titik tengah sendi.
- 32. Biomekanika • Merupakan bagian dari segmen spinal posterior selama transmisi beban. Persentase beban yang dihantarkan ke segmen posterior bergantung pada postur, dan meningkat saat ekstensi. • Pada spinal normal dan sehat, beban yang ditransmisikan via sendi zygapophyseal sekitar 3-25%, dan meningkat hingga 47% pada sendi degeneratif. • Sebagai tambahan, sendi tersebut menstabilkan pergerakan saat fleksi dan ekstensi, dan terlibat dalam kinematik rotasional. • Akibat tingginya tingkat mobilitas dan tekanan yang mempengaruhi, sendi zygapophyseal dapat mengalami perubahan degeneratif.
- 33. Etiologi • Penyebab utama nyeri adalah strain berulang dan trauma yang terakumulasi selama kehidupan pasien. • Sendi zygapophyseal dapat mengalami OA seperti sendi diarthrosis lainnya. • Perubahan degenerasi mencakup erosi lokal dan difus, sklerosis tulang subkondral, hipertrofi facet, malalignment apofiseal, sampai pembentukan osteofit.
- 34. Gejala • LBP unilateral dan/atau bilateral • Nyeri tekan pada palpasi sendi zygapophyseal atau prosessus transversal • Tidak ada ciri radikular • Nyeri membaik dengan fleksi • Nyeri saat fleksi lateral, ekstensi, dan rotasi • LBP berkaitan dengan nyeri pada paha • Penelitian Revel et al, tujuh hal sebagai prediksi facet joint pain: nyeri berkurang dengan berbaring, usia di atas 65 tahun, nyeri tidak memberat dengan: batuk dan bersin, ekstensi, forward flexion, rising from flexion, dan tes ekstensi-rotasi.
- 35. Tanda • Tes ketuk processus spinosus positif Pasien duduk dengan tulang belakang sedikit fleksi, ketuk processus spinosus lumbal dan otot-otot sekitar nyeri lokal : iritasi pada segmen spinal akibat proses degeneratif; nyeri radikular: perubahan patologis pada diskus vertebralis. • Menurut Wilde et al, 12 indikator penegakan diagnosis: tes injeksi sendi facet positif, nyeri belakang unilateral terlokalisasi, tes blok cabang medial positif, nyeri tekan pada sendi faset atau processus transversus, nyeri kurang menjalar, nyeri berkurang dengan gerakan fleksi, nyeri alih di atas lutut.
- 36. Pemeriksaan Radiologi • Foto polos lumbosakral dengan posisi anteroposterior, lateral, oblique sering dilakukan. • CT scan dan MRI lebih bermanfaat untuk menyingkirkan diagnosis diferensial lain ataupun apabila sudah terjadi perubahan patologi pada struktur sendi.
- 37. Penatalaksanaan • Terapi medikamentosa NSAID (ibuprofen), muscle relaxant (siklobenzaprin), analgesik opioid (oksikodon), dan antidepresan (amitriptilin). • Medial branch blocks • Menggunakan anestesi lokal dan/atau steroid. • Nyeri berkurang setelah 12-14 minggu • Intra-articular injection • Instilasi intraartikular anestesi lokal dan/atau steroid ke dalam sendi facet dengan panduan fluoroskopi. • Nyeri berkurang setelah 6 bulan. • Medial branch neurotomy
- 38. TERIMA KASIH