Reevaluando la curva de Friedman para el trabajo de parto
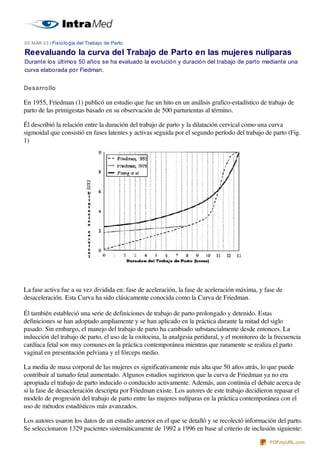
- 1. 05 MAR 03 | Fisio lo gía del Trabajo de Parto Reevaluando la curva del Trabajo de Parto en las mujeres nulíparas Durante los últimos 50 años se ha evaluado la evolución y duración del trabajo de parto mediante una curva elaborada por Fiedman. Desarrollo En 1955, Friedman (1) publicó un estudio que fue un hito en un análisis grafico-estadístico de trabajo de parto de las primigestas basado en su observación de 500 parturientas al término. Él describió la relación entre la duración del trabajo de parto y la dilatación cervical como una curva sigmoidal que consistió en fases latentes y activas seguida por el segundo período del trabajo de parto (Fig. 1) La fase activa fue a su vez dividida en: fase de aceleración, la fase de aceleración máxima, y fase de desaceleración. Esta Curva ha sido clásicamente conocida como la Curva de Friedman. Él también estableció una serie de definiciones de trabajo de parto prolongado y detenido. Estas definiciones se han adoptado ampliamente y se han aplicado en la práctica durante la mitad del siglo pasado. Sin embargo, el manejo del trabajo de parto ha cambiado substancialmente desde entonces. La inducción del trabajo de parto, el uso de la oxitocina, la analgesia peridural, y el monitoreo de la frecuencia cardíaca fetal son muy comunes en la práctica contemporánea mientras que raramente se realiza el parto vaginal en presentación pelviana y el fórceps medio. La media de masa corporal de las mujeres es significativamente más alta que 50 años atrás, lo que puede contribuir al tamaño fetal aumentado. Algunos estudios sugirieron que la curva de Friedman ya no era apropiada el trabajo de parto inducido o conducido activamente. Además, aun continúa el debate acerca de si la fase de desaceleración descripta por Friedman existe. Los autores de este trabajo decidieron repasar el modelo de progresión del trabajo de parto entre las mujeres nulíparas en la práctica contemporánea con el uso de métodos estadísticos más avanzados. Los autores usaron los datos de un estudio anterior en el que se detalló y se recolectó información del parto. Se seleccionaron 1329 pacientes sistemáticamente de 1992 a 1996 en base al criterio de inclusión siguiente: IntraMed PDFmyURL.com
- 2. · nulípara, · embarazo único, · edad materna entre 18 y 34 años, · edad gestacional entre 37 semanas 0 días y 41 semanas 6 días, · peso de nacimiento entre 2500 y 4000 g, · inicio espontáneo del trabajo de parto, · presentación del vértice a la admisión, · dilatación cervical <7 centímetros a la admisión, y · duración del trabajo de parto desde la admisión al parto >3 horas. Como el propósito del estudio era demostrar que una proporción sustancial de los trabajos de parto que terminan en parto vaginal puede progresar más lentamente que la línea de corte actual de parto detenido, excluyeron los partos por cesárea (n = 167), dejando 1162 sujetos para el análisis. Los médicos residentes proporcionaron la mayoría de la atención de los trabajos de parto y partos bajo la vigilancia de médicos especialistas. El fórceps y el vacuum se usaron principalmente con toma baja o de desprendimiento con menos del 1% de los procedimientos hecho al nivel de la pelvis media. La elección de los instrumentos para el parto era hecho por el médico que atendía el parto. Los procedimientos operativos bajos requirieron una indicación materna o fetal, los de desprendimiento se hicieron de vez en cuando electivamente a discreción del médico supervisor. No hubo ningún manejo activo del trabajo de parto u otros protocolos especiales. Se extrajeron de las historias clínicas las características demográficas, la valoración a la admisión y el resumen del trabajo de parto y parto, además de los partogramas se extrajo: la hora en cada examen vaginal, la dilatación cervical y plano en cada examen. La dilatación cervical era medida en centímetros (de 0 a 10 centímetro), considerando que la estación de fetal que presenta la parte fue indicada en tercios (de -3 a +3 sobre o debajo de las espinas isquiáticas). Se realizaron dos análisis estadísticos mayores. Primero, se examinó el patrón de progresión del trabajo de parto mirando la relación entre la duración del trabajo de parto y la dilatación cervical. Una regresión con una función polinómica de las medidas repetidas fue usada para modelar la curva de dilatación cervical. Porque las pacientes fueron internadas en distintos puntos de dilatación cervical pero todas terminaron en 10 centímetros, la regresión se llevó a cabo en un acercamiento inverso, con los 10 centímetros como el punto de partida y yendo hacia atrás. Segundo, los autores examinaron el intervalo de tiempo de dilatación cervical de 1 centímetro al siguiente (por ej. de 4 centímetros a 5 centímetros). Porque el monitoreo continuo de la dilatación cervical no fue hecho, es imposible saber exactamente cuando un individuo alcanza un nivel dado de dilatación primero (por ej., 4 centímetro y/o 5 centímetros). Para estimar el intervalo de tiempo se requiere la asunción de un modelo. Se establece bien que la duración del trabajo de parto tiene una distribución sesgada que se apoya hacia la izquierda (algunos trabajo de parto largos producen una larga cola derecha de distribución). Así, una asunción natural para el intervalo de tiempo es que normalmente se distribuyen en forma logarítmica, lo que fue consistente con los datos que se manejaron en este estudio. Para cada individuo, ellos calculamos una serie de intervalos de tiempo entre dos medidas consecutivas de la dilatación cervical. Cada individuo por consiguiente contribuye un intervalo medido del valor a un nivel dado de dilatación. Un posible sesgo del análisis anterior de los intervalos de tiempo viene de la posibilidad que los individuos de progreso rápido no hayan sido vistos antes de que hubieran dilatado más del punto de partida del intervalo de tiempo dado. Si esto es verdad, entonces las mujeres con un trabajo de parto más rápido podrían haber contribuido con menos información que aquéllas con un trabajo de parto largo. Para corregir este problema potencial, los autores calcularon una covariable que representó la velocidad relativa de IntraMed PDFmyURL.com
- 3. progresión para cada individuo. La covariable se computó en base a la progresión entera observada (proporción global de dilatación) en relación a la progresión esperada. Esta última derivó de un modelo de tasa de cambio en la dilatación como una función de la dilatación actual. Artículo comentado por la Dra. Alicia M. Lapidus, editora responsable de IntraMed en la especialidad de Tocoginecología. Resultados La población de estudio consistió en mujeres con raza-etnicidad mixta: 65% blancas no-hispánicas, 12% negras no-hispánicas, 7% hispánicas, 11% asiáticas, y 5% otras. La edad materna media era 23 años; la altura materna promedio y peso al parto era de 64 pulgadas y 169 libras, respectivamente; la edad gestacional media era 39.3 semanas. En la admisión, la dilatación cervical mediana era 3.5 centímetro (10 y 90 percentilos: 1.5 y 5.0 centímetro, respectivamente). Treinta y ocho por ciento tenían borramiento del cuello completo y 35% había roto las membranas. La duración mediana del trabajo de parto de la admisión a 10 centímetro de dilatación cervical era 7.3 horas (10 y 90 percentilos: 3.3 y 13.7 horas, respectivamente), y la duración mediana de la dilatación cervical completa al parto era 53 minutos (10 y 90 percentilos: 18 y 138 minutos, respectivamente). El número medio de exámenes vaginales en el trabajo de parto era seis veces (10 y 90 percentilos: 4 y 10 veces, respectivamente) La Figura 1 ilustra el modelo promedio de la progresión del trabajo de parto en las mujeres nulíparas. La transición desde la fase latente a la fase activa parece más gradual que la curva de Friedman. Desde los 4 centímetros a los 10 centímetros, lleva aproximadamente 5.5 horas, por término medio, en lugar de 2.5 horas bajo la curva de Friedman. No fue observada fase de desaceleración. La Figura 2 describe las curvas promedio para la dilatación cervical y descenso de la presentación fetal. Fig. 2. Patrones de dilatación cervical (izquierda) y descenso fetal (derecha) en mujeres nulíparas. IntraMed PDFmyURL.com
- 4. Tabla II. Intervalo de tiempo esperado y tasa de cambio en cada estadío de la dilatación cervical. Como se esperaba, la dilatación cervical acelera. El cambio más rápido ocurre entre los 4 y 5 centímetros después de los cuales, la tasa de dilatación se duplica. El percentilo 95 de los intervalos de tiempo sugiere que no es raro antes de los 7 centímetros de dilatación, el trabajo de parto que dura más de 2 horas sin cambios perceptibles. El percentilo 5 de la tasa de dilatación indica que en muchas pacientes la tasa de cambio nunca excede 1 centímetro por hora. Sin embargo, todas ellas tuvieron partos vaginales. En el segundo estadio del trabajo de parto, puede llevar hasta 3 horas descender de la estación +1/3 a +2/3 y 30 minutos adicionales hasta el parto. También encontraron que cuanto más grande el tamaño fetal más larga fue la fase activa del trabajo de parto y el segundo paso del trabajo de parto. Comentario Este estudio indica que el modelo de progresión del trabajo de parto en la práctica contemporánea es notablemente diferente de lo que se observó en los años cincuenta. El trabajo de parto parece progresar más despacio ahora que lo que la curva de Friedman indicaba. Este hallazgo es consistente con los estudios anteriores. Por ejemplo, Friedman mostró que su población de estudio que tuvo su parto en los años cincuenta tenía una duración media de la fase activa de 4.6 horas lo que era similar a la observación por Hendricks et al en los años sesenta. Sin embargo, datos de los años ochenta demostraron que la fase activa del trabajo de parto era significativamente más larga, con una duración media de 8 horas. Varios factores pueden ser atribuidos a la diferencia. IntraMed PDFmyURL.com
- 5. Primero, la evidencia ha sugerido que la masa corporal materna ha aumentado significativamente en los pasados 50 años. Junto con la reducción del tabaquismo durante el embarazo, el tamaño medio fetal ha aumentado. Esto también podría explicar en parte por qué el plano de la cabeza fetal aparece más alto en el primer estadio del trabajo de parto en los datos presentados en este estudio que en la serie de Friedman. Segundo, el manejo obstétrico ha cambiado también substancialmente, como se ilustra en la tabla I. La disparidad entre la curva de Friedman y los de este estudio también pueden reflejar la diferencia metodológica construyendo estas curvas. Friedman trazó 500 mapas individuales y los sintetizó en una curva, aunque el método de síntesis no fue explícitamente descrito. Los datos de el estudio actual mostraron que las mujeres pueden entrar en la fase activa en diferentes estadios principalmente entre los 3 y 5 centímetros de dilatación. Incluso en la fase activa, la velocidad de progresión varía de persona a persona. Debido a la variación, la curva media de trabajo de parto tiende a ser más plana. Sin embargo, la curva de Friedman tiene una elevación afilada a los 4 a 5 cm. La curva de Friedman parece que probablemente representa a una paciente individual con un trabajo de parto "ideal" en lugar de una curva media del trabajo de parto. Recíprocamente, debe tenerse presente que la curva media del trabajo de parto no necesariamente puede ser representativa de curvas individuales. La diferencia entre la curva de Friedman y la que presentan los autores también era notable en la "fase de desaceleración." Ellos no observaron la fase de desaceleración, ni tiene otros autores a la fecha. Como Friedman reconoció, "A menudo esta fase terminal del primer estadio es corta o ausente, probablemente porque meramente no está siendo observada". Por consiguiente, la curva media trabajo de parto no muestra ninguna desaceleración al final del primer estadio. Sin embargo, los autores refieren que encontraron que pacientes que tenían a menudo un parto por cesárea por distocia en el segundo estadio del trabajo de parto tenían un modelo similar a la desaceleración, sugiriendo que si una paciente tiene una desaceleración en la fase activa tarde, puede estar en riesgo de una distocia en el segundo estadio. Sin la "fase de desaceleración", la cuesta de la fase activa en la curva es menos empinada que la curva de Friedman. Así, la progresión trabajo de parto en la fase activa no parece tan rápida como la curva de Friedman. Esto deberá tener un impacto significativo en las definiciones de falta de progresión y detención de la fase activa. Se establecieron las definiciones de falta de progresión del trabajo de parto y detención basadas en el 95 percentilo de varios parámetros en la cohorte de Friedman en los 1950s. Dados los cambios en la población y en el manejo, la validez de estas definiciones requiere una reevaluación para la práctica contemporánea. Los resultados de este estudio indican que estas definiciones son demasiado severas para la población actual. Los recientes estudios también han desafiado por ejemplo el concepto prevaleciente de detención del trabajo de parto. Por ejemplo, Rouse et al demostraron que extendiendo el período mínimo de conducción con oxitocina para la fase activa detenida del trabajo de parto de 2 a por lo menos 4 horas era efectivo y seguro. Menticoglou et al demostraron que el segundo estadio de trabajo de parto pudiera extenderse a 5 horas sin comprometer la seguridad materna o fetal. Estos resultados indican fuertemente que se necesitan nuevas definiciones basadas en la evidencia de detención del trabajo de parto. También deben notarse las limitaciones del estudio publicado en el American Journal de Obstetricia y Ginecología. Primero, la medición de dilatación cervical y estación era subjetiva. No se realizaron los exámenes vaginales prospectivos de cada hora. Segundo, los datos reflejan la práctica obstétrica actual. La decisión del parto por cesárea puede haber sido influenciada por el concepto prevaleciente de falta de progresión y detención del trabajo de parto. La exclusión de las cesáreas, macrosomía, pacientes con trabajo de parto de menos de 3 horas desde la admisión o con un niño de bajo peso al nacimiento- pueden haber infravalorado los percentilos 5 y 95 de varias mediciones del estudio (por ej., los rangos son los más estrechos que de otro modo). Pero es improbable tener un efecto grande en las curvas promedio del trabajo IntraMed PDFmyURL.com
- 6. de parto. Finalmente, nuestros resultados pueden no ser aplicables al trabajo de parto inducido. En el resumen, la curva del trabajo de parto tiene un impacto profundo en el diagnosis de detención y falta de progresión del trabajo de parto y en la decisión de cesárea. Nuestros resultados sugieren que el modelo de progresión de trabajo de parto en la obstetricia contemporánea difiere significativamente de la curva de Friedman. El criterio de diagnóstico para la falta de progresión y detención puede ser demasiado severo en las mujeres nulíparas. Bibliograf ía 1.Friedman EA. Primigravid labor: a graphicostastistical analysis. Obstet Gynecol 1955;6:567-89. 2.Friedman EA. Labor: clinical evaluation and management. 2nd ed. New York: Appleton-Century-Crofts; 1978. 3.American College of Obstetricians and Gynecologists. Dystocia and augmentation of labor. Washington (DC): The College; 1995. Technical bulletin No.: 218. 4.Lu GC, Rouse DJ, DuBard M, Cliver S, Kimberlin D, Hauth JC. The effect of the increasing prevalence of maternal obesity on perinatal morbidity. Am J Obstet Gynecol 2001;185:845-9. 5.Rinehart BK, Terrone DA, Hudson C, Isler CM, Larmon JE, Perry KG Jr. Lack of utility of standard labor curves in the prediction of progression during labor induction. Am J Obstet Gynecol 2000;182:1520- 6. 6.Impey L, Hobson J, O'Herlihy C. Graphic analysis of actively managed labor: prospective computation of labor progression in 500 consecutive nulliparous women in spontaneous labor at term. Am J Obstet Gynecol 2000;183:438-43. 7.Kelly G, Peaceman AM, Colangelo L, Rademaker A. Normal nulliparous labor: are Friedman's definitions still relevant? [abstract] Am J Obstet Gynecol 2001;182:S129. 8.Zhang J, Yancey MK, Klebanoff MA, Schwarz J, Schweitzer D. Does epidural analgesia prolong labor and increase risk of cesarean delivery? A natural experiment. Am J Obstet Gynecol 2001;185:128-34. 9.Crowder MJ, Hand DJ. Analysis of repeated measures. New York: Chapman and Hall; 1990. 10.Klein JP, Moeschberger ML. Survival analysis: techniques for censored and truncated data. Berlin: Springer; 1997. 11.Hendricks CH, Brenner WE, Kraus G. Normal cervical dilation pattern in late pregnancy and labor. Am J Obstet Gynecol 1970;106:1065-80. 12.Albers LL, Schiff M, Gorwoda JG. The length of active labor in normal pregnancies. Obstet Gynecol 1996;87:355-9. 13.Albers LL. The duration of labor in healthy women. J Perinatol 1999;19:114-9. 14.Kilpatrick SJ, Laros RK. Characteristics of normal labor. Obstet Gynecol 1989;74:85-7. 15.Nesheim B. Duration of labor: an analysis of influencing factors. Acta Obstet Gynecol Scand 1988;67:121-4. 16.Silbar EL. Factors related to the increasing cesarean section rates for cephalopelvic disproportion. Am J Obstet Gynecol 1986;154:1095-8. IntraMed PDFmyURL.com
- 7. 17.O'Connor TCF, Woods RE, Cavanaugh D. Indications for the stimulation of labor. In: Parke-Davis & Company: Oxytocin-induced labor. Greenwich (CT): CPC Communications; 1976. 18.Rouse DJ, Owen J, Hauth JC. Active-phase labor arrest: oxytocin augmentation for at least 4 hours. Obstet Gynecol 1999;93:323-8. 19.Rouse DJ, Owen J, Savage KG, Hauth JC. Active phase labor arrest: revisiting the 2-hour minimum. Obstet Gynecol 2001; 98:550-4. 20.Menticoglou SM, Manning F, Harman C, Morrison I. Perinatal outcome in relation to second-stage duration. Am J Obstet Gynecol 1995;173:906-12. IntraMed PDFmyURL.com
