Formação da Urina e Fisiologia Renal
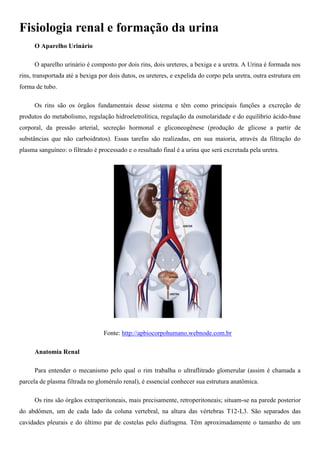
- 1. Fisiologia renal e formação da urina O Aparelho Urinário O aparelho urinário é composto por dois rins, dois ureteres, a bexiga e a uretra. A Urina é formada nos rins, transportada até a bexiga por dois dutos, os ureteres, e expelida do corpo pela uretra, outra estrutura em forma de tubo. Os rins são os órgãos fundamentais desse sistema e têm como principais funções a excreção de produtos do metabolismo, regulação hidroeletrolítica, regulação da osmolaridade e do equilíbrio ácido-base corporal, da pressão arterial, secreção hormonal e gliconeogênese (produção de glicose a partir de substâncias que não carboidratos). Essas tarefas são realizadas, em sua maioria, através da filtração do plasma sanguíneo: o filtrado é processado e o resultado final é a urina que será excretada pela uretra. Fonte: http://apbiocorpohumano.webnode.com.br Anatomia Renal Para entender o mecanismo pelo qual o rim trabalha o ultraflitrado glomerular (assim é chamada a parcela de plasma filtrada no glomérulo renal), é essencial conhecer sua estrutura anatômica. Os rins são órgãos extraperitoneais, mais precisamente, retroperitoneais; situam-se na parede posterior do abdômen, um de cada lado da coluna vertebral, na altura das vértebras T12-L3. São separados das cavidades pleurais e do último par de costelas pelo diafragma. Têm aproximadamente o tamanho de um
- 2. punho fechado, o que equivalente a 10cm de comprimento, 5cm de largura, 2,5cm de espessura e 150 gramas de peso. Têm forma de feijão e coloração marrom-avermelhada quando vivos. Em sua borda côncava, está o hilo, onde entram e saem os vasos sanguíneos, nervos e saem os ureteres. Além disso, podem-se observar alguns cálices que se unem para formar a pélvis renal (parte inicial e dilatada dos ureteres). Quando cortados longitudinalmente, revelam duas zonas principais observáveis a olho nu: o córtex externamente e a medula internamente. Na região medular existem de 10 a 18 pirâmides medulares ou de Malpighi, com os vértices fazendo saliência nos cálices renais. As saliências são as papilas renais, estruturas perfuradas por 10 a 25 orifícios, esses orifícios correspondem ao final do duto coletor, por onde esvaziam o seu conteúdo final, a urina, nos cálices renais. A zona cortical contém a maior parte do néfron (a unidade funcional do rim), notadamente o glomérulo e a cápsula de Bowman, que juntos formam o corpúsculo renal. A artéria renal entra pelo hilo, divide-se em artérias interlobares, arqueadas (o marco da fronteira entre a medula e o córtex), interlobulares e, finalmente, em arteríolas aferentes que se ramificam em capilares anastomosados para formar os glomérulos; estes se unem para dar origem às arteríolas eferentes, que formarão uma segunda rede de capilares, os peritubulares, origem das veias interlobulares e assim por diante. Os capilares peritubulares são responsáveis por nutrir as partes distais do néfron, além de ser o destino final da reabsorção tubular do ultrafiltrado glomerular. Fonte: http://www.infoescola.com/sistema-urinario/rim/
- 3. O Néfron O néfron é a unidade funcional do rim. Cada um possui cerca de um milhão deles. A partir dos 40 anos, há defasagem de aproximadamente 10% dos néfrons a cada década, portanto, um homem pode chegar aos 80 anos com 600 mil em cada rim. Essa depleção é perfeitamente normal e as unidades restantes adaptam-se para manter um nível global de filtração próximo do normal. O néfron contém um grupo de capilares anastomosados chamados de capilares glomerulares, formando o glomérulo. Essas capilares são fenestrados (possuem orifícios em suas paredes) e devido a essas fenestrações e a outras características discutidas posteriormente, o plasma é filtrado através do endotélio desses capilares, passando por mais duas camadas: a membrana basal e os podócitos, células epiteliais com prolongamentos parecidos com tentáculos que envolvem o glomérulo. Em seguida, há um espaço separando o folheto externo do glomérulo da parede interna da cápsula de Bowman, chamado espaço capsular. A cápsula é um envoltório que recebe o ultrafiltrado e o direciona para o túbulo contorcido proximal, onde começa o processamento do líquido tubular. O túbulo proximal dá lugar à alça de Henle que mergulha na medula renal e possui três segmentos: descendente fino, ascendente fino e ascendente espesso; somente animais que possuem essa estrutura apresentam capacidade de concentração urinária. Enquanto sobe, a alça de Henle passa entre as arteríolas aferentes e eferentes do glomérulo, esse é o ponto em que se situa o aparelho justaglomerular (discutido posteriormente) e aonde começa o túbulo contorcido distal, que precede o túbulo coletor. Este, por sua vez, desemboca no duto coletor, uma estrutura maior, que coleta o filtrado de vários túbulos coletores, penetra na medula renal e esvazia o seu conteúdo nos já mencionados orifícios da papila renal. Fonte: http://www.infoescola.com
- 4. Princípios Básicos da Filtração Capilar. Os princípios discutidos aqui se aplicam à filtração do plasma em todos os capilares do corpo, não apenas os glomerulares. No entanto, estes serão o foco. Primeiro algumas definições: pressão hidrostática, é a pressão exercida por uma coluna de fluido sobre um determinado ponto; pressão coloidosmótica, é a força de atração da água exercida por partículas osmoticamente ativas, entre elas estão as proteínas presentes no sangue. Quatro forças agem no processo de filtração capilar, chamadas forças de Starling: pressão hidrostática capilar (Pc), é a soma das forças do fluido sobre a parede interna capilar, que tende a forçar o líquido para fora (o capilar do glomérulo normalmente mantém uma Pc mais alta do que a de seus pares não renais, mais ou menos 60mmHg contra 13mmHg); pressão coloidosmótica capilar (πc), opõe-se à filtração; pressão hidrostática do interstício, no caso, da cápsula de Bowman (Pb), também dificulta a filtração; por último, pressão coloidosmótica do interstício/cápsula de Bowman (πb), facilita a filtração (como poucas proteínas são filtradas, a πb da cápsula de Bowman é considerada nula). Além disso, a intensidade da filtração também é influenciada pelas características locais, como o tamanho e número das fenestrações e número de capilares pelos quais o sangue flui, essas particularidades definem o coeficiente de filtração capilar Kf normalmente expresso em ml/min por mmHg (o Kf dos capilares glomerulares é alto, determinado principalmente pelo grande número de orifícios presentes em sua parede). Com esses dados é possível demonstrar numericamente a filtração: Filtração = Kf X (Pc - Pb - πc + πb). Como a pressão efetiva de filtração (PEF) é o resultado da soma de todas as pressões que agem sobre o capilar, então a mesma equação pode ser expressa como: Filtração = Kf X PEF. Os Rins e a Filtração Glomerular em Números Os rins recebem 22% do sangue bombeado pelo coração (débito cardíaco), como o volume sanguíneo total de um adulto médio de 70kg é aproximadamente de cinco litros, então perto de 1100ml passam pelos dois órgãos filtradores por minuto. É um aporte enorme de sangue, o maior em números absolutos recebidos
- 5. por qualquer órgão do corpo humano. Se pensarmos na massa dos dois rins, aproximadamente 300g, a irrigação é de 3,67ml/g por minuto (o cérebro, outro órgão que consome boa parte do trabalho cardíaco – apenas por curiosidade – representa dois por cento do peso corporal e recebe cerca de 15% do débito cardíaco, ou 0,54ml/g por minuto). A taxa de filtração glomerular (TFG) em um adulto médio é de 125ml/min, ou 180 litros por dia. A alta TFG deriva da grande pressão hidrostática, do elevado Kf dos capilares glomerulares, além do enorme volume de sangue recebido pelos rins. A Pc é regulada principalmente pela arteríola aferente glomerular, que possui uma espessa parede muscular, capaz de manter TFGs constantes apesar das variações da pressão arterial sistêmica e da diminuição ou aumento do volume sanguíneo total. Dos 180 litros de ultrafiltrado produzidos por dia, apenas 1,5 litro (menos de um por cento) é excretado como urina, o restante é reabsorvido através do seu processamento ao longo do túbulo. O volume urinário final é determinado pelas taxas de filtração, reabsorção e secreção, obedecendo à seguinte equação: Taxa de filtração urinária = taxa de filtração – taxa de reabsorção + taxa de secreção. A maioria das substâncias presentes no plasma são livremente filtradas, exceto as proteínas. Dois fatores importantes: o tamanho, podem ser maiores ou menores do que as fenestrações dos capilares, a taxa de filtração é inversamente proporcional ao raio da molécula; o sinal de valência, como a membrana basal glomerular é altamente carregada com cargas negativas, tende a repelir moléculas do mesmo sinal, as proteínas – em sua maioria – são negativas. Elementos como o sódio e a glicose são livremente filtrados e, em condições normais, quase totalmente reabsorvidos, mais de 99% do sódio e 100% da glicose. Substâncias indesejadas como alguns ácidos orgânicos, metabólitos de fármacos e certos íons podem ser secretados pelas células tubulares. Por que produzir volumes gigantes de ultrafiltrado para reabsorver quase tudo? A resposta está relacionada com a presteza com que os rins devem realizar a sua função: eles podem eliminar rapidamente substâncias indesejadas que dependem da excreção urinária do organismo; também filtram todo o plasmas várias vezes por dia (60), com um maior impacto sistêmico dos mecanismos reguladores renais como o do equilíbrio ácido-base e da volemia. Processamento do Ultrafiltrado ao Longo do Néfron Para que seja reabsorvido, o líquido do ultrafiltrado deve ser transportado da luz do túbulo através ou entre suas células epiteliais para o interstício renal e depois para os capilares peritubulares. Esse transporte envolve processos ativos primários (com gasto direto de trifosfato de adenosina (ATP)), processos ativos secundários (difusão sem gasto de energia a favor de um gradiente de concentração formado por um
- 6. transporte ativo primário localizado em outro local da membrana da célula) e transporte passivo (sem gasto de ATP). Discutiremos agora o processamento do ultrafiltrado através das diferentes partes do néfron. Túbulo Proximal Aproximadamente 65% do sódio e da água e uma fração pouco inferior dos íons cloreto presentes no ultrafiltrado glomerular são reabsorvidos no túbulo proximal. As substâncias são reabsorvidas tanto por processos ativos quanto passivos, portanto, as células epiteliais localizadas nessa parte do néfron possuem as características que fazem esse processo possível. Para otimizar sua função, possuem uma borda em escova em sua face luminal (voltada para o interior do túbulo) o que aumenta consideravelmente a superfície de contato e o espaço disponível na membrana para a fixação das proteínas transportadoras. Existe um grande número de mitocôndrias para suportar o transporte com gasto energético e, como esperado, a taxa metabólica dessas células é alta. A membrana celular é crivada por uma infinidade de proteínas transportadoras que absorvem os íons sódio por um processo de cotransporte juntamente com glicose e aminoácidos; e contratransporte, que secretam para o túbulo principalmente íons hidrogênio, enquanto captam o sódio (esse mecanismo é importante para o controle do PH do organismo). A maior parte da energia é gasta pelas bombas de Na+ /K+ , presentes na membrana basolateral das células, responsáveis por criar a diferença no gradiente de concentração de sódio entre o interior celular e o líquido tubular. A glicose, aminoácidos e outras substâncias têm prioridade na primeira metade do túbulo proximal, sendo cotransportadas juntamente com o sódio; na segunda metade, devido à retirada desses elementos, a concentração de cloreto passa de 105mEq/L para 140mEq/L, o que favorece a sua difusão entre as junções celulares para o interstício renal. Lembrando que a diferença da pressão osmótica resultante da movimentação dessas partículas faz com que a água seja carregada junto com elas. Nessa porção, o néfron é altamente permeável à água. A secreção de fármacos, ácidos e bases orgânicas como sais biliares, oxalato, urato, catecolaminas e outros produtos finais do metabolismo também ocorre no túbulo proximal. Boa parte dessas substâncias não é reabsorvida, tendo como destino final a urina. Alça de Henle A alça de Henle é composta por três segmentos distintos: descendente fino, ascendente fino e ascendente espesso, cada qual com suas funções. As células das porções delgadas não possuem borda em escova e o seu metabolismo é muito baixo. Sua função é basicamente permitir a difusão passiva por diferença osmótica da água e dos eletrólitos, no entanto, a parte descendente é livremente permeável à água e quase completamente impermeável a outras
- 7. substâncias, enquanto na ascendente (tanto fina quanto espessa) essa lógica se inverte. Aproximadamente 20% da água é reabsorvida na alça descendente de Henle, isso é possível porque o interstício renal que cerca essa área do néfron possui uma grande quantidade de uréia, o que confere uma significativa diferença de concentração entre as duas regiões, capaz de extrair a água do túbulo em uma velocidade considerável, visto que a intensidade efetiva de difusão de uma substância através de uma membrana semipermeável é proporcional à sua diferença de concentração. A alça de Henle é extremamente importante na gênese urinária, pois nela reside a capacidade de concentração da urina, um mecanismo essencial contra a perda de água e eletrólitos, muito importante na manutenção da homeostase e na prevenção da desidratação em situações extremas, como privação de água ou calor intenso. O líquido tubular chega altamente concentrado à extremidade inferior da alça, quando inicia a subida, como já dito, o túbulo passa a perder solutos e reter água, dissolvendo seu conteúdo; a diferença é que o processo dominante na porção fina é o transporte passivo, enquanto que na espessa é o ativo. O segmento espesso começa a partir da metade do segmento ascendente e apresenta células com alta atividade metabólica que absorvem principalmente sódio, potássio e cloreto ativamente, além de íons Mg++ , Ca++ e parte do Na+ e K+ passivamente. O transporte ativo é mediado pelo cotransportador 1-sódio, 2- cloreto, 1-potássio, uma proteína transmembrana que usa a energia potencial originada pela diferença de concentração entre o sódio luminal e intracelular para reabsorver, além do sódio, dois cloros e um potássio. Aproximadamente 25% dos íons são reabsorvidos na alça ascendente de Henle. Túbulo Distal O túbulo distal, anatomicamente, começa no complexo justaglomerular, ou seja, ao passar entre as arteríolas aferente e eferente a alça de Henle torna-se o túbulo distal inicial, uma estrutura tortuosa, também conhecida como túbulo contorcido distal. Essa porção do néfron mantém as características da alça ascendente espessa de Henle e é chamada de segmento de diluição porque perde íons para o interstício renal. Túbulo Distal Final e Túbulo Coletor Final Essas duas porções do néfron são semelhantes anatômica e funcionalmente. Nelas são encontradas duas células distintas, as principais e intercaladas. A membrana celular desses segmentos é impermeável à uréia. A taxa de reabsorção do sódio é controlada por hormônios, principalmente a aldosterona. A permeabilidade à água depende da secreção de ADH (hormônio antidiurético), quanto mais ADH, maior a permeabilidade e a reabsorção. As células principais reabsorvem o sódio e secretam potássio para o lúmen tubular através de um mecanismo que envolve duas etapas: a bomba Na+ /K+ ATPase, localizada na membrana basolateral das
- 8. células, retira três íons sódio e introduz dois íons potássio no citoplasma celular e essa movimentação de cargas iônicas mantém concentrações intracelulares desses elementos favoráveis à sua difusão em diferentes direções; o sódio difunde-se do interior do túbulo para dentro da célula, enquanto o potássio vaza para a luz tubular, sempre a favor do gradiente iônico. As células intercaladas secretam hidrogênio e reabsorvem bicarbonato, para cada novo hidrogênio no lúmen do duto, um bicarbonato torna-se disponível para reabsorção. A secreção de hidrogênio é mediada por um transporte H+ -ATPase e pode ser realizada contra um gradiente de até mil para 1, muito maior da que ocorre no túbulo inicial de 10 para 1. O papel dessas células é fundamental na regulação do equilíbrio ácido- base corpóreo. Duto Coletor Medular As células do duto coletor medular têm superfícies lisas, poucas mitocôndrias e forma cuboide. Menos de 10% da água e do sódio são reabsorvidos, porém é um segmento extremamente importante para regular o volume urinário, pois é o último ponto de processamento do néfron antes da urina atingir os ureteres. Nessa parte, a permeabilidade à água também é determinada pelo ADH, seguindo as mesmas bases dos túbulos distal final e coletor; é permeável à uréia, permitindo que ela difunda-se para o interstício renal, ajudando a estabelecer a alta osmolaridade intersticial medular, importante processo para a concentração da urina; finalmente, também pode secretar íons hidrogênio contra um enorme gradiente de concentração. Aparelho Justaglomerular Quando o final da alça de Henle passa entre as arteríolas aferente e eferente, as membranas das células tubulares tocam as das células arteriolares. Estas últimas são células modificadas, não possuem membrana elástica interna e são chamadas células justaglomerulares. As primeiras também são modificadas e têm nome de células da mácula densa. Todas são sensíveis ao volume e à composição do filtrado (principalmente à presença de sódio), o seu conjunto é chamado aparelho justaglomerular. Estudos mostram que as células controlam essas características do líquido tubular através da secreção de renina. É um importante mecanismo de auto-regulação ou feedback. Referências Bibliográficas GUYTON, Arthur C.; HALL, John E. Tratado de Fisiologia Médica. 11 ed. Rio de Janeiro: Elsevier, 2006. JUNQUEIRA, Luiz C.; CARNEIRO, José. Histologia Básica. 11 ed. Rio de Janeiro: Guanabara Koogan, 2008.
- 9. MOORE, Keith L.; DALLEY, Arthur F. Anatomia Orientada Para a Clínica. 5 ed. Rio de Janeiro: Guanabara Koogan, 2007. ZATZ, Roberto. Fisiopatologia Renal. 2 ed. São Paulo: Atheneu, 2002.