Neumonías frecuentes en rn
- 1. Neumonías Frecuentes en RN
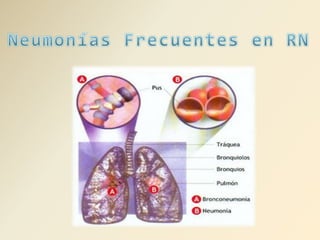
- 2. Proceso inflamatorio del parénquima pulmonar, caracterizada por consolidación en presencia de microorganismos patógenos. Compromiso variable de alveolos, intersticio y vía aérea pequeña, puede afectar desde un segmento hasta un pulmón completo.
- 3. Está fuertemente vinculada a la malnutrición, la pobreza y la falta de acceso a la atención sanitaria. Es una de las principales causas de muerte en niños menores de 5 años.
- 4. Clasificación Neumonía adquirida en la comunidad (NAC): Aparece en las primeras 48 horas de ingreso en un centro hospitalario. Neumonía Nosocomial (NN): Adquirida durante la estancia en el hospital (se puede evidenciar a lo largo de la primera semana)
- 5. Bacteriana < 2 meses:- Ureoplasma - Estreptococo del grupo B - Estafilococo - Clamidia trachomatis - Pseudomona - Klebsiella > 2 meses: - Neumococo - H. influenzae - Clamidianeumoniae -Estreptococo betahemolítico - Micoplasmaneumoniae
- 6. Virales: Sincitial respiratorio Parainfluenza Adenovirus Influenza Rinovirus Micoplasmas:Mycoplasmaneumoniae Protozoarios: Pneumocistiscarinii y Toxoplasma gondii Ricketsias: RicketsiaBurnetii (fiebre Q) Micótica: Histoplasmacapsulatum y Monilias
- 7. Etiología En la infancia, la mayor frecuencia corresponde a neumonías producidas por microorganismos Menos importantes las secundarias a causas no infecciosas (Cuerpo extraño, aspiración).
- 9. De 1 a 5 años de edad: 30 a 40 casos/1.000/año.
- 11. Signos: Taquipnea Taquicardia En niños pequeños y lactantes: Quejido Aleteo nasal Tiraje
- 12. Síntomas: Fiebre Escalofríos Tos (productiva/no productiva) Disnea Dolor pleurítico. En niños pequeños el dolor abdominal puede ser el único síntoma presente.
- 13. Neumonía Viral Mayormente en meses de invierno, sexo masculino y entre 2-3 años de edad, producidas por parainfluenza, influenza, adenovirus y rinovirus.
- 14. Clínica: Rinitis Tos Fiebre ligera al inicio Taquipnea Tiraje Aleteo nasal Cianosis. Se auscultan estertores crepitantes finos y sibilancias. Rx: Patrón intersticial que llega a patrón alveolar, condensación en el lóbulo inferior, atelectasia atrapamiento de aire en lactantes y niños pequeños.
- 15. Existen 2 formas clínicas de neumonía. Esta diferenciación es aplicable a niños mayores y adolescentes, ya que en neonatos y lactantes es más difícil la distinción.
- 16. Neumonía Típica: Se debe generalmente al neumococo u otras bacterias, como: Haemophilus, Estreptococo y Estafilococo. Suele presentarse con: Fiebre alta: Brusca, en pico, a menudo con escalofríos. Afectación del estado general: A veces aspecto tóxico.
- 17. Tos variable: Al principio seca, luego productiva. Dolor torácico o abdominal: Vómito. Síntomas respiratorios: Taquipnea, disnea y cianosis variable.
- 18. Auscultación : En niños mayores: Estertores crepitantes localizados, soplo tubárico. En niños pequeños: Normal o casi normal. Radiografía: Generalmente patrón lobar o segmentario. Hemograma: Leucocitosis y desviación a la izquierda.
- 19. En lactantes, inicialmente predominan los síntomas generales y la fiebre, apareciendo después los respiratorios. A partir del preescolar, suele haber signos respiratorios ya al principio del proceso.
- 20. Neumonía atípica: Debida al Mycoplasma, germen importante a partir de la edad escolar, de inicio gradual, leve, a menudo con antecedentes epidemiológicos 1-3 semanas antes en la familia o en la comunidad.
- 21. Suele originar: Cuadro gripal con tos seca y pertinaz, cefalea, mialgias, odinofagia y fiebre moderada. Exantemas eritematosos (15-20%).
- 22. En la radiología, suele encontrarse patrón alveolar y/o intersticial bilateral y predominando en lóbulos inferiores. Puede confirmarse la infección por serología (neutralización).
- 23. La causada por Mycoplasma puede iniciarse con cefalea y síntomas gastrointestinales. La causada por Chlamydophilapneumoniae habitualmente comienza por faringitis y aparecen después tos y fiebre alta.
- 24. La causada por Chlamydia trachomatis, adquirida por neonatos a partir de su madre durante el parto vaginal, suele presentarse en menores de 3 meses y ser afebril con tos seca, pertusoide, taquipnea o estertores.
- 25. Diagnóstico inicial Se basará en la existencia de: • Clínica compatible con el diagnóstico : Fiebre y manifestaciones respiratorias. • Hallazgos radiológicos característicos: Radiografía de tórax.
- 26. La taquipnea es el signo más útil para identificar neumonía en los niños entre 3 meses y 5 años, éste el único signo clínico que se valora.
- 30. Neoplasias pulmonares o mediastínicas.
- 32. Analítica Sangre Las neumonías típicas suelen presentar leucocitosis con desviación izquierda y proteína C reactiva > 50 mg/L. Las neumonías atípicas suelen cursar con linfocitosis y la proteína C reactiva suele ser inferior a 50 mg/L
- 33. Líquido pleural Si existe derrame pleural, debe realizarse una toracocentesis diagnóstica y analizar las características del líquido.
- 34. Cultivos Hemocultivos Cultivo de líquido pleural Cultivo de esputo Cultivo de muestras broncoscópicas: Serologías PCR en tiempo real Detección de agentes neumocócico en orina: Mantoux
- 36. Clínicos: Taquipnea, Aspecto séptico, Dificultad Respiratoria severa, Deshidratación o vómitos, Dificultad para alimentación Radiológicos: Derrame pleural Patrón intersticial Importante Absceso Neumatocele
- 37. Otros factores: < 1 año, No respuesta a antibioterapia oral en 48-72 h No cumplimentación del tratamiento Enfermedad de base (inmunodeficiencia, fibrosis quística, cardiopatía congénita).
- 38. Ingreso en UCIP
- 39. Dificultad respiratoria grave Agotamiento o hipoxemia a pesar de O2 Terapia Afectación radiológica rápidamente progresiva Derrame pleural paraneumónico que precise drenaje y provoque distres Neumotórax Descompensación de enfermedades crónicas Alteraciones metabólicas y/o disminución del nivel de conciencia.
- 40. Indicaciones de VM Generales: Paro cardiorrespiratorio. Crisis de apnea. Deterioro pulmonar. Taquipnea. Compromiso progresivo de conciencia. Cianosis con FiO2 >50%. Agotamiento. Convulsión por hipoxia. Shock. Específicos: Hipoventilación alveolar. PaCO2>60 sin patología pulmonar. Apneas. Falla en oxigenación arterial. Cianosis con FiO2 >50%. PaO2<60 mmHg con FiO2>50%. PaO2/FiO2 <150 Shunt intrapulmonar >30% Capacidad vital <15 ml/ /kg
- 41. Tratamiento
- 42. No se recomienda administrar antibióticos cuando se sospecha o se constata una neumonía en niños pequeños (menores de 2 años) con síntomas respiratorios leves.
- 43. Vía de administración del antibiótico, depende de: Edad del paciente. Gravedad del cuadro clínico (o radiológico). Eventual patología de base (factores de riesgo). Complicaciones presentes. Fiabilidad de la familia.
- 44. El tratamiento podrá efectuarse por vía oral si: El estado general es aceptable. La aceptación y tolerancia son buenas. No existen factores de riesgo adicionales que indiquen el ingreso y tratamiento hospitalario.
- 45. Elección del antibiótico Los más empleados son los betalactámicos orales o parenterales y los macrólidos. Para la elección del tratamiento empírico se dispone de dos criterios generales: La edad del niño y el germen más probable.
- 46. Duración del tratamiento Habitualmente de 7 días en las neumonías leves, no complicadas, alargándose a 10 (al menos 3 días asintomáticos) o incluso 14 en las neumonías graves.
- 47. En neumonías leves, puede ser eficaz el tratamiento durante 5 días con amoxicilina. En Chlamydia, se recomiendan 14 días En el mycoplasma de 7 a 10 días En ambos casos con eritromicina u otro macrólido. En el estafilococo, al menos 3 semanas.
- 48. Tratamiento general y sintomático Dieta blanda. Hidratación suficiente. Oxígeno si la saturación es inferior al 92% Antipiréticos. Antitusígenos (útiles en la tos no productiva). Fisioterapia respiratoria (puede ser perjudicial).
- 50. Oxigenoterapia Se suministrará oxígeno a todo niño que ingrese con oximetría inferior a 90% y se intentará inicialmente por medio de cánula nasal, máscara. El sistema de suministro de oxígeno se cambiará de acuerdo a los requerimientos de cada paciente.
- 51. Terapia Respiratoria Maniobras de terapia respiratoria que están dirigidas a limpiar la vía aérea tales como drenaje postural y presión espiratoria positiva.
- 52. Conclusiones
- 53. Un buen acceso a los servicios de salud, una buena intervención por parte del personal de salud, antibiótico adecuado y pueden reducir hasta en 65% el número de muertes por neumonía. La vacuna presenta un impacto positivo en términos de la reducción de la mortalidad y de la morbilidad.
- 54. ¡Gracias por su atención!
