Cefalee ed emicrania
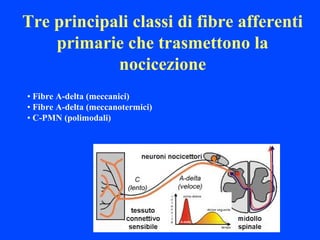
- 1. Tre principali classi di fibre afferenti primarie che trasmettono la nocicezione • Fibre A-delta (meccanici) • Fibre A-delta (meccanotermici) • C-PMN (polimodali)
- 2. Teoria del cancello di Melzack e Wall (1965) Esiste un centro di modulazione del dolore nella sostanza gelatinosa del corno midollare post., principalmente a livello delle lamine I, II, V. Cancello chiuso: la fibra Aβ stimola Qui viene esercitata un’inibizione variabile l'interneurone inibitorio, che va a bloccare la sulle afferenze del fascio spino-talamico. Tale fenomeno è legato alla presenza di trasmissione dell'impulso dolorifico al cervello interneuroni inibitori. Se prevalgono gli impulsi trasmessi dalle fibre A-delta l’azione inibitrice risulta aumentata (chiusura del cancello), al contrario se prevale l’azione delle fibre C ( chiusura del cancello) Cancello aperto: la fibra C blocca l'azione inibitoria dell'interneurone, per cui il segnale doloroso è libero di passare
- 7. Meccanismi algogeni elementari MECCANISMO ARTERIOSO E’ conseguente alla distensione del vaso. L’eccitazione delle strutture sensitive dell’avventizia dei vasi dilatati è responsabile del dolore • Parossistico: nel caso dell’emicrania • Continuo: ipertensione, febbre, intossicazioni • Secondario a compressione estrinseca, esercitata da traumi o secondaria a infiammazione (arterite temporale) MECCANISMO VENOSO E’ in rapporto alla distensione dei grossi seni della dura madre provocato da ipertensione venosa • Parossistico: cefalea da sforzo, traumatismi cranici o tumori • Continuo: anossie da insufficienza respiratoria o cardiaca
- 8. Meccanismi algogeni elementari MECCANISMO NEURALGICO • Parossistico: durata cortissima, dolore fulminate, accentuato dal contatto da zone trigger • Continuo: per compressione del nervo da tumori, aneurismi, infiammazioni MECCANISMO MIALGICO Può interessare i muscoli posteriori del collo, i m. masticatori o il m. temporale, con tensione dolorosa. Contratture tetaniche e delle meningi. Rigor nucalis come una delle componenti della cefalea meningitica. ALTRI MECCANISMI • Dolori di origine articolare o discale (temporo- mascellare o rachideo) MECCANISMI PSICOGENI
- 10. Cefalee Epidemiologia (prevalenza) • oltre 50% sono cefalee di tipo tensivo (donne –uomini 1/1) • Oltre il 30% sono emicranie (donne 3/uomini 1) • Circa il 10% sono altre cefalee sintomatiche o asintomatiche
- 11. Cefalee Prevalenza • Circa il 20%-40% della popolazione. L’elevata prevalenza è dovuta al fatto che le cefalee possono essere sintomo di molteplici patologie organiche ed inorganiche della più diversa eziologia .
- 12. Cefalee primarie (nessuna lesione nota causale e strutturale) • Emicrania • Cefalea tensiva • Cefalea a grappolo • Emicrania cronica parossistica • Cefalea indotta da particolari fattori scatenanti
- 13. Cefalee secondarie (cefalee sintomo di altre condizioni e patologie) • Emicrania indotta da farmaci • Cefalea cervicogenica • Nevralgia del trigemino • Cefalea post-traumatica • Processi espansivi endocranici • Sindrome di Tolosa-Hunt • Patologie cerebrovascolari • Altre vasculopatie (arterite temporale) • Processi flogistici cerebrali batterici e non • Processi flogistici extracranici • Intossicazioni da alcool, ed altre sostanze
- 14. CEFALEE SINTOMATICHE • Tumori cerebrali • Meningiti ed emorragie subaracnoidee • Accidenti emorragici cerebrali ed ischemici • Nevralgie cervicali CEFALEE PSICHICHE • Dolore variabile, impressione di bruciore, di tensione o gonfiore, a topografia variabile, più frequente al vertice ed alla nuca. Durata variabile, associata ad insonnia. Cefalea d’attenzione. CEFALEE POST-TRAUMATICHE Precoci: • sintomatiche di una complicanza endocranica cerebro- meningea Tardive: • conseguenza diretta dell’impatto del trauma cranico • origine cervicale • origine psichica
- 15. Cefalee secondarie • 5. CEFALEA ATTRIBUITA A TRAUMA CRANICO E/O CERVICALE • 5.1Cefalea post-traumatica acuta • 5.2Cefalea post-traumatica cronica • 5.3Cefalea acuta attribuita a colpo di frusta (S13.4) • 5.4Cefalea cronica attribuita a colpo di frusta (S13.4) • 5.5Cefalea attribuita ad ematoma intracrancio traumatico • 5.6Cefalea attibuita ad altri traumatismi cranici e/o cervicali (S06) • 5.7Cefalea post-craniotomia • • 6. CEFALEA ATTRIBUITA A DISTURBI VASCOLARI CRANICI O CERVICALI • 6.1Cefalea attribuita a ictus ischemico o attacco ischemico transitorio • 6.2Cefalea attribuita a emorragia intracranica non traumatica • 6.3Cefalea attribuita a malformazione vascolare che non ha sanguinato6.4Cefalea attribuita ad arterite • 6.5Dolore a partenza dall'arteria carotide o vertebrale • 6.6Cefalea da trombosi venosa cerebrale (CVT*) • 6.7Cefalea da altro disturbo vascolare intracranico
- 16. Cefalee secondarie • 7. CEFALEA ATTRIBUITA A DISTURBI INTRACRANICI NON VASCOLARI • 7.1Cefalea da ipertensione liquor • 7.2Cefalea da ipotensione liquor • 7.3Cefalea da malattie infiammatorie non infettive • 7.4Cefalea attribuita a neoplasia intracranica • 7.5Cefalea attribuita a iniezione intratecale • 7.6Cefalea attribuita a crisi epilettiche • 7.7Cefalea attribuita a malformazione di Chiari tipo I • 7.8Cefalea e deficit neurologici transitori con linfocitosi liquorale • 7.9Cefalea attribuita ad altra patologia intracranica non vascolare • • 8. CEFALEA ATTRIBUITA ALL'USO DI UNA SOSTANZA O ALLA SUA SOSPENSIONE • 8.1Cefalea da uso o esposizione acuti a una sostanza • 8.2Cefalea da uso eccessivo di farmaci • 8.3Cefalea come evento avverso attribuito all'uso cronico di farmaci • 8.4Cefalea da sospensione di sostanze • • 9. CEFALEA ATTRIBUITA AD INFEZIONE • •
- 17. Cefalee secondarie • 10. CEFALEA ATTRIBUITA A DISTURBI DELL'OMEOSTASI • 10.1Cefalea da ipossia o ipercapnia • 10.2Cefalea da dialisi • 10.3Cefalea da ipertensione • 10.4Cefalea da ipotiroidismo • 10.5Cefalea da digiuno • 10.6Cefalea cardiaca • 10.7Cefalea da disordini dell'omoestasi • • 11. CEFALEA O DOLORI FACCIALI ATTRIBUITI A DISTURBI DEL CRANIO, COLLO, OCCHI, ORECCHIE, NASO, SENI PARANASALI, DENTI, BOCCA, O ALTRE STRUTTURE FACCIALI O CRANICHE • 11.1Cefalea attribuita a disturbi del cranio • 11.2Cefalea attribuita a disturbo del collo • 11.3Cefalea attribuita a disturbi oculari • 11.4Cefalea attribuita a disturbi dell'orecchio • 11.5Cefalea attribuita a rinosinusiti • 11.6Cefalea attribuita a disturbi dei denti • 11.7Cefalea o dolori facciali da disturbi dell'articolazione temporo-mandibolare • 11.8Cefalea attribuita ad altri disturbi del cranio, collo, orecchie, naso, seni paranasali
- 18. Cefalee secondarie • 12. CEFALEA ATTRIBUITA A DISTURBI PSICHIATRICI • 12.1Cefalea attribuita a disturbo da somatizzazione • 12.2Cefalea attribuita a disturbo psicotico
- 19. Farmaci efficaci nella terapia della Cefalea di tipo tensivo
- 20. Sintomi di cefalee sintomatiche • Comparsa per la prima volta di una cefalea di intensità insolita • Febbre, meningismo • Stato neurologico anormale (sintomi neurologici focali) • Cefalea sempre più intensa • Sintomi di aumento della pressione intracranica (offuscamento della coscienza, papilla da stasi, vomito a digiuno)
- 21. Sintomi di gravi patologie alla base della Cefalea
- 22. Eziologia di 927 sindromi dolorifiche a localizzazioni prevalentemente unilaterale nella faccia e nella testa % N. • Emicrania 546 • Nevralgia del trigemino 155 • Dolori facciali atipici 78 • Nevralgia di Horton 74 • Sindrome di Costen 34 • Arterite craniale 22 • Nevralgia nasociliare 11 1 Nevralgia glossofaringea 3 • Nevralgia auricolotemporale 3 1 Nevralgia di Sluder 1
- 23. Anamnesi • Fattori scatenanti: legati a situazioni, a sforzo fisico, a stress? • Decorso: iperacuto, acuto o ad inizio lento, persistente e con scomparsa spontanea • Carattere del dolore: penetrante, lancinante, pulsante, opprimente? • Sintomi concominanti: vegetativi, disturbi della vista, altri sintomi neurologici focali? • Frequenza? • Ereditarietà
- 24. Emicrania • Patologia caratterizzata da attacchi intermittenti di cefalea associati a manifestazioni vegetative, senza etiologia sintomatica • Prevalenza circa 10-30% (donne 3/uomini 1) • Età di insorgenza: 15-25 anni, di rado dopo i 40 • Frequenza familiare aumentata (emicrania emiplegica familiare) • Fattori scatenanti l’attacco: stress, cambiamenti orari e ritmo sonno-veglia, alimentazione (alcool, soprattutto vino rosso, cioccolato, frutti tropicali, formaggio, caffeina: astinenza improvvisa dopo consumo elevato), rumore, altitudine elevata, freddo, traumi, cambiamenti ormonali ( mestruazioni, contraccettivi orali, terapia ormonale sostitutiva nel climaterio/menopausa)
- 25. Emicrania • Fase prodromica: prima di un attacco, nel 50% dei casi: appetito esagerato, iperattività, ipersensibilità sensoriale, stanchezza, depressione, stipsi • Fase algica: dolore pulsante, sincrono con il battito cardiaco, a distribuzione emicranica, durata 4-72 h, lacrimazione dell’occhio e turgore delle narici, fotofobia e fonofobia, nausea e vomito
- 26. Emicrania Frequenza: 10% della popolazione • EMICRANIA COMUNE: La crisi è preceduta da prodromi: disgusto verso gli alimenti o bulimia, meteorismi intestinali, modificazione dell’umore. Emicrania dx o sin. Pulsante, sincronia con i battiti cardiaci. Fotofobia e fonofobia. Nausea, vomito, sensazioni di vertigini, lacrimazione degli occhi, turgore delle narici. Durata 3-4 ore in genere.
- 27. Emicrania • EMICRANIA OFTALMICA: Prodromi con fenomeni eccitatori a livello occipitale, con fosfeni, scotomi o emianopsia. Dopo 20-30 min. diminuiscono i fenomeni visivi ed inizia la fase algica. Durante la fase prodromica, spesso il campo visivo è alterato, in maniera transitoria. • EMICRANIA COMITATA Fase pre-emicarnica con sintomatologia analoga alla emicrania oftalmica o con parestesie emilaterali (che durano 20-30 min. con una topografia cheido orale (regione peribuccale e mano) o aventi le caratteristiche di una marcia progressiva Possibili anche turbe del linguaggio o emiparesi. Diagnosi differenziale con il TIA
- 28. Ereditarietà ed Emicrania • Affezione familiare, trasmessa in genere in maniera dominante. • Sono più colpite le donne. • La penetranza del gene è incompleta. • La predominanza femminile non è legata al particolare modo di trasmissione genetica bensì a fattori endocrino-metabolici capaci di innescare le crisi.
- 29. Conoscenze attuali circa la genetica dell’Emicrania
- 30. FATTORI ENDOCRINI: • La pubertà corrisponde all’esordio dell’emicrania. • La gravidanza e la menopausa determinano l’arresto delle crisi. • Gli ormoni sessuali femminili giocano un ruolo fondamentale tra i fattori scatenanti. • La mestruazione accentua le crisi • Emicrania scatenata dalla pillola antifecondativa FATTORI PSICO-AFFETTIVI ALLERGIA • Presenza nelle famiglie con emicrania di casi con asma, orticaria ed altre malattie immuno-allergiche
- 31. Emicrania con aura • Presenza di sintomi neurologici variabili, che precedono la crisi della emicrania e sono legati probabilmente a fenomeni di vasocostrizione in aree specifiche del cervello • Emicrania retinica (scotomi fino alla cecità monoculare) • Emicrania oftalmica (scotomi centrali occipitali) • Emicrania oftalmoplegica (paresi dei muscoli oculari) • Emicrania basilare (circolo posteriore con parestesie e vertigini, cefalea occipitale) • Emicrania emiparetica, emiparestesica, etc. • Sindrome cheido-orale: parestesie alle punte delle dita ed all’angolo della bocca. Ischemia talamica
- 32. PATOGENESI • Una fase di vasocostrizione arteriolare corticale che spiega le manifestazioni prodromiche visive, sensitive, afasiche • Una fase di vasodilatazione contemporanea al dolore • Aumentata escrezione urinaria del 5-idrossi-indolo acetico nel corso della crisi (Sicuteri 1961) • Alti livelli di serotonina ematica prima della crisi e successiva sua diminuzione • Le piastrine degli emicranici ritengono meno bene la serotonina • All’inizio della crisi, liberazione di serotonina dalle piastrine • Escrezione urinaria di metaboliti della serotonina • Abbassamento secondario della serotonina plasmatica
- 33. Emicrania Fisiopatologia • Cefalea: si ipotizza una attivazione del sistema trigemino-vascolare di genesi incerta, con vasodilatazione • Aura: si ipotizza un disturbo funzionale neuronale (spreading depression) a seguito di attivazione del sistema trigemino vascolare • Emicrania emiplegica familiare: mutazione dei geni che regolano il canale P/Q-Ca localizzato sul cromosoma 19p13, dominante. Un altro gene è stato localizzato sul cromosoma 1 e codifica per una sottounità della pompa sodio-potassio, alterando il bilancio ionico della cellula.
- 34. Emicrania- fisiopatologia • L’alterazione dell’equilibrio dei canali ionici potrebbe alterare nei neuroni il controllo della liberazione di neurotrasmettitori, inondando il cervello di neurotrasmettitori eccitatori, come il glutammato, attraverso l’attivazione del sistema trigemico-vascolare nel tronco cerebrale. • Questo generatore di emicrania è stato visualizzato con l’aiuto della PET: nel corso di un attacco emicranico il nervo attivato libera neuropeptidi come CGRP (Calcitonin Gene Related Peptide), la neurochinina A o la sostanza P. • In conseguenza di ciò, si attivano i nocicettori (recettori del dolore), che a loro volta trasformano la pulsazione pressocchè impercettibile dei vasi sanguigni delle meningi in dolore pulsante e martellante tipico dell’emicrania.
- 35. La Teoria Centrale è basata su diverse evidenze: • L’Aura emicranica è mediata dalla corteccia visiva. • L’emicrania può essere associata a modificazioni del flusso ematico e dell’attività elettrica. • I sintomi prodromici (modificazioni dell’umore, sonnolenza arsura sbadigli) suggeriscono un’alterazione della funzione ipotalamica. • Spesso il SN autonomo è chiaramente coinvolto. • Alcune strutture troncoencefaliche come il Locus coeruleus ed il Nucleo del Rafe Dorsale sono importanti nella modulazione del dolore e stimolati scatenano una riduzione del flusso ematico il primo ed un incremento il secondo
- 36. Neurotrasmettitori e cefalea • Noradrenalina, media vasocostrizione ma anche vasodilatazione ed interviene nel rilascio dei NEFA. • Dopamina, gli antagonisti come la metoclopramide possono diminuire la cefalea. • Gli amminoacidi eccitatori come il Glu possono avviare la modificazione dell’attività elettrica e possono scatenae l’attacco. • Glu, neuropeptideY, CGRP, VIP hanno azione vasodilatatoria e rientrano nei meccanismi della sensitizzazione centrale. • Istamina, tiramina, feniletilamina possono essere coinvolte. • Gli oppioidi endogeni sono tra i fattori che modulano il dolore emicranico ma i risultati di studi in merito sono contrastanti • Le prostaglandine sembrano essere responsabili della vasodilatazione.
- 37. Piastrine Liberazione di serotonina Eliminazione urinaria Aumentata permeabilità SH.I.A.A della parete vascolare Serotonina ematica Trasudazione di plasmakimine algogene (bradichinina) Vasodilatazione arteriosa Diminuzione della soglia dolorifica dei recettori sensitivi al dolore Cefalea Vascolare
- 38. Approccio per gradi alla farmacoterapia dell’Emicrania
- 39. TRATTAMENTO DELLA CRISI • Antalgici • Antiemicranici specifici (tartrato di ergotamina, didroergotamina, triptani) TRATTAMENTO PROFILATTICO • Diidroergotamina • Antiserotoninici: metisergide • Lisuride • Pizotifen • β-bloccanti (propanololo e pindololo) • 5-idrossitriptofano • Antidepressivi • Calcio-antagonisti • Triptani • Ac.valproico e topiramato
- 40. Agonisti dei recettori 5-HT1 • Capostipite di questo gruppo di farmaci e' il sumatriptan, raccomandato dalle linee-guida per il trattamento degli attacchi emicranici di elevata o moderata intensità. Va utilizzato per gli attacchi di lieve entita' solo nel caso in cui gli altri farmaci sintomatici siano risultati inefficaci o controindicati. Si tratta di un agonista selettivo dei recettori 5-HT1 in grado di indurre vasocostrizione dei grossi vasi cerebrali. Rappresenta probabilmente uno fra i farmaci piu' efficaci nel trattamento sintomatico dell'emicrania, ma il suo uso e' limitato dall'incidenza relativamente elevata di effetti collaterali (per lo piu' innocui, ma fastidiosi), nonche' dalla significativa occorrenza di recidive dell'attacco emicranico nell'arco delle 24 ore successive alla assunzione. Per tale ragione, numerosi altri farmaci della stessa classe, ma dotati di maggiore selettivita' (rizatriptan, zolmitriptan) sono disponibili in commercio, mentre altri (naratriptan, eletriptan), sono in fase avanzata di sperimentazione. •
- 41. Derivati dell'ergot • La diidroergotamina e l'ergotamina sono efficaci nel trattamento sintomatico dell'emicrania in virtu' della marcata attivita' vasocostrittrice sui vasi centrali e periferici e della depressione dell'eccitabilita' dei neuroni serotoninergici centrali. Trovano indicazione nel trattamento delle crisi di intensita' moderata o severa nei soggetti con bassa frequenza di crisi (per il possibile rischio di fenomeni di abuso/dipendenza in soggetti con frequenza medio-alta) e nelle crisi resistenti al sumatriptan o agli analgesici. • Possono essere utilizzati nel trattamento di crisi lievi solo in caso di insuccesso degli analgesici. • Non vanno mai associati al sumatriptan (e' necessario un intervallo di almeno 24 ore fra l'assunzione di ergot-derivati e sumatriptan). • La diidroergotamina e' da preferire all'ergotamina per la minore incidenza di effetti collaterali. Le riserve sull'uso specie di quest'ultima sostanza come sintomatico della crisi emicranica derivano dalla sua scarsa tollerabilita' e potenziale tossicita'. Gli effetti collaterali di piu' comune riscontro sono: nausea, vomito, dolori addominali, diarrea, vertigini, crampi muscolari e parestesie distali, e piu' raramente sincopi, dispnea, disturbi stenocardici, crisi ipertensive, claudicatio agli arti inferiori. E' da qualche mese disponibile per il trattamento sintomatico delle crisi una preparazione spray di diidroergotamina mesilato, che rappresenta il primo farmaco antiemicranico per uso endonasale in commercio Rispetto all'ergotamina, il farmaco sembra dare effetti indesiderati di minor frequenza ed intensita', e per lo piu' limitati alla sede di applicazione (rinite).
- 42. Analgesici • Numerose sono le sostanze dotate di attivita' sia anti-infiammatoria che analgesica proposte nel trattamento sintomatico dell'emicrania. Il loro comune meccanismo d'azione sembra principalmente legato all'inibizione della sintesi delle prostaglandine, secondaria al blocco della ciclossigenasi. • Trovano indicazione nel trattamento delle crisi di intensita' lieve o moderata, quando la loro efficacia comporti anche l'eliminazione della disabilita', oppure nel trattamento delle crisi di forte intensita' in presenza di controindicazioni per il sumatriptan o per i derivati dell'ergot. Potenzialmente meno efficaci degli agonisti serotoninergici se utilizzati da soli, gli analgesici mostrano efficacia confrontabile quando usati in combinazione con antiemetici. • Esistono, poi, in commercio varie formulazioni in cui l'analgesico e' associato a caffeina per migliorarne assorbimento ed efficacia.
- 43. Antiemetici • La metoclopramide ed il domperidone trovano indicazione da soli nelle crisi emicraniche con dolore lieve, ma associato a nausea e/o vomito.
- 44. Terapia dell’attacco • FANS • Antiemetici • Triptani
- 45. Terapia dell’attacco: FANS • Paracetamolo:10-15mg/kg per os, sublinguale, rettale • Ibuprofene,Ketoprofene…. • ASA?, Nimesulide?
- 46. Terapia dell’attacco: antiemetici • Antagonisti della dopamina: effetto antiemetico ed effetto sedativo • Effetti avversi: sedazione, segni extrapiramidali,distonie, discinesie tardive, ipotensione ortostatica • N.B.: utili come adiuvanti
- 47. Terapia dell’attacco: Triptani • Agonisti sui recettori 5-HT1B/1D: inibizione della depolarizzazione delle fibre sensitive trigeminali, del rilascio di neuropeptidi vasoattivi e della vasocostrizione • Efficacia sia sul dolore che sui sintomi associati. • Sumatriptan : 10 mg in spray nasale: 1 puff in 1 narice. > 12 aa
- 48. Terapia dell’attacco: Triptani • Effetti avversi: astenia, sensazione di sbandamento, vertigini, secchezza delle fauci,torpore,arrossamento, sensazione di caldo. Irritazione e bruciore transitorio nel naso, aumento transitorio della pressione arteriosa, epistassi, nausea, vomito. • Controindicazioni: ipersensibilità nota, patologia vascolare ischemica, insufficienza epatica o renale grave,ipertensione non controllata, tp con derivati dell’ergot,altri agonisti 5-HT1B e IMAO
- 49. Farmacologia comparativa dei triptani orali
- 50. Farmaci efficaci nel trattamento acuto dell’Emicrania Farmaco Dose
- 51. Farmaci efficaci nel trattamento acuto dell’Emicrania Farmaco Dose Dopamino-Antagonisti
- 52. Profilassi • Quali pazienti? • Pazienti con diagnosi di cefalea primaria • Quando? • Con attacchi > 4/al mese,durata > 4 ore, di intensità medio- grave, insoddisfacente effetto della terapia sintomatica • Perché? • Per ridurre la frequenza e l’intensità degli attacchi, ridurre il grado di disabilità e migliorare la qualità di vita, evitare l’eccessivo uso di farmaci sintomatici
- 53. Profilassi • Calcio-antagonisti • Beta-bloccanti • Antistaminici • Antiepilettici
- 54. Profilassi • 5 idrossitriptofano: 5mg/kg/die in 2 somministrazioni ( max 200 mg) • Levotriptofano+Mg+niacina: 2 bustine o 2 cpr la sera (max 350mg) • Vitamine B2, B6, B12 • Mg
- 55. Profilassi: Calcio-antagonisti • Azione vasodilatatoria e sui vari sistemi neurotrasmettitoriali • Effetti avversi: sonnolenza, aumento ponderale • Controindicazioni: cardiopatie aritmiche, obesità, insufficienza epatica, disturbi piramidali. • Flunarizina : 5 mg/die,unica somministrazione serale
- 56. Profilassi: Beta-bloccanti • Meccanismo d’azione antiemicranico tuttora sconosciuto • Effetti avversi: bradicardia,ipotensione,aumento dell’appetito,disturbi del sonno, disturbi della memoria,depressione • Controindicazione: asma bronchiale,blocco A- V,insufficienza cardiaca,diabete,vasculopatie periferiche,depressione • Propanololo:1-3mg/kg/die in due-tre somministrazioni,titolato e sospeso gradualmente e con monitoraggio PA e FC
- 57. Profilassi: anti-istaminici • Ciproeptadina: considerato antagonista serotoninergico con azione anti-istaminica. Successivamente ne è stata evidenziata anche l’azione calcio antagonista • 0,25mg/kg/die in unica somministrazione serale • Effetti avversi: sonnolenza,vertigini,aumento di peso • Controindicazioni: glaucoma, ulcera peptica
- 58. Profilassi: anti-epilettici • Acido valproico • Carbamazepina* • Topiramato • Lamotrigina° • Gabapentin* • Tiagabina • Levetiracetam * Soprattutto usati nelle nevralgie; ° Efficace sull’aura emicranica ma non sul dolore.
- 59. Patent foramen ovale and migraine: a quantitative systematic review. Schwedt TJ, Demaerschalk BM, Dodick DW. Cephalalgia. 2008 May;28(5):531-40 . • Anche se la chiusura del forame ovale sembra contribuire al miglioramento dell’emicrania, non vi sono nella letteratura evidenze sufficienti al momento per avere delle conclusioni definitive.
- 60. Cefalea a grappolo Cefalea idiopatica con dolore a comparsa periodica, sotto forma di attacchi unilaterali, associati a sintomi irritativi autonomici localizzati • Epidemieologia: 1/10.000 Uomini 4/donne 1. Età 25-30 anni. Frequenza episodi 1-3 anno • Dolore molto intenso e costante, laterale e bilaterale, lancinante, in sede orbitale, sopraorbitale e/o temporale, frontale, quasi sempre dallo stesso lato. • Frequenza degli attacchi: a grappolo, durata da 15 a 180 minuti, comparsa frequente di notte. Sintomi neurovegetativi (lacrimazione, congestione congiuntivale e nasale, rinorrea, sudorazione ed arrossamento della fronte e del viso, miosi, ptosi ed edema palpebrale
- 61. Algia vascolare della faccia (S.Sluder- Horton o Cefalea a grappolo) • Esordio a circa 30 anni. Non familiarità. Spesso antecedenti episodi di emicrania. • Crisi dolorosa debutta con una localizzazione fissa (occhio, regione orbitaria, mascellare sup.). Nausea e vomito. Non fenomeni comitati. • Costanti lacrimazione unilaterale, emofatalmia, miosi con iniezione congiuntivale, sensazioni di ostruzione nasale, rinorrea unilaterale, variazione di colore dell’emifaccia con sudorazione localizzata. • Crisi di 1-2 ore, ripetutesi a grappolo nella stessa giornata. Frequenza maggiore in autunno o primavera.Aumento di Istamina. • Terapia: Sensibilitazione all’istamina Farmaci vasocostrittori derivati dell’ergotamina Farmaci antiserotoninici Farmaci beta-bloccanti
- 62. Cefalea a grappolo • Fattori scatenanti: alcool, nitroglicerina, istamina, luce intensa, nicotina, altitudine (montagna, aereo)
- 63. Cefalea a grappolo • Terapia dell’attacco acuto: gli oppiacei o gli analgesici con azione periferica sono inefficaci! • Inoculazione di ossigeno per 15 minuti, in posizione seduta • Sumatriptan 6mg sc, eventualmente ripetere dopo 2 h, massimo 12 mg/24h o 24mg/settimana. • Somministrazione ipsilaterale nasale di lidocaina spray, diidroergotamina 1mg im, mai contemporaneamente al sumatriptan.
- 64. Cefalea a grappolo profilassi • 1 scelta: Verapramil per 7 giorni aumentando gradualmente fino a 3x80 mg/die (controllo della p.a.); corticosteroidi, prednisone 2x50mg/die • 2 scelta: Litio carbonato 250 x 3 (controllare i livelli plasmatici); Valproato di sodio (fino a 1200 x 3).Controllo ammoniemia • 3 scelta: Metisergide 4-10 mg/die • A scopo profilassico, diidroergotamina circa 2 ore prima dell’attacco, quando si può prevedere il suo eserdio
- 65. TEST DI INDUZIONE TEST DI ESTINSIONE • Test all’istamina: 1 mg • Ergotamina: 1 mg e.v. istamina bicloridrato • Indometacina: 100 mg sottocute (cefalea a e.v. (inibitore grappolo) bradichininico) • Test alla trinitrina: 1-2 • Diazepam: 10 mg e.v. mg trinitrina (cefalee psichiche) sublinguale • Test alla reserpina: 1 mg e.v.
- 67. FLOW CHART 1° visita Fattori di rischio per DIAGNOSTICA Cefalee secondarie anamnesi Cefalee pericolose CEFALEA GIOVANILE Consegna diario (LG IHS, 2005) cefalea •Esami ematobiochimici •Visite specialistiche (ORL Esame obiettivo •Esami strumentali Colloqui generale e di laboratorio diagnostici e neurologico •EEG NPI- •TC e/o RM encefalo NO Segni neurologici SI e/o AngioRM paziente- •Ecodoppler TSA famiglia • esami ematobiochimici •Doppler transcranico • Eeg •Esame liquor • visita oculistica Non alterati alterati CEFALEA PRIMARIA CEFALEA SECONDARIA
- 68. Nevralgie facciali • Idiopatica • Sintomatica (TN: sclerosi multipla, tumori dell’angolo ponto cerebellare, lesioni vascolari, post-herpes, post-trauma dopo fratture della base del cranio, etc. GN: tumori dell’angolo ponto-cerebellari, lesioni vascolari, tumori faringei, processi tonsillari.
- 69. Nevralgie facciali Patologie dolorose croniche con attacchi improvvisi e rigorosamente unilaterali nella zona di innervazione dei nervi affetti • Nevralgia del trigemino • Nevralgia del glossofaringeo • Nevralgia del nervo laringeo superiore • Età di esordio: 50-80 anni
- 70. Nevralgia essenziale del trigemino • Colpisce soprattutto l’individuo adulto nella seconda metà della vita • E’ caratterizzata da dolori parossistici, intermittenti, unilaterali e strettamente localizzati in una o più branche del trigemino
- 71. Nevralgia del trigemino • Nevralgia essenziale (esame neurologico normale e negatività degli esami diagnostici) • Nevralgia sintomatica
- 72. Nevralgia del trigemino (storia) • Tic doloroso della faccia (Andrè, 1756) • Nevralgia epilettiforme (Trousseau) • Epidemiologia: 5 nuovi casi all’anno/100.000 abitanti • Rari casi familiari
- 73. Nevralgia del trigemino (Età di insorgenza) • E’ una malattia dell’età media e della senescenza. • Tre volte su quattro, il dolore sopraggiunge dopo i 50 anni di età; l’esordio dopo i 70 anni non è raro. • Le forme giovanili devono far sospettare una nevralgia sintomatica, specialmente nel quadro delle malattie demielinizzanti e tumorali • La frequenza è costantemente superiore in tutte le casistiche nelle donne (2 uomini su 3 donne)
- 74. Nevralgia del trigemino Semeiologia clinica • Caratteristiche del dolore • Topografia del dolore • Condizioni di scatenamento del dolore • Negatività dell’esame neurologico
- 75. Nevralgia del trigemino Caratteristiche del dolore • Il dolore è intenso e parossistico; ad accessi, nella maggior parte dei casi tipo scossa elettrica, talvolta a morsa o urente. Le crisi sono molto brevi, di un secondo circa, ma possono raccogliersi in salve e dare luogo ad accessi di 1 o 2 minuti; tra una crisi e l’altra non c’è dolore. • La frequenza degli accessi determina la gravità della malattia e varia da 5-10 al giorno nelle forme benigne a crisi subentranti nelle forme gravi.
- 76. Nevralgia del trigemino Caratteristiche del dolore • L’intensità del dolore è molto elevata. • Sotto l’effetto del dolore, il paziente si immobilizza, cessa qualsiasi attività, emivolto è contratto. • Nel corso di accessi violenti si possono produrre alcuni fenomeni vasomotori (arrossamento dei tegumenti, congestione dell’occhio o della mucosa nasale)
- 77. Nevralgia del trigemino Topografia del dolore • E’ unilaterale, sempre localizzata nel territorio di innervazione del trigemino, limitata ad una delle sue tre branche (40% quella mascellare superiore; 20 % alla mandibolare; 10% branca oftalmica)
- 78. -branca oftalmica: emifronte, occhio, palpebra sup. -branca mascellare sup.: regione sopraorbitaria, palpebrale inf., ala del naso, labbro sup., gengiva sup. -branca mascellare inf.: mento, labbro inf., mascella inf., -gengiva inf., emilingua ant.
- 80. Ophthalmic Nerve Branches A. Infratrochlear B. Anterior Ethmoid C. Posterior Ethmoid D. Lacrimal E. Supraorbital F. Supratrochlear G. Nasociliary
- 81. Maxillary Nerve Branches A. Zygoticaticotemporal B. Zygomaticofacial C. Post. Sup. Alveolar Brs D. Nasopalatine E. Greater Palatine F. Lesser Palatine G. Mid. & Ant. Alveolar Brs H. Infraorbital
- 82. Mandibular Nerve Branches A. Auriculotemporal B. Lingual C. Inferior Alveolar D. N. to the Mylohyoid E. Mental F. Buccal
- 83. Facial Nerve Branches-Branchiomotor The branchiomotor component of the facial nerve controls the muscle of facial expression through five branches which are distributed in the superfical fascia of the head and neck. These branches include: A.Temporal - auricular and fronto-occipitalis muscles B.Zygomatic - muscles of the zygomatic arch and orbit C.Buccal - muscles in the cheek and above the mouth D.Mandibular - muscles in the region of the mandible E.Cervical - the platysma muscle
- 84. Nevralgia del trigemino Condizioni di scatenamento del dolore • Stimolazione diretta di un territorio cutaneo (zone grilletto) • La palpazione, lo sfioramento superficiale della pelle, il contatto della lingua sulla mucosa sono gli stimoli più efficaci; generalmente sono inefficaci le stimolazioni termiche e dolorose e la pressione forte sulla zona grilletto. • A volte i pazienti tentano di prevenire gli accessi con una forte pressione ed evitano tutte le azioni che possono produrre stimoli, come radersi,vestirsi, lavarsi i denti, truccarsi, etc.
- 85. Nevralgia del trigemino Condizioni di scatenamento del dolore • L’accesso può essere provocato anche in maniera indiretta, tramite la parola, la mimica, la risata o l’alimentazione. • Gli attacchi notturni sono rari, a causa della riduzione degli stimoli provocanti • Ad ogni crisi dolorosa segue un periodo refrattario di 1 o 2 minuti, in cui gli stimoli tattici sono inefficaci; i pazienti ne approfittano per mangiare, parlare, lavarsi, etc.
- 86. Nevralgia del trigemino Negatività dell’esame neurologico • Perfetta sensibilità della faccia ed in particolare della cornea • Assenza di compromissione della radice motoria del V (paralisi masticatoria) e di altri nervi cranici (facciale, cocleo-vestibolare, oculomotore) • Assenza di una sindrome piramidale, cerebellare o di un interessamento sensitivo. • Normalità neurologica al di fuori della crisi.
- 87. Nevralgia essenziale del trigemino • La patogenesi non è chiara. • Sembra avere un certo ruolo la degenerazione della mielina del nervo, che causa la trasmissione di anomali messaggi dolorosi. • Il danno alla guaina mielinica può essere dovuto ad anomalie vascolari, tumori, sclerosi multipla, lesioni del nervo, o anche a fenomeni degenerativi legati all’invecchiamento
- 88. Nevralgia del trigemino Criteri per la diagnosi • Dolore tipo scossa elettrica, breve, intenso, superficiale • Assenza di dolore tra un attacco e l’altro • Territorio strettamente monolaterale • Dolore localizzato nel territorio di una o piu’ branche del trigemino • Inizio e fine improvvisi dell’accesso • Presenza di una zona grilletto per gli stimoli nocicettivi • Assenza di deficit sensitivo obiettivo • Età superiore ai 60 anni
- 89. Nevralgia del trigemino Evoluzione • Evoluzione discontinua, con periodi di remissione a volte lunghi. • La malattia generalmente si aggrava presentando contemporaneamente remissioni più brevi ed attacchi più frequenti
- 90. Nevralgia del trigemino Forme cliniche • Forma con coinvolgimento vasomotorio da attivazione simpatica • Forma cronica • Forma secondaria ad intervento chirurgico • Forma bilaterale
- 91. Forma con coinvolgimento vasomotorio da attivazione simpatica • Si associa a dolore facciale continuo, urente, con arrossamento contemporaneo dell’emivolto, lacrimazione e rinorrea.
- 92. Nevralgia del trigemino Diagnosi differenziale • Cefalea a grappolo • Arterite temporale di Horton • Algie facciali non nevralgiche • Algie facciali psicogene • Nevralgie non trigeminali (nevralgia del glossofaringeo) • Nevralgie sintomatiche
- 93. Nevralgia del trigemino Nevralgia sintomatica • Processi tumorali dell’angolo ponto- cerebellare • Sclerosi multipla • Siringobulbia e malformazioni della cerniera atlanto-occipitale • Malformazioni vascolari (mega-dolico- arteria vertebrale) e conflitti neurovascolari
- 94. Nevralgia essenziale del trigemino PATOGENESI • Modificazione ossee della rocca petrosa o calcificazione della loggia fibrosa che avvolge il ganglio di Gasser (cavo di Meckel) • Lesioni arteriosclerotiche con ateromi del tronco basilare o delle sue branche • Megadolicotroncobasilare • Lesioni periferiche sul tronco nervoso • Teoria centrale
- 95. Nevralgia del trigemino in ectasia dell’arteria basilare Angio RM RM
- 96. A: A 63-year-old patient with right-sided trigeminal neuralgia. The root entry zone of the trigeminal nerve (curved arrow) is compressed by the superior cerebellar artery (straight arrow) and deviated laterally. B: A 65-year-old patient with left-sided hemifacial spasm. The root exit zone of the facial nerve (curved arrow) is compressed by the posterior inferior cerebellar artery (straight arrow) and deviated medially.
- 97. (A) Coronal MRTA of pons. Both trigeminal nerves are inidated (large curved arrows). Note compression of the right trigeminal nerve by a caudally looping superior cerebellar artery (small curved arrows). No evidence of compression of the left side. (B) Sagittal MRTA along the right trigeminal nerve (solid arrows) showing compression of the nerve superiorly at the root entry zone by the superior cerebellar artery (open arrow)
- 98. T2 weighted magnified image at the level of the pons. Both trigeminal nerves are visible as low signal intensity structures (black arrow) suspended within the high signal CSF. Note high signal intensity plaque (white arrow) extending posteriorly from the left trigeminal nerve root entry zone.
- 99. (A) Axial MRTA showing medial deviation of the left trigeminal nerve (straight arrow) by a well circumscribed low signal intensity rounded lesion (curved arrows). Note also low signal intensity area within the pons (open arrows) consistent with a demyelinating plaque. (B) Axial T2W image showing flattening of the left side of the pons (straight white arrows) by a tumour (T) which ha s a signal intensity slightly higher than CSF. The appearances are consistent with an epidermoid tumour. Note also areas of increased signal intensity (curved arrows) consistent with multiple sclerosis plaques.
- 100. (A) Corenal MRTA showing the right trigeminal nerve (straight arrow), barely visible because of pronounced compression, sandwiched betwenn the superior cerebellar artery above (open arrow), and another vessel below (curved arrow), presumably a branch of the anterior inferior cerebellar artery. (B) Maximum intensity projection angiogram showing caudal looping of the superior cerebellar artery (open curved arrow) and a further small vessel inferiorly (solid white arrow). The site at which the nerve was compressed between these two vessels is indicated (black arrow)
- 101. a b c Right trigeminal neuralgia cause by compression at the root entry zone by means of the superior cerebellar artery in a 71-year-old woman. (a) right superior cerebellar artery (large arrow) in contact with the root entry zone of right trigeminal nerve (small arrow). (b) downward loop of right superior cerebellar artery (arrow). (c) the right superior cerebellar artery (black arrow) in contact with the root entry zone of the right trigeminal nerve (white arrow).
- 102. a b c Right trigeminal neuralgia caused by compression at the root entry zone by means of the superior cerebellar and anterior inferior cerebellar arteries in a 49-year-ild man. (a) Coronal 3D FISP MR imaging (33/8m one signal acquired, 20° flip angle) shows the downward loop of the right superior cerebellar artery (open arrow) and the upward loop of the right anterior inferior cerebellar artery (solid straight arrow) compressing the root entry zone of the right trigeminal nerve (curved arrow). (b) MR angiorgram obtained by postprocessing the 3D FISP data set with a maximum intensity projection algorithm (coronal projection, rotated 30° to a right anterior oblique position) shows the downward loop of the right superior cerebellar artery (solid arrow) in proximity to each other near the root entry zone of the right trigeminal nerve. (c) Coronal contrastenhanced MP-RAGE MR image (10/4, one signal acquired, 12° flip angle) shows the right superior cerebellar artery (open arrow) and the right anterior inferior cerebellar artery (solid white arrow) compressing the root entry one of the right trigeminal nerve (solid black arrow). The vessels were identified by tracing them back to the basilar artery. The imaging findings were confirmed at surgery.
- 103. (A) Sketch at the midpontine level showing lesions of six MS patients with TN. Lesions found on MRI on the symptomatic side were all projected on the right. The common involved area is the entry zone of the fifth nerve; some lesions also involve trigeminal nuclei (nucleus sensorius principalis, nucleus spinal) at this level. (B) A 69-year-old man with secondary progressive MS since age 43 and first sympotms of TN at age 63. At the time of MRI he had frequent episodes of severe electric shock-like pain in the area of the right eye and cheek quality. An oval- shaped brainstem lesion follows the course of the pontine fifth nerve fibers (arrow). Another small hyperintense pontile lesion can be seen anteriorly on the right . (C) A 28-year-old man with first sensory symptoms of MS at age 27- Hypoesthesia in the distribution of the maxillary branch of the right trigeminal nerve gradually increased over 4 months. This further progressed and, besides resulting in permanent hypoesthesia in that area touching the upper lip and gingive, caused electric shock-like shooting pains to this area. A pontine lesion following the course of the fifth nerve fascicular fibers is dmonstrated on the trigeminal nuclei close to the floor of the fourth ventricle (long arrow). The plaque reaches to the junction of central and peripheral myelinin the nerve as it enters the pons (short arrow)
- 104. Decorso e prognosi • Una volta che la nevralgia si sia sviluppata è molto probabile che abbia un decorso caratterizzato da esacerbazioni e remissioni per molti anni. • Durante le esacerbazioni gli attacchi di dolore si possono sviluppare molte volte al giorno per settimane o mesi. • Una remissione spontanea può svilupparsi in ogni momento. • La ragione di queste fluttuazioni è sconosciuta
- 105. Terapia medica • La carbamazepina è il farmaco più efficace. Circa il 75% dei pazienti risponde al trattamento; la somministrazione può essere iniziata a piccole dosi 50-100 mg) e può essere aumentato. • Effetti collaterali: vertigini, sonnolenza, atassia, disturbi ematologici (agranulocitosi secondaria). • Dose terapeutica: 600-1200 mg/die • Una volta controllato il dolore, la dose viene progressivamente ridotta
- 106. Terapia medica • Fenitoina (200-300 mg; Buona efficacia; qialche effetto collaterale) • Baclofene (50-80 mg; Buona efficacia; pochi effetti collaterali) • Valproato di sodio (600-1200 mg; scarsa efficacia; effetti collaterali) • Gabapentin (1800-3600 mg; Buona efficacia, alcune effetti collaterali) • Clonazepan (4-8mg); scarsa efficacia, ipostenia generalizzata) • Lamotrigina (200-400 mg; Buona efficacia; qualche effetto collatterale) • Immunoglobuline intravenose (2003)
- 107. Altri farmaci • Oxcarbamazepina • Pimozide • Tizanidina • Topiramato • Antidepressivi
- 108. Terapia medica • L’assunzione irregolare dei farmaci prescritti non è efficace, dal momento che il loro livello plasmatico deve essere mantenuto in un range terapeutico. • Quando il paziente è senza dolore per 3-6 settimane, i farmaci sono lentamente ridotti.
- 109. Terapia nella fase acuta • Fosfenitoina endovena, 250 mg
- 110. Terapia chirurgica • La terapia chirurgica si basa su procedure semplici che bloccano la sensibilità del nervo, nelle sue diramazioni, attraverso il contatto con il nervo nella sua emergenza dal cranio sulla faccia o interventi più complessi a cielo aperto o radiazioni. • L’effetto è quello di bloccare l’attività elettrica che genera il dolore
- 111. Terapia chirurgica • Tali procedure si basano sul passaggio di un ago attraverso la cute nei punti di emergenza delle branche del trigemino, in anestesia locale. • Il nervo può essere compresso con glicerolo (iniezione di glicerolo), raffreddato (crioterapia), riscaldato (termocoagulazione o rizotomia a radiofrequenza) o compresso con un piccolo palloncino (compressione a palloncino) • Queste procedure lasciano una ipoestesia sulla faccia ed il periodo di sollievo varia da pochi mesi a pochi anni. • Possono essere ripetute
- 112. Terapia non medica • Blocco alcoolico della branca periferica (ricadute probabili dopo 6-18 mesi) • Effetti collaterali: transitoria perdita della sensibilità) • Termocoaculazione percutanea a radiofrequenza della radice sensitiva del nervo trigemino a partenza dal ganglio di Gasser (complicanze: danni alla carotide, ai nervi cranici adiacenti ed alla radice motoria del nervo trigemino; perdita della sensibilità corneale con problemi oftamologici)
- 113. Terapia non medica • Decompressione microvascolare • Radiochirurgia stereotassica con gamma knife
- 114. Decompressione microvascolare • E’ fatta una apertura dietro l’orecchio, attraverso la quale il chirurgo rimuove i vasi o le arterie che comprimono il nervo. • E’ necessario una anestesia generale ed un periodo di ricovero minimo di una settimana. • Il 95% dei pazienti migliora immediatamente dopo l’intervento e nel 75% dei casi non si hanno disturbi 5 anni dopo l’intervento
- 116. Radiochirurgia stereotassica con gamma knife • E’ una nuova procedura che si basa sulla creazione di una lesione sul nervo rilasciando una singola dose concentrata di radiazioni ionizzanti in una zona del nervo precisa, risparmiando il tessuto circostante • E’ una procedura non invasiva, che ha minimi effetti collaterali. • La terapia risulta in un miglioramento del quadro clinico che persiste per lungo tempo.
- 117. Trattamenti alternativi Anestetici • Capsaicina • Creme alla lidocaina • Spay nasale alla lidocaina • Gocce oculari di Proparacaina
- 118. Trattamenti alternativi • Omeopatia • Vitamina B12
- 119. Trattamenti alternativi Trattamenti muscolo-scheletrici • Queste terapia trattano prevalentemente i muscoli, determinando un rilassamento muscolare , che riduce il dolore. Hanno scarsa efficacia nella Nevralgia del trigemico, ma possono avere qualche effetto nelle forme atipiche • Chiroterapia, Mioterapia, Ospeoterapia
- 120. Trattamenti alternativi • Agopuntura • Trattamenti Laser • TENS (trattamento elettrico)
- 121. Nevralgia del glossofaringeo • Il dolore ha le stesse caratteristiche critiche della nevralgia del trigemino • La sede del dolore è a livello dell’amigdala, della base della lingua, dell’angolo della mascella e dell’orecchio. E’ unilaterale. • Gli accessi sono provocati dalla deglutizione • La terapia è analoga alla nevralgia del trigemino
- 122. Nevralgie atipiche del viso • Sono secondarie ad una reazione vasomotoria algogena (vasodilatazione ed edema) che a differenza delle emicranie prevale nel territorio dell’arteria mascellare interna. • Dolore continuo o pulsante localizzato ad una metà del viso, unilateralmente o bilateralmente, con possibile diffusione alle tempie, al collo, all’occipite o alla spalla, accompagnati da imponenti fenomeni neurovegetativi.
- 123. Sindrome di Charlin o Nevralgia del nervo nasale • Violente crisi dolorose al bulbo oculare, alla radice del naso, alla regine sopra-cigliare, aumentate dalla stimolazione di tali zone, soprattutto dalla compressione dell’angolo sup.interno dell’orbita. • Il dolore è preceduto da turgore della mucosa nasale, starnuti. • Iperemia ed edema congiuntivale; lacrimazione e fotofobia. • Le sedi della reazione vasomotoria sembrano essere i rami nasali dell’arteria mascellare interna ed i rami etmoidali dell’arteria oftalmica. • La terapia è analoga a quelle delle emicranie
- 124. Nevralgia occipitale o del gran nervo di Arnold • Il dolore è localizzato nella parte posteriore del cranio. Ha un carattere folgorante, ma può anche essere continuo. Esiste una ipo-anestesia del territorio del nervo o se il dolore è determinato dalla rotazione o flesso- estensione della testa può essere secondario a lesioni delle prime 3 vertebre cervicali. • La Carbamazepina non ha un grande effetto terapeutico • E’ spesso necessario la novocainizzazione o la alcolizzazione del nervo all’origine attraverso il muscolo trapezio
- 125. Sindrome di Costen • Si manifesta in soggetti mancanti i denti, nei quali la corretta posizione delle faccette articolari determina una degenerazione artrosica dell’articolazione temporo- mandibolare, dolorosa. • Turbe della motilità articolare, ipermobilità o lussazione alla mandibola, dolorabilità dell’articolazione • Ronzii, vertigini, ipoacusia • Alterazioni del gusto, diminuzione della saliva, parestesie, bruciori della lingua per compressione della corda del timpano (rama del VII m.c.) e del n.auricolo- temporale (ramo del V n.c.) • CEFALEA DIFFUSA • Terapia: adozione di protesi
- 126. Diagnostica di laboratorio • Esami di routine, soprattutto nei pazienti anziani • Misurazione della pressione arteriosa • Neuroimmagini (RM e TAC): prima manifestazione, con esordio acuto o iperacuto, in rapporto a sforzo fisico; modificazione dei sintomi consueti della cefalea; presenza di sintomi neurologici concomitanti o crisi epilettiche; sintomi da ipertensione endocranica. Non è necessaria una diagnosi per immagini nel caso di emicrania con aura.
- 127. Diagnostica di laboratorio • Esame del liquor: meningite, ascesso cerebrale, emorragia subaracnoidea • Doppler: in caso di soffi sincroni con il polso o protrusione del bulbo oculare (fistola arterio- venosa) • Angiografia: sospetta trombosi dei seni venosi e vene cerebrali, quando non è possibile una RM • Biopsia della vena temporale: arteria temporale prominente, dolente alla pressione e valori di VES particolarmente aumentati (sosp. Arterite temporale)
- 128. Classificazione clinica delle cefalee Caratteristiche cliniche Diagnosi Ausili diagnostici Cefalee crisi acute o recidivianti Pulsante, aumentata dall’attività, Emicrania senza aura Anamnesi unilaterale (soltanto nel 60% dei paz.), fenomeni concomitanti vegetativi quali sensibilità alla luce e agli odori, nausea, vomito Vedere sopra + sintomi neurologici Emicrania con aura deficitari o irritativi prima dell’inizio della cefalea Sorda-gravativa, bilaterale fenomeni Cefalea tensiva episodica Anamnesi concomitanti vegetativi, ma senza vomito e senza sintomi concomitanti neurologi Inizio iperacuto e dolore molto intenso Emorragia subaracnoidea TAC, se negativa, prelievo di liquor Congestione oculare, lacrimazione, Cefalea a grappolo Anamnesi congestionale nasale, sindrome di Horner, durata: 15-240 min., frequenza 0,5-8/giorno
- 129. Classificazione clinica delle cefalee Caratteristiche cliniche Diagnosi Ausili diagnostici Cefalee crisi acute o recidivianti Congestione oculare, visione indistinta, Glaucoma Tonometria dolore da compressione del bulbo, in genere midriasi Arterie temporali dolenti alla pressione, Artrite temporale VES, biopsia accelerazione della VES temporale Febbre Meningite, meningoencefalite TAC, poi prelivo (diagnosi differenziale: cefalea di liquor nelle infezione generale) Con sintomi neurologici a focolaio o/e Processo espansivo acuto TAC attacchi epilettici intracranico, trombosi dei seni venosi e vene cerebrali con perdita del visus, soprattutto donne Pseudotumor cerebrale RMN cranio, obese misurazione della pressione del liquor
- 130. Classificazione clinica delle cefalee Cefalea prolungata (eventuale esacerbazione sotto forma di attacchi) Sorda-gravativa, fenomeni Cefalea tensiva cronica Anamnesi concomitanti bilaterale vegetatiti, ma senza vomito e senza sintomi concomitanti neurologici, > 15 giorni/mese Sorda-gravativa, talvolta pulsante, uni- Cefalea cronica da farmaci Anamnesi o bilaterale, di rado fenomeni concomitanti vegetativi, assunzione di analgesici ogni giorno per 3 mesi, dolori > 15 giorni/mesi Irradiata dalla nuca, esarcerbazione con Cefalea cervicogenica Provocazione movimenti della testa, eventuali meccanica fenomeni concomitanti vegetativi, vertigini Con sintomi concomitanti neurologici, Cefalea sintomatica (per es., in TAC focali, eventualmente vomito processi invasivi intracranici) (eventualmente RMN)
- 132. Nevralgia essenziale del trigemino Dolore discontinuo (scarica elettrica, sensazione parossistica folgorante) ripetentesi ad intervalli, di intensità fortissima, unilaterale, localizzata in una o più branche del n. trigemino: • branca oftalmica: emifronte, occhio, palpebra sup. • branca mascellare sup.: regione sopraorbitale, palpebrale inf., ala del naso, labbro sup., e gengiva sup. • branca mascellare inf.: mento, labbro inf., mascella inf., gengiva inf., emilingua ant. Il dolore è provocato dalla masticazione, dai movimenti della faccia, dal contatto con la lingua, con il freddo etc. E’ provocato dal contatto di zone “trigger”.
- 134. Nevralgia essenziale del trigemino • Esordio dopo 50 anni • Dolore discontinuo (scarica elettrica, sensazione parossistica folgorante) ripetutosi ad intervalli, di intensità fortissima, unilaterale, localizzato in una o più branche del n.trigemino - branca oftalmica: emifronte, occhio, palpebra sup. - branca mascellare sup.: regione sopraorbitaria, palpebrale inf., ala del naso, labbro sup., gengiva sup. - branca mascellare inf.: mento, labbro inf., mascella inf., gengiva inf., emilingua ant. • Il dolore è provocato dalla masticazione, dai movimenti della faccia, dal contatto con la lingua, con il freddo etc. • E’ provocato dal contatto di zone “trigger”
- 136. Nevralgia essenziale del trigemino • CARBAMAZEPINA: 600-1000 mg/die Fenomeni di intolleranza con turbe digestive, sonnolenza, atassia, fenomeni tossici ematologici e cutanei • DEFENILIDANTOINA: 20-40 ctg/die Atassia, fenomeni tossici ematici • TERAPIA CHIRURGICA Alcoolizzazione dei rami Neurotomia retrogasseriana selettiva Termocoagulazione del ganglio di Gasser
- 137. Algia vascolare della faccia (S.Sluder- Horton o cefalea a grappolo) Esordio a circa 30 anni. Non familiarità. Spesso antecedenti personali di emicrania. La crisi dolorosa debutta con una localizzazione fissa (occhio, regione orbitaria, mascellare sup.). Nausea e vomito: Non fenomeni comitati. Costante lacrimazione unilaterale, enofatalmia, miosi con iniezione congiuntivale, sensazione di ostruzione nasale, rinorrea unilaterale, ipersalivazione, variazione di colore dell’emifaccia con sudorazione localizzata. Crisi di 1-2 h. ripetentesi a grappolo nella stessa giornata. Frequenza maggiore in autunno o primavera. Aumento di istamina, Terapia: desensibilizzazione all’istamina. Farmaci vasocostrittori derivati del ergotamina. Farmaci antiserotoninici. Farmaci beta- bloccanti
- 138. Eziologia 927 sindromi dolorifiche a localizzazione prevalentemente unilaterale nella faccia e nella testa 59 % Emicrania 546 17 % Nevralgie del trigemino 155 8% Dolori facciali atipici 78 8% Nevralgie di Horton 74 4% Sindromi di Costen 34 2% Arterite craniale 22 1% Nevralgia nasociliare 11 1% Nevralgia glossofaringea 3 1% Nevralgia auricolotemporale 3 1% Nevralgia di Sluder 1